
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Acanthamöben-Keratitis
Facharzt des Artikels
Zuletzt überprüft: 05.07.2025
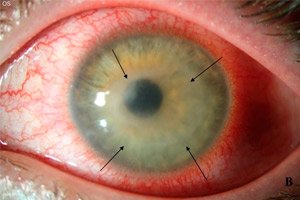
Unter den vielen Augenerkrankungen ist die Acanthamoeba-Keratitis nicht besonders häufig, obwohl sie weder geschlechts- noch altersspezifisch ist. Diese schwere Erkrankung, die die Funktion der Hornhaut beeinträchtigt, betrifft vor allem Menschen mit Sehproblemen, die Kontaktlinsen tragen. Daher ist es sehr hilfreich zu wissen, welche Folgen diese Methode der Sehkorrektur haben kann und wie unangenehme Folgen vermieden werden können, ohne dass eine Operation erforderlich wird und Erblindung droht.
Was bedeutet die Diagnose?
In der Medizin ist es üblich, entzündliche Erkrankungen identisch zu benennen, indem man die Endung „-itis“ an den Wortstamm anhängt. Bei einer Entzündung der Hornhaut des Auges klingt die Diagnose eher nach „Keratitis“. Die Ursachen einer Entzündung können jedoch unterschiedlich sein, daher werden zur Spezifizierung folgende Ausdrücke verwendet:
- wenn die Ursache eine Augenverletzung war - traumatische Keratitis,
- bei viraler Natur der Erkrankung – virale Keratitis (bei Infektion mit dem Herpesvirus – Herpes),
- bei parasitärer Natur der Pathologie – parasitäre Keratitis (Akanthamöben, Onchozerkose) usw.
Es gibt auch andere Arten von Keratitis, die durch Pilze, Bakterien und Sonnenbrand der Augen (eine der traumatischen Formen der Krankheit) verursacht werden.
Die Acanthamoeba-Keratitis ist eine der parasitären Formen der Erkrankung. Ihr Erreger ist ein Protozoon namens „Akanthamoeba“. Wenn dieser kleine Parasit ins Auge gelangt und sich anschließend vermehrt, verspürt der Betroffene Beschwerden im Auge und sieht sowohl beim Tragen als auch beim Abnehmen von Kontaktlinsen schlecht. Statt einer Korrektur verschlechtert sich das Sehvermögen zunehmend. Der Grund dafür liegt nicht in den Kontaktlinsen selbst, sondern in deren unsachgemäßer Anwendung. [ 1 ]
Epidemiologie
Statistiken bestätigen, dass Schwimmen in offenen Gewässern mit direktem Kontakt der Linsen mit Wasser die häufigste Ursache für Acanthamoeba-Keratitis ist. Etwa 90–96 % der Fälle dieser Erkrankung fallen in diese Kategorie. Zudem ist die Wahrscheinlichkeit einer Hornhautentzündung bei der Verwendung weicher Kontaktlinsen deutlich höher.
Frühere Studien haben die Inzidenz auf 1,2 pro Million Erwachsene und 0,2 (USA) bis 2 (Großbritannien) pro 10.000 Träger weicher Kontaktlinsen pro Jahr geschätzt.[ 2 ] Parmar et al. vermuten, dass die Inzidenz zehnmal höher sein könnte.[ 3 ] In den 1980er Jahren wurde ein starker Anstieg der Inzidenz von Acanthamoeba-Keratitis beobachtet, größtenteils aufgrund der größeren Verfügbarkeit weicher Kontaktlinsen und der Verwendung nicht steriler Kontaktlinsenlösungen.[ 4 ] In den späten 1990er und 2000er Jahren wurden in den USA und in Europa zusätzliche Ausbrüche gemeldet, die epidemiologisch mit einer Reihe möglicher Quellen in Verbindung gebracht wurden, darunter die Verunreinigung der städtischen Wasserversorgung,[ 5 ] regionale Überschwemmungen[ 6 ] und die Verwendung weit verbreiteter Mehrzweck-Kontaktlinsendesinfektionslösungen.[ 7 ],[ 8 ]
Wie eine Patientenbefragung ergab, schwammen die meisten Erkrankten in offenen Gewässern (Flüsse, Seen, Teiche, Meer). Offenbar reduziert die Wasserdesinfektion die Anzahl von Bakterien und Protozoen, sodass nur Mikroorganismen im Zystenstadium unberührt bleiben. Letztere gelangen mit dem Leitungswasser in den Körper. In einer geeigneten Umgebung gehen Zysten in das vegetative Stadium über.
Andere Infektionswege mit dem einzelligen Parasiten sind weniger relevant. So kommt es beispielsweise nach Operationen oder Traumata deutlich seltener zu einer Infektion mit Acanthamoeba (ca. 4 % der Fälle).
Das Auge ist ein sehr empfindliches Gebilde. Es ist nicht verwunderlich, dass selbst das kleinste Staubkorn oder Wimperchen im Auge eine große Plage sein kann und sehr unangenehme Empfindungen verursacht. Selbst die weichsten Linsen können, insbesondere bei unachtsamer oder falscher Anwendung, zu einem Trauma für die Hornhaut werden. Durch Reiben der Oberfläche und Kratzen mit festsitzenden Mikropartikeln (bei Verwendung von Lösungen, die Linsen nicht gut reinigen) erleichtern sie das Eindringen von Infektionen in die Tiefe. Durch die feste Haftung am Auge gewährleisten sie einen idealen Kontakt zwischen der Hornhaut und Krankheitserregern, die sich nach Kontakt mit einer infizierten Umgebung (insbesondere mit Wasser) auf der Linse ansammeln. Acanthamoeba ist sozusagen in idealen Lebensbedingungen „eingesperrt“, wo sie anschließend parasitiert.
Die epidemiologische Situation hat sich im letzten halben Jahrhundert deutlich verbessert. Ärzte stellten den ersten Ausbruch der Krankheit 1973 fest, als die Entzündung nur bei 10 % der Kontaktlinsenträger verschwand. Heutzutage wird Keratitis selten diagnostiziert (4,2 % der Patienten mit entzündlichen Augenerkrankungen), aber die meisten Patienten suchen den Arzt wegen des Tragens von Kontaktlinsen auf.
Dank einer gründlichen Untersuchung der Krankheitsursachen und der Entwicklung wirksamer Maßnahmen zur Vorbeugung von Keratitis ist es Ärzten gelungen, die Häufigkeit zu reduzieren. Trotz der beruhigenden Statistiken zur Keratitis sollten wir nicht vergessen, dass entzündliche Augenerkrankungen für etwa 50 % der Krankenhausaufenthalte und 30 % der Fälle von Sehverlust verantwortlich sind.
Ursachen Acanthamöben-Keratitis
Angesichts der Fähigkeit von Acanthamoeba, selbst unter widrigen Bedingungen zu überleben, kann man davon ausgehen, dass dieser Mikroorganismus Teil unserer normalen Umwelt ist. Es ist nicht verwunderlich, dass wir ihm überall begegnen. Aber warum breitet sich die Krankheit dann nicht überall aus?
Der Grund dafür ist, dass die Natur für den natürlichen Schutz der Augen gesorgt hat. Mikroorganismen können nicht so leicht in die Hornhaut eindringen, daher sind sie im Auge meist nur Transitpassagiere. Einige negative Faktoren können dem Parasiten jedoch helfen, in die Strukturen des Auges einzudringen, wo er länger verweilen und Nachkommen zeugen kann, während er gleichzeitig das Hornhautgewebe zerstört. Zu diesen Faktoren gehören:
- falsche Verwendung von Kontaktlinsen,
- Augenverletzungen,
- Hornhautkratzer oder jede andere Verletzung ihrer Integrität, einschließlich chirurgischer Eingriffe und postoperativer Pflege.
Acanthamoeba benötigt keinen Wirt, um zu existieren. Dies bedeutet jedoch nicht, dass sie die Sehorgane nicht schädigen kann, da diese ein idealer Nährboden sind und Substanzen organischen Ursprungs enthalten. [ 9 ]
Akanthamöbenkeratitis ist eine Entzündung der Hornhaut, die durch Akanthamöben verursacht wird. Diese sind tief in das Augengewebe eingedrungen oder vermehren sich in der idealen Umgebung, die Kontaktlinsen bieten. Es ist nicht verwunderlich, dass die meisten Patienten mit dieser Diagnose im Alltag aktiv Kontaktlinsen tragen. Und wie so oft halten sie sich nicht immer an die Regeln für die Verwendung und Pflege von Kontaktlinsen. Darüber hinaus kann die Krankheit ein oder beide Augen betreffen.
Augenärzte sehen folgende Risikofaktoren für eine Infektion der Augen mit Acanthamoeba und die Entstehung eines Entzündungsprozesses in der Hornhaut:
- Schwimmen mit Kontaktlinsen, insbesondere in natürlichen Gewässern,
- Unsachgemäße Linsenpflege:
- Spülen mit fließendem Wasser,
- Verwendung von Leitungswasser oder nicht sterilen Lösungen zur Aufbewahrung der Linsen,
- unsachgemäße oder fehlende Desinfektion der Linsen,
- unzureichende Pflege (Reinigung und Desinfektion) des Linsenaufbewahrungsbehälters,
- Lösungen zur Aufbewahrung von Linsen (Wiederverwendung, Hinzufügen einer frischen Lösung zur gebrauchten),
- mangelnde Hand- und Augenhygiene beim Tragen von Kontaktlinsen.
Obwohl letzterer der wahrscheinlichste Infektionsfaktor zu sein scheint, ist er als eine der Ursachen einer bakteriellen Keratitis gefährlicher. Eine Acanthamoeba-Keratitis tritt am häufigsten bei Kontakt mit Wasser auf, z. B. beim Schwimmen ohne Absetzen der Kontaktlinsen oder beim Umgang mit Linsen mit nassen Händen. Daher ist es in natürlichen Gewässern sehr schwierig, beim Absetzen oder Einsetzen von Kontaktlinsen die notwendige Handhygiene einzuhalten. Darüber hinaus sind die Bedingungen für deren Aufbewahrung nicht immer gegeben, sodass Schwimmer sie lieber nicht absetzen. Dies ist jedoch ein zweischneidiges Schwert: Die Sorge um die Erhaltung der Linseneigenschaften kann sich nachteilig auf die Augen auswirken.
Aus der Literatur geht hervor, dass das Tragen von Kontaktlinsen der größte Risikofaktor für die Entwicklung einer Acanthamoeba-Keratitis ist. In 75–85 % der Fälle wurde ein Zusammenhang zwischen der Krankheit und Kontaktlinsen festgestellt. [ 10 ]
Über einen Zusammenhang mit Herpes-simplex-Keratitis wurde bereits berichtet[ 11 ],[ 12 ]: Bei etwa 17 % der AK-Fälle liegt eine Vorgeschichte einer okulären HSV-Erkrankung oder einer aktiven HSV-Koinfektion vor.
Pathogenese
Die Pathogenese der Acanthamoeba-Keratitis umfasst eine parasitenvermittelte Zytolyse und Phagozytose des Hornhautepithels sowie eine Invasion und Auflösung des Hornhautstromas.[ 13 ]
Die Krankheit wird als infektiös und entzündlich eingestuft, da die Entwicklung des pathologischen Prozesses mit einer parasitären Infektion verbunden ist. Der Erreger der Krankheit (Akanthamöbe) ist ein einzelliger Parasit, dessen üblicher Lebensraum Wasser ist. Er kommt üblicherweise in natürlichen Reservoirs vor, von wo aus der Parasit auch ins Leitungswasser gelangt. Dies bedeutet jedoch nicht, dass das Wasser in einem künstlichen Reservoir (Teich oder sogar einem Schwimmbad) als absolut sicher angesehen werden kann. Hier und im mit demselben Wasser angefeuchteten Boden finden sich ebenfalls Akanthamöben.
Die Gattung Acanthamoeba umfasst mehrere Arten freilebender Amöben, von denen sechs für den Menschen gefährlich sind. Es handelt sich um Aerobier, die in Erde und Wasser leben, insbesondere in mit Abwasser verunreinigtem Wasser. Sie können auch in Staub vorkommen, wohin sie gelangen, wenn Gewässer oder Böden austrocknen. In diesem Fall gehen die Mikroorganismen einfach in ein Stadium geringer Aktivität (Zysten) über, in dem sie weder Temperaturschwankungen noch Desinfektionsmaßnahmen fürchten.
Akanthamöben gedeihen in Leitungs- und Abwasser sowie in Flüssigkeiten, die im Heizungs- und Warmwasserversorgungssystem zirkulieren. Hohe Wassertemperaturen fördern die Vermehrung von Mikroorganismen.
Wasser mit Mikroorganismen kann beim Baden, Waschen und Kontakt mit den Augen nasser oder schmutziger Hände in die Augen gelangen. Der bloße Kontakt von mit Parasiten kontaminiertem Wasser oder Erde mit den Augen verursacht jedoch keine Krankheit. Darüber hinaus können Akanthamöben bei gesunden Menschen (im Nasopharynx und im Kot) gefunden werden.
Unser Auge ist so konzipiert, dass die darin vorhandenen Tränendrüsen die physiologische Befeuchtung und Reinigung der Hornhaut ermöglichen. Staub und Mikroorganismen, die darauf gelangen, werden über das Drainagesystem des Tränenapparates in den Nasopharynx abtransportiert, von wo sie zusammen mit Schleim ausgeschieden werden. Der Parasit hat einfach keine Zeit, sich im Auge „festzusetzen“ und sich aktiv zu vermehren.
Kommt es zu einer Störung der Abflussfunktion, nistet sich die Acanthamoeba nicht nur in einer idealen Umgebung (warm und feucht) ein, sondern beginnt sich auch aktiv zu vermehren, was zu einer diffusen Hornhautentzündung führt.
Symptome Acanthamöben-Keratitis
Acanthamoeba-Keratitis ist eine entzündliche Augenerkrankung, die nicht ohne die damit verbundenen Symptome ist: Rötung der Augen, Fremdkörpergefühl und damit verbundene Beschwerden im Auge, Schmerzen (ein häufiger Begleiter von Entzündungen), die sich beim Entfernen von Kontaktlinsen verstärken. Sie können als erste Anzeichen einer Hornhautentzündung angesehen werden, obwohl viele andere Augenerkrankungen, einschließlich eines Flecks im Auge, dieselben Symptome aufweisen. Dann können Patienten über grundlose Tränen klagen, die gegen den Willen einer Person fließen, Schmerzen in den Augen, Verschlechterung der Sehschärfe (als ob sich ein Film vor den Augen befände). [ 14 ]
Alle diese Symptome ähneln den Empfindungen, die auftreten, wenn ein Staubkorn ins Auge gelangt, allerdings ist in diesem Fall kein Blinzeln möglich. Das klinische Bild ist bemerkenswert hartnäckig, doch mit fortschreitender Entzündung verstärken sich die Symptome der Acanthamoeba-Keratitis. Zunächst treten nur Beschwerden hinter dem Augenlid auf, dann Schmerzen und schließlich scharfe, schneidende Schmerzen wie bei einer offenen Wunde, die den Tränenfluss auslösen und verstärken.
Es ist jedoch zu beachten, dass bei nicht mehr als 10 % der Patienten ein plötzlicher Krankheitsausbruch oder ein schnelles Fortschreiten der Entzündung beobachtet wird. Im Übrigen ist die Krankheit durch einen langsamen, aber nicht milden Verlauf gekennzeichnet.
Unabhängig von der Ursache der Entzündung äußert sich eine Keratitis mit einem spezifischen Symptomkomplex, den Ärzte als Hornhautsyndrom bezeichnen. Es ist gekennzeichnet durch:
- scharfe, starke Schmerzen im Auge,
- vermehrter Tränenfluss,
- krampfhafte Kontraktion des Musculus orbicularis oculi, die zu einem unwillkürlichen Schließen des Auges (Blepharospasmus) führt,
- schmerzhafte Reaktion der Augen auf helles Licht (Photophobie).
Dieses Syndrom ist spezifisch und hilft, eine Hornhautentzündung von einer Bindehautentzündung zu unterscheiden, bevor auf den ursächlichen Erreger der Entzündung getestet wird.
In fortgeschrittenen Stadien, wenn die Entzündung nicht oder unzureichend behandelt wurde, kann es zu einer Trübung der Hornhaut (verminderte Transparenz ist eines der charakteristischen Anzeichen einer Keratitis), der Bildung eines hellen Flecks (Leukom) und einer deutlichen Verschlechterung des Sehvermögens bis hin zur Erblindung kommen. In einigen Fällen bildet sich auf der Hornhaut ein eitriges Geschwür, das auf das Eindringen einer Infektion in die tiefen Gewebe des Auges hinweist.
Komplikationen und Konsequenzen
Wir möchten noch einmal betonen, dass das Gewebe des Sehorgans hochempfindlich ist und daher so stark auf negative Einflüsse reagiert. Diese komplexe optische Struktur erweist sich als sehr empfindlich und anfällig für degenerative Veränderungen. Entzündungen in der Hornhaut sind schwer zu behandeln, während ein langfristiger Entzündungsprozess die Eigenschaften und die Funktionalität des Organs leicht verändern kann.
Acanthamoeba-Keratitis ist eine Erkrankung mit ausgeprägten unangenehmen Symptomen, die erhebliche Beschwerden verursachen und die Lebensqualität des Patienten verschlechtern. Fällt es Ihnen leicht, Ihre bisherige Arbeit zu erledigen, wenn Ihnen ein Staubkorn ins Auge fliegt und es reizt? Alle Gedanken richten sich sofort darauf, wie man es entfernen kann. Bei einer Hornhautentzündung ist ein solcher Fleck jedoch eine Amöbe, die sich nicht mehr so leicht aus dem Auge entfernen lässt. Daher quälen schmerzhafte Symptome einen Menschen ständig, manchmal etwas schwächer, dann mit neuer Kraft.
Es ist klar, dass ein solcher Zustand die Arbeitsfähigkeit und den psychischen Zustand einer Person beeinträchtigt. Schmerzbedingte Aufmerksamkeitsdefizite in Kombination mit einer Verschlechterung des Sehvermögens können die Erfüllung der Arbeitspflichten behindern. Spontanes Augenschließen und Sehschwäche erhöhen das Risiko von häuslichen und beruflichen Verletzungen.
Dies sind die Folgen einer Keratitis jeglicher Ätiologie, wenn der Patient keine professionelle Hilfe in Anspruch nimmt oder sich selbst behandelt, ohne die Ursache und den Mechanismus der Krankheit zu verstehen. Es gibt aber auch Komplikationen, die sowohl bei fehlender Behandlung als auch bei der falschen Auswahl wirksamer Therapiemethoden auftreten können, was oft auf eine falsche Diagnostik zurückzuführen ist. Schließlich erfordert Keratitis unterschiedlicher Ätiologie einen eigenen, einzigartigen Behandlungsansatz.
Die häufigste Komplikation des Entzündungsprozesses in der Hornhaut ist deren Trübung. Eine langfristige Entzündung führt zu narbigen Veränderungen im Augengewebe, deren vollständige Resorption nicht immer möglich ist. In einigen Fällen kommt es zu Veränderungen der Hornhauttransparenz mit der Bildung eines lokalen Lichtflecks (Leukom) oder einer allgemeinen Sehminderung auf einem Auge bis hin zur vollständigen Erblindung. [ 15 ]
Jede Entzündung ist ein Nährboden für eine bakterielle Infektion, die leicht mit einer parasitären Infektion einhergehen kann. In diesem Fall kann die Entzündung auch die tiefsten Strukturen des Auges betreffen und die Entwicklung einer eitrigen Entzündung der inneren Membranen des Augapfels (Endophthalmitis) sowie einer Entzündung aller Membranen und Medien des Auges (Panophthalmitis) verursachen.
Vor dem Hintergrund einer verminderten Immunität kommt es nicht selten zusätzlich zu einer Infektion mit Herpesviren.
Je tiefer die Entzündung, desto schwerwiegender sind die Folgen. Es ist nicht immer möglich, das Sehvermögen und das ästhetische Erscheinungsbild des Auges zu erhalten. Oftmals tritt die Krankheit nach einer scheinbar wirksamen Therapie erneut auf, sodass Ärzte manchmal auf eine chirurgische Behandlung zurückgreifen, bei der die Hornhaut ersetzt (transplantiert) wird.
Die Acanthamoeba-Keratitis weist wie jede Hornhautentzündung 5 Schweregrade (Stadien) auf:
- oberflächliche Epithelschädigung,
- oberflächliche punktförmige Keratitis,
- Stroma ringförmig,
- ulzerativ (mit Bildung von Wunden auf der Hornhaut)
- Skleritis (Entzündung erstreckt sich auf die Lederhaut)
Die ersten beiden Stadien werden medikamentös behandelt. Die Behandlung führt jedoch nicht immer zu guten Ergebnissen. Bei fortschreitender Erkrankung ist eine chirurgische Behandlung in Kombination mit Medikamenten angezeigt.
Diagnose Acanthamöben-Keratitis
Beschwerden und Schmerzen im Auge zwingen Patienten früher oder später dazu, Hilfe von Spezialisten zu suchen. Und dann stellt sich heraus, dass die Ursache für Schmerzen und Sehverschlechterung nicht Kontaktlinsen und daran haftender Staub waren, sondern Protozoen, die sich einst aufgrund menschlicher Unachtsamkeit im Gewebe des Auges festgesetzt hatten. Für einen Arzt ist es jedoch schwierig, anhand des Aussehens des Patienten zu erkennen, was die Rötung der Augen, die Schmerzen und die Tränen verursacht, da diese Symptome auch bei anderen Krankheiten auftreten. Rötungen und Schmerzen in den Augen in Kombination mit Photophobie werden sogar bei der Grippe festgestellt, ganz zu schweigen von Augenkrankheiten. [ 16 ]
Nur ein Facharzt (Augenarzt), an den der Patient überwiesen wird, kann eine genaue Diagnose stellen. Für diesen Arzt ist die Tatsache der Hornhauttrübung, die durch die Ansammlung von Leukozyten, Lymphozyten und anderen kleinen Zellelementen verursacht wird, deren Spiegel während einer Entzündung ansteigt, ein Indikator für den Entzündungsprozess.
Eine Trübung dieses Augenbereichs kann aber auch durch degenerativ-dystrophische Veränderungen verursacht werden. Daher ist es für den Arzt wichtig festzustellen, ob eine Entzündung vorliegt und womit sie zusammenhängt. Eine ausführliche Beschreibung der Symptome und der Anamnese des Patienten hilft ihm dabei: Trägt der Patient Kontaktlinsen, wie pflegt er sie, nimmt er sie beim Schwimmen ab, gab es frühere Augenverletzungen usw.
Die instrumentelle Diagnostik der Akanthamöbenkeratitis basiert in der Regel auf einer Hauptmethode – der Biomikroskopie des Auges. Dabei handelt es sich um eine berührungslose Untersuchung verschiedener Strukturen des Auges mit speziellen Geräten. Während der Untersuchung werden ein Mikroskop und verschiedene Beleuchtungsarten verwendet, um auch jene Strukturen des komplexen optischen Systems des Auges zu visualisieren, die unter normaler Beleuchtung nicht sichtbar sind. [ 17 ]
Die Ultraschallbiomikroskopie (kontaktbehaftete und berührungslose Methode) wird in modernen Kliniken zunehmend eingesetzt. In jedem Fall erhält der Arzt zuverlässige Informationen über die verschiedenen Strukturen des Auges, deren Zustand, das Vorhandensein von Entzündungen, deren Art und Prävalenz. Die Biomikroskopie ermöglicht es, die Krankheit bereits im Frühstadium zu erkennen, wenn die Symptome noch nicht ausgeprägt sind.
Doch die Erkennung einer Hornhautentzündung ist nur die halbe Miete. Wichtig ist die Bestimmung der Krankheitsursache. Und genau hier treten häufig Probleme auf. Die Differentialdiagnose bakterieller, viraler, allergischer, pilzbedingter und anderer Keratitisarten ist recht schwierig. Es besteht ein hohes Risiko einer unzureichenden Diagnose.
Spezifische Tests helfen, die Ursache der Krankheit zu bestimmen oder verschiedene Varianten auszuschließen. Ein Bluttest hilft, Entzündungen zu identifizieren, mehr aber nicht. Mikrobiologische Untersuchungen können jedoch Aufschluss über den Erreger der Krankheit geben. Zu diesem Zweck wird Folgendes durchgeführt:
- bakteriologische Untersuchung des Materials, das beim Abschaben von der Hornhaut entnommen wurde (meistens mit der Methode der Polymerase-Kettenreaktion (PCR), [ 18 ], [ 19 ]
- zytologische Untersuchung des Epithels der Bindehaut und Hornhaut,
- Allergietests mit verschiedenen Antigenen,
- serologische Studien basierend auf der Interaktion von Antigenen und Antikörpern.
Das Problem besteht jedoch darin, dass die Diagnose einer „Akanthamöben-Keratitis“ häufig aufgrund des Fehlens von Anzeichen anderer Krankheitserreger und nicht aufgrund des Vorhandenseins von Zysten und aktiven Akanthamöben-Individuen gestellt wird. Labortests liefern nicht immer eine genaue Antwort darauf, ob sich Protozoen im Augengewebe befinden oder nicht.
In letzter Zeit erfreut sich eine spezielle Methode der konfokalen Laser-Scanning-Mikroskopie mit hervorragendem Kontrast und räumlicher Auflösung zunehmender Beliebtheit. Sie ermöglicht die Identifizierung des Erregers und seiner Zysten in allen Hornhautschichten sowie die Bestimmung der Tiefe und des Ausmaßes der Augenschädigung. Dies ermöglicht eine Diagnose mit höchster Genauigkeit und schließt Krankheiten mit ähnlichen Symptomen aus.
Behandlung Acanthamöben-Keratitis
Da der Entzündungsprozess in den Augenstrukturen verschiedene Ursachen haben kann, kann der Arzt erst nach Sicherstellung der Diagnose eine wirksame Behandlung verschreiben. Diagnosefehler werden jedoch häufig erst nach einiger Zeit entdeckt, wenn die verordnete Behandlung (meistens eine Antibiotikatherapie aufgrund des Verdachts auf bakterielle Natur der Erkrankung) keine Ergebnisse liefert. Die verwendeten Medikamente müssen gegen Protozoen und nicht nur gegen Bakterien wirksam sein, d. h. die Auswahl von Antibiotika und Antiseptika sollte nicht zufällig erfolgen, wie bei einer Bindehautentzündung.
Dieses Problem tritt übrigens häufig bei der Selbstmedikation auf, da das Wissen über Augenkrankheiten begrenzt ist und Patienten alle Symptome einer Bindehautentzündung zuschreiben, ohne den Erreger zu berücksichtigen. Das bedeutet, dass sie versuchen, die Bindehautentzündung mit Medikamenten zu behandeln, die ihnen früher verschrieben wurden. Oft verschlimmert dies die Situation nur, da die Zeit nicht auf der Seite des Patienten steht. Darüber hinaus tragen Patienten oft weiterhin Kontaktlinsen, was nicht erlaubt ist.
Die Therapie der Akanthamöbenkeratitis beginnt daher mit einer genauen Diagnose und dem Verzicht auf das Tragen von Kontaktlinsen zumindest für die Dauer der Behandlung. Leichte Formen der Erkrankung, die frühzeitig erkannt werden, werden ambulant behandelt. Bei schweren und komplizierten Formen der Keratitis ist eine stationäre Behandlung angezeigt. In diesen Fällen wird auch die Möglichkeit einer chirurgischen Behandlung in Betracht gezogen (geschichtete oberflächliche und tiefe Keratoplastik, perforierende Keratoplastik, phototherapeutische Keratektomie).
In leichten Fällen werden Medikamente eingesetzt, um den Erreger (Akanthamöben und ihre Zysten) zu zerstören und das Hornhautgewebe wiederherzustellen. Zu diesem Zweck werden Augentropfen, Salben, Instillationen von Medikamenten und medizinische Filme mit antibakteriellen (antiprotozoalen), entzündungshemmenden und manchmal antiviralen (bei einer Herpesinfektion) Komponenten verwendet.
Zur Bekämpfung des Erregers wird eine Kombination aus Antibiotika und Antiseptika eingesetzt, da derzeit kein spezifisches Monopräparat gegen Acanthamoeba verfügbar ist. Am häufigsten wird eine Kombination aus Chlorhexidin (in Form von Instillationen) und Polyhexamethylenbiguanid (enthalten in der Opti-Free Kontaktlinsenpflegelösung zur Augeninstillation und den Comfort-Drops feuchtigkeitsspendenden Augentropfen) verwendet. Dieser Komplex wirkt sowohl gegen aktive Formen der Amöbe als auch gegen ihre Zysten. Biguanide sind die einzige wirksame Therapie für die resistente, eingekapselte Form des Organismus in vitro und in vivo. Der Einsatz moderner Steroide ist umstritten, aber wahrscheinlich wirksam zur Behandlung schwerer entzündlicher Komplikationen der Hornhaut, die mit Biguaniden nicht wirksam waren. Acanthamoeba-assoziierte Skleritis ist selten mit einer extrakornealen Invasion verbunden und wird üblicherweise mit systemischen Antirheumatika in Kombination mit topischen Biguaniden behandelt. Eine therapeutische Keratoplastik kann zur Behandlung einiger schwerer Komplikationen der Acanthamoeba-Keratitis eingesetzt werden.[ 20 ]
In schwereren Fällen, bei kompliziertem Krankheitsverlauf und fehlender Wirkung einer spezifischen Therapie werden zusätzlich folgende Medikamente verschrieben:
- antiseptische Tropfen "Vitabact" auf Basis von Picloxidin oder "Okomistin" auf Basis von Miramistin,
- Diamedinen (Propamidin ist eine Substanz mit ausgeprägter bakterizider und antiprotozoischer Wirkung, die in importierten Augentropfen enthalten ist, beispielsweise im Medikament "Brolene"),
- Antibiotika aus der Aminoglykosid-Gruppe (Neomycin, Gentamicin) und Fluorchinolone (es gibt Informationen über die hohe Wirksamkeit des antimikrobiellen Arzneimittels aus der Fluorchinolon-Gruppe auf Basis von Moxifloxacin "Vigamox" in Form von Augentropfen),
- Polypeptid-Antibiotika (Polymyxin),
- Mykostatika (Fluconazol, Intraconazol),
- Jodpräparate (Povidon-Jod),
- entzündungshemmende Medikamente:
- NSAIDs (z. B. Indocollyre-Tropfen auf Basis von Indomethacin - lindert Schmerzen und Entzündungen) werden selten und für einen kurzen Zeitraum verschrieben.
- Kortikosteroide wie Dexamethason werden hauptsächlich nach Operationen oder in der nicht akuten Phase der Krankheit eingesetzt, da sie eine Aktivierung der Krankheit hervorrufen können. In Kombination mit ihnen werden Antiglaukom-Medikamente verschrieben (z. B. "Arutimol", das den Augeninnendruck normalisiert).
- Mydriatika (diese Medikamente werden sowohl zu diagnostischen Zwecken zur Pupillenerweiterung als auch zur Behandlung entzündlicher Augenerkrankungen verschrieben),
- Präparate mit regenerierender Wirkung (Korneregel, Lipoflavon, Tauforin),
- künstliche Tränenanlagen,
- Vitamine, biogene Stimulanzien.
Eine verminderte Sehschärfe wird auch mit Hilfe physiotherapeutischer Verfahren behandelt: Elektrophorese, Phonophorese mit Enzymen, Ozontherapie, VLOC.
Es gibt verschiedene Ansätze zur Behandlung der Akanthamöben-Keratitis. Medikamente und Behandlungsschemata werden individuell verschrieben, basierend auf der Diagnose, dem Stadium und der Schwere der Erkrankung, dem Vorhandensein von Komplikationen, der Wirksamkeit der Therapie usw.
Medikamente
Die Erfahrung zeigt, dass herkömmliche Breitbandantibiotika bei komplizierten Fällen von Akanthamöbenkeratitis wirksam sind, die Akanthamöben jedoch nicht schädigen. Antiseptika, insbesondere Chlorhexidin, und ein in Augentropfen und Kontaktlinsenpflegelösungen enthaltenes Desinfektionsmittel haben eine stärkere bakterizide Wirkung. Mit der Opti-Free-Lösung können Sie eine für die Augen gefährliche Erkrankung vermeiden. [ 21 ]
Was Antiseptika betrifft, so wird das Medikament „Okomistin“ in Form von Augentropfen häufig zur Behandlung entzündlicher Augenerkrankungen eingesetzt. Sein Wirkstoff – Miramistin – wirkt gegen eine Vielzahl von Bakterien, Pilzen und Protozoen und erhöht zudem die Empfindlichkeit von Krankheitserregern gegenüber stärkeren antimikrobiellen Wirkstoffen.
Zur Behandlung von Keratitis wird Okomistin in Kombination mit Antiprotozoenmitteln und Antibiotika eingesetzt. Das Medikament wird Erwachsenen und Kindern 4-6 mal täglich verschrieben. Es wird 1-2 (für Kinder) bzw. 2-3 (für Erwachsene) Tropfen über einen Zeitraum von maximal 14 Tagen in den Bindehautsack des Auges geträufelt.
Das Arzneimittel wird auch in der postoperativen Phase angewendet: 1–2 Tropfen dreimal täglich für bis zu 5 Tage, sowie zur Vorbereitung auf die Operation (2–3 Tropfen dreimal täglich für 2–3 Tage).
Die einzige Kontraindikation für die Verwendung des Antiseptikums ist eine Überempfindlichkeit gegenüber seiner Zusammensetzung.
Die Anwendung des Arzneimittels geht selten mit Beschwerden einher (leichtes Brennen, das innerhalb weniger Sekunden verschwindet). Diese Nebenwirkung ist nicht gefährlich und kein Grund, die Therapie abzubrechen. Überempfindlichkeitsreaktionen erfordern jedoch ein Absetzen des Arzneimittels und eine Überarbeitung der Behandlung.
„Okomistin“ wird häufig in Kombination mit lokalen Antibiotika verwendet.
Nicht weniger beliebt bei der Behandlung von Acanthamoeba-Keratitis ist das Antiseptikum „Vitabact“ auf Basis von Picloxidin, einem Biguanid-Derivat, das als wirksam gegen eine Vielzahl von Infektionen gilt, darunter auch Protozoen.
Das Arzneimittel ist in Form von Augentropfen erhältlich. Es wird üblicherweise 3-4 mal täglich (bis zu 6 mal) 1 Tropfen für eine zehntägige Kur verschrieben. Vor einer Augenoperation wird außerdem empfohlen, 2 Tropfen der Lösung in den Bindehautsack zu injizieren.
Das Medikament wird nicht verschrieben, wenn eine Unverträglichkeit gegenüber seinen Bestandteilen oder eine Überempfindlichkeit gegen Biguanide vorliegt. Während der Stillzeit ist es besser, das Kind während der Einnahme des Arzneimittels nicht zu stillen. Es ist auch unerwünscht, das Medikament während der Schwangerschaft einzunehmen.
Beim Einträufeln der Lösung in die Augen kann ein brennendes Gefühl auftreten, es kommt zu einer lokalen Hyperämie, die keiner Behandlung bedarf.
Brolene Augentropfen mit Propamidin sind eine gute Alternative zur kombinierten Behandlung mit Comfort Drops und Chlorhexidin oder einem anderen Antiseptikum. Propamidin reduziert die Aktivität von Krankheitserregern, hemmt ihre Vermehrung, sodass sie durch Instillation leichter aus dem Auge entfernt werden können.
Die Lösung wird bis zu 4-mal täglich mit 1–2 Tropfen ins Auge verabreicht.
Die Anwendung der Tropfen wird schwangeren und stillenden Frauen sowie Patienten mit Überempfindlichkeit gegen die Bestandteile des Arzneimittels nicht empfohlen.
Die Anwendung des Medikaments ist schmerzlos, jedoch kann für einige Zeit verschwommenes Sehen auftreten. Während dieser Zeit ist es besser, potenziell gefährliche Handlungen zu vermeiden. Wenn sich das Sehvermögen verschlechtert oder die Krankheitssymptome sich verschlimmern, sollten Sie einen Arzt aufsuchen.
„Indocollyre“ ist ein nicht-hormonelles Medikament mit entzündungshemmender und schmerzstillender Wirkung. Es wird hauptsächlich nach Augenoperationen verschrieben, kann aber auch bei komplexen medikamentösen Behandlungen ohne Operation eingesetzt werden.
Das Arzneimittel wird 3-4 Mal täglich 1 Tropfen verschrieben, auch am Tag vor der Operation (dies verringert das Risiko von Komplikationen).
Das Medikament ist für das starke Schmerzsyndrom relevant. Es gibt jedoch eine Reihe schwerwiegender Kontraindikationen: Überempfindlichkeit gegen das Medikament, Asthma in der Vorgeschichte, Magen- und Zwölffingerdarmgeschwüre, schwere Leber- und Nierenerkrankungen, die zweite Hälfte der Schwangerschaft, Stillen. Das Medikament wird in der Pädiatrie nicht angewendet.
"Indocollyre" gehört zur Kategorie der NSAIDs, die aufgrund ihrer Wirkung auf das Blut regenerative Prozesse in der Hornhaut hemmen, daher wird von einer längeren Anwendung oder ohne ärztliche Verschreibung abgeraten.
Die Anwendung des Arzneimittels kann Nebenwirkungen an den Augen verursachen: Rötung, Juckreiz, leichtes Brennen, vorübergehende Verschlechterung der Sehschärfe, erhöhte Lichtempfindlichkeit. Solche Beschwerden von Patienten sind jedoch selten.
"Korneregel" ist ein ophthalmisches Präparat in Form eines Gels auf Basis von Dexpanthenol. Es fördert die Regeneration der Augenschleimhäute und der umgebenden Haut und dringt leicht tief in das Gewebe ein. Es wird aktiv in der komplexen Therapie von Keratitis verschiedener Ätiologien eingesetzt.
Das Gel wird lokal angewendet, wobei der Schweregrad der Erkrankung berücksichtigt wird. Beginnen Sie mit 1 Tropfen 4-mal täglich plus 1 Tropfen vor dem Schlafengehen. Geben Sie das Gel in den Bindehautsack.
Die Behandlungsdauer ist streng individuell und wird vom Arzt in Abhängigkeit vom beobachteten therapeutischen Effekt festgelegt. Es ist ratsam, das Medikament nicht oft und über einen längeren Zeitraum anzuwenden, da das im Gel enthaltene Konservierungsmittel Reizungen und sogar Schäden an der Schleimhaut verursachen kann. Bei kombinierter Anwendung mit anderen Augentropfen, Gelen und Salben sollte der Abstand zwischen den Anwendungen mindestens 15 Minuten betragen.
Unter den Kontraindikationen für die Anwendung von "Korneregel" ist nur eine Überempfindlichkeit gegen Dexpanthenol oder einen anderen Bestandteil des Arzneimittels aufgeführt.
Zu den Nebenwirkungen zählen vor allem Überempfindlichkeitsreaktionen, die mit Juckreiz, Rötungen, Hautausschlägen und Augensymptomen einhergehen. Letztere umfassen Rötungen, Brennen, Fremdkörpergefühl, Schmerzen, Tränenfluss und Schwellungen.
„Lipoflavon“ ist ein Wundheilungs- und Regenerationsmittel auf Basis von Quercetin und Lecithin. Es hat antioxidative Eigenschaften, wirkt gegen Viren, hemmt die Produktion von Entzündungsmediatoren und verbessert den Trophismus des Augengewebes.
Das Medikament ist als Pulver in einer Flasche erhältlich, die mit einer sterilen Flasche mit 0,9%iger Natriumchloridlösung (Kochsalzlösung) und einem Tropfverschluss geliefert wird. Es wird zur Instillation bei Keratitis verschiedener Ätiologien in Form von Augentropfen sowie in der postoperativen Phase verwendet. Das Medikament reduziert das Risiko einer Keratitis infolge einer Hornhautschädigung während chirurgischer Eingriffe.
Bei der Anwendung in der Augenheilkunde wird Kochsalzlösung in die Flasche mit Pulver gegeben, gut geschüttelt, bis sich das Pulver vollständig aufgelöst hat, und eine Tropfkappe aufgesetzt. Das Arzneimittel wird bis zu 8-mal täglich 1-2 Tropfen in den Bindehautsack geträufelt. Die Tropfenanzahl halbiert sich, sobald die Entzündung abklingt. Die Behandlungsdauer beträgt in der Regel 10 bis 30 Tage.
Das Medikament hat Kontraindikationen: Überempfindlichkeit gegen die Zusammensetzung, allergische Reaktionen auf Proteine und Impfstoffe in der Anamnese, Alkoholkonsum. Während der Schwangerschaft und Stillzeit wird "Lipoflavon" nur mit Zustimmung eines Arztes angewendet, da keine Daten zur Wirkung des Arzneimittels auf den Fötus und den Schwangerschaftsverlauf vorliegen. In der Pädiatrie wird es ab 12 Jahren angewendet.
Zu den Nebenwirkungen bei lokaler Anwendung zählen ausschließlich allergische Reaktionen (Juckreiz, Hautausschläge, Fieber).
Da das Auge ein sehr empfindliches Organ ist, wird von der Einnahme von Medikamenten ohne ärztliche Verschreibung abgeraten. Verschreibt der Arzt Tropfen für beide Augen, auch wenn nur eines betroffen ist, muss seine Verschreibung befolgt werden, da eine hohe Wahrscheinlichkeit einer Infektionsübertragung, einer Aktivierung des im Körper lebenden Virus usw. besteht.
Eine neue Behandlungsoption könnte der Einsatz von Alkylphosphocholinen sein. Dabei handelt es sich um mit aliphatischen Alkoholen veresterte Phosphocholinen. Sie zeigen in vitro und in vivo Antitumoraktivität und erwiesen sich als zytotoxisch gegen Leishmania-Arten, Trypanosoma cruzi und Entamoeba histolytica. Eine aktuelle Studie zeigte, dass insbesondere Hexadecylphosphocholin (Miltefosin) auch gegen verschiedene Acanthamoeba-Stämme sehr wirksam ist. [ 22 ], [ 23 ]
Hausmittel
Ärzte betrachten die Akanthamöbenkeratitis als eine schwere Augenerkrankung, da sie bei falscher Behandlung fortschreiten und zur Erblindung führen kann. Traditionelle Methoden zur Behandlung von Hornhautentzündungen ersetzen die traditionelle medikamentöse Therapie nicht, sondern können sie nur ergänzen und schmerzhafte Symptome lindern. Da unser Auge ein empfindliches Gebilde ist, ist es zudem äußerst ratsam, ihm fragwürdige Lösungen zuzuführen. Jede Verschreibung sollte vorab mit einem Arzt besprochen werden.
Pflanzen und Produkte der Volksmedizin können den Erreger zwar nicht zerstören, aber sie können Schmerzen und Beschwerden lindern, erhöhte Lichtempfindlichkeit lindern, Rötungen und Schwellungen der Augen lindern und zur Wiederherstellung geschädigten Gewebes beitragen. Die vorgeschlagenen Rezepte müssen jedoch bewusst angewendet und die möglichen Risiken sorgfältig abgewogen werden.
Was bieten uns Volksheiler bei Keratitis?
- Sanddornöl. Es ist eine ausgezeichnete Vitaminquelle für die Augen und hat zudem eine regenerierende Wirkung. Es ist besser, steriles Öl einzunehmen, es ist in Apotheken erhältlich. 2 Tropfen in das schmerzende Auge träufeln. Der Abstand zwischen den Eingriffen beträgt 1 bis 3 Stunden.
Das Produkt lindert Schmerzen, lindert Lichtscheu und fördert die Wiederherstellung des Hornhautgewebes. Aber erwarten Sie keine Wunder. Das Öl ist neutral gegenüber dem Erreger, daher sollten parallel dazu antiprotozoische und antiseptische Mittel verwendet werden.
- Wasserextrakt aus Propolis (1 Teil) und Schöllkrautsaft (3 Teile). Die Zusammensetzung wird in Form von Augentropfen bei bakteriellen Komplikationen einer Keratitis angewendet. Die empfohlene Dosis beträgt 2 Tropfen ins Auge über Nacht.
- Ton. Wird für Umschläge verwendet, lindert Schmerzen. Nasser Ton wird in einer Schicht von etwa 2-3 cm auf eine Serviette gelegt. Der Verband wird anderthalb Stunden lang auf die Augen aufgetragen.
- Flüssiger Honig. Mischen Sie einen Teil Maihonig mit drei Teilen warmem Wasser und rühren Sie, bis die Flüssigkeit klar wird. Verwenden Sie das Produkt zweimal täglich als Augentropfen oder Augenspülung.
Honig ist ein starkes Allergen. Wenn Sie also allergisch auf Bienenprodukte reagieren, kann eine solche Behandlung die Entzündung nur verschlimmern.
- Aloe. Der Saft dieser Pflanze hat bemerkenswerte regenerative Eigenschaften und ist ein ausgezeichnetes Antiseptikum. Seine Anwendung hilft, bakterielle und virale Komplikationen einer Keratitis zu verhindern. Zu Beginn der Erkrankung wird Aloe-Saft mit einigen Tropfen Mumijo und anschließend pur (1 Tropfen pro Auge) angewendet.
Auch bei Keratitis kommt eine Kräuterbehandlung zum Einsatz, die die Wirksamkeit der medikamentösen Therapie erhöht und Komplikationen vorbeugt.
Augentrost hat eine wohltuende Wirkung auf die Augen. Daraus wird ein flüssiges Arzneimittel zur inneren Anwendung und für Augentropfen hergestellt. Für einen Aufguss zur inneren Anwendung drei Esslöffel gehacktes Kraut pro halben Liter kochendem Wasser einnehmen und mindestens sechs Stunden an einem warmen Ort ziehen lassen. Die Behandlung erfolgt dreimal täglich mit einem halben Glas Aufguss.
Augentropfen werden zubereitet, indem man 1 Teelöffel des Krauts pro Glas (200 ml) Wasser einnimmt. Die Mischung wird 3 Minuten gekocht, dann vom Herd genommen und weitere 3 Stunden ziehen gelassen. Der abgesiebte Sud wird vor dem Schlafengehen in die Augen geträufelt (2-3 Tropfen).
Für Kompressen und Lotionen werden Abkochungen von Steinkleeblüten (20 g Kraut pro 1/2 Tasse Wasser, 15 Minuten kochen) und Ringelblumen (1 Teelöffel pro 1 Tasse Wasser, 5 Minuten kochen) verwendet, die antimikrobiell und entzündungshemmend wirken. Eine Kompresse aus Steinklee-Abkochung wird eine halbe Stunde und eine Ringelblumenlotion 10-15 Minuten einwirken gelassen. Der Eingriff wird zweimal täglich durchgeführt. Die Behandlung wird so lange durchgeführt, bis die Krankheitssymptome verschwunden sind.
Es ist sinnvoll, Kamillenaufguss zum Waschen der Augen zu verwenden. Da der Einsatz entzündungshemmender Medikamente bei Akanthamöbenkeratitis begrenzt ist, erweist sich Kamille als echter Fund, da sie keine unerwünschten Nebenwirkungen verursacht.
Um den Aufguss zuzubereiten, nehmen Sie 2 Esslöffel getrocknete Blüten und übergießen Sie sie mit 2 Tassen kochendem Wasser. Das Arzneimittel wird 15–20 Minuten lang oder bis zum vollständigen Abkühlen unter dem Deckel infundiert.
Augenspülungen können 3-4 Mal täglich durchgeführt werden. Zusätzlich kann der Aufguss für Lotionen verwendet werden.
Achten Sie bei der Zubereitung von Augentropfen und Augenspülungen zu Hause auf Sterilität. Verwenden Sie am besten gereinigtes Wasser und kochen Sie das Geschirr gründlich ab. Auch Augentropfen sollten steril sein: Tropfer, Pipetten. Andernfalls kann es leicht zu einer bakteriellen Infektion mit Akanthamöben kommen.
Beim Einträufeln von Tropfen in die Augen müssen Sie darauf achten, dass die Pipette das Augengewebe nicht berührt. Beim Spülen der Augen ist es wichtig, für jedes Auge einen separaten Verband oder ein Wattepad zu verwenden und diese während des Eingriffs so oft wie möglich zu wechseln.
Homöopathie
Bei einer Erkrankung wie der Akanthamöbenkeratitis kann selbst eine Behandlung mit Volksheilmitteln fragwürdig erscheinen, ganz zu schweigen von der Homöopathie. Homöopathen betonen jedoch die wohltuende Wirkung einiger solcher Medikamente. Und ihre Argumente sind sehr überzeugend.
Eine Akanthamöbeninfektion ist eine Infektionskrankheit. Als Erreger gilt eine Protozoeninfektion, nämlich Akanthamöben. Die Identifizierung des Erregers mithilfe von Laboruntersuchungen kann auf herkömmliche Weise ein langwieriger Prozess sein. Die Analyse von Hornhautepithel- und Tränenflüssigkeitsproben mittels PCR ermöglicht die Isolierung von Amöben-DNA selbst bei minimalem Gehalt, was jedoch sehr zeitaufwändig ist.
Das Färben von Abstrichen mit verschiedenen Methoden liefert nicht immer genaue Ergebnisse und erfordert eine professionelle Interpretation. Die histochemische Methode ist in schwereren Stadien der Erkrankung relevant, kann jedoch zunächst ein negatives Ergebnis liefern und Zysten können nur durch eine Biopsie nachgewiesen werden.
Die konfokale Mikroskopie ist der schnellste Weg, um ein aktuelles Ergebnis zu erhalten. Sie wird jedoch noch nicht in allen Kliniken eingesetzt. Daher dauert es in den meisten Fällen mehrere Tage oder sogar Wochen, bis die Diagnose geklärt ist und eine wirksame Behandlung eingeleitet werden kann.
Während dieser Zeit schreitet die Entzündung fort, was sich negativ auf die Funktionalität der Hornhaut auswirkt. Homöopathen bieten eine gute Lösung: Sie beginnen unmittelbar nach der Konsultation des Patienten mit entzündungshemmenden und regenerierenden Mitteln. Gleichzeitig verstärken oder verschlimmern die verwendeten homöopathischen Mittel im Gegensatz zu Kortikoiden und NSAR die Entzündung nicht.
Unter den homöopathischen Mitteln, die bei jeder Art von Keratitis eingesetzt werden, spielt Mercurius corrosivus eine besondere Rolle. Es wird häufig bei stechenden, reißenden Schmerzen in den Augen in der Nacht, bei Lichtscheu und bei der Entstehung tiefer Geschwüre auf der Hornhaut verschrieben.
Bei brennenden Schmerzen in den Augen und starkem Ausfluss haben sich homöopathische Mittel wie Mercurius solubilis (relevant im Anfangsstadium der Erkrankung), Pulsatilla, Bryonia, Belladonna, Aurum, Arsenicum album, Apis, Aconitum usw. bewährt.
Bei Geschwüren verschreiben Homöopathen außerdem Hepar sulfuris, Kalium bichromicum, Kalium iodatum, Conium, Rhus toxicodendron, Syphilinum und Calcarea. Bei chronischer Keratitis und schwerer Hornhauttrübung verschreiben sie Sulfur.
Viele der aufgeführten Medikamente lindern Schmerzen und lindern die erhöhte Lichtempfindlichkeit der Augen. Fast alle werden in kleinen Verdünnungen verschrieben.
Die Medikamente werden oral verschrieben, 3-6 Globuli unter der Zunge 20-30 Minuten vor den Mahlzeiten mehrmals täglich. Darüber hinaus handelt es sich nicht um eine Monotherapie, sondern um die Anwendung homöopathischer Arzneimittel parallel zu klassischen Medikamenten gegen Keratitis, mit Ausnahme von Antibiotika. Letztere sind sinnvoll, wenn der Erreger der Krankheit identifiziert ist.
Homöopathen suchen heute aktiv nach wirksamen Komplexmitteln zur Behandlung von Keratitis (vor der Einführung von Antibiotika und in Kombination mit diesen). Eine der innovativen Entwicklungen ist ein Präparat auf Basis der folgenden Komponenten: Mercurius corrosivus, Belladonna, Apis, Silicea (alle haben die gleiche Verdünnung C3). Conium kann ebenfalls hinzugefügt werden.
Beide Versionen des Medikaments lindern die Schmerzen in den ersten zwei Stunden. Auch die Lichtempfindlichkeit der Augen und der Tränenfluss nehmen ab. Am nächsten Tag sind die Symptome praktisch nicht mehr spürbar.
Die Entwickler des noch unbenannten Medikaments behaupten, dass dieses komplexe Arzneimittel universell einsetzbar ist, keine allergischen Reaktionen hervorruft, keine gefährlichen Wechselwirkungen mit Medikamenten eingeht, keine Nebenwirkungen und keine Altersbeschränkungen hat. Es kann sowohl von Homöopathen als auch von Ärzten ohne spezielle Ausbildung verschrieben werden.
Es ist klar, dass es unmöglich ist, eine Acanthamoeba-Keratitis mit seiner Hilfe zu heilen, aber das Medikament kann den Zustand des Patienten lindern und den pathologischen Prozess etwas verlangsamen, während die Diagnose geklärt und die Krankheit behandelt wird.
Verhütung
Jede schwere Krankheit ist leichter zu verhindern als zu behandeln, insbesondere wenn es um Parasiten geht, gegen die es praktisch keine wirksamen Medikamente gibt. Aber auch hier gibt es gewisse Schwierigkeiten. Tatsache ist, dass Akanthamöbenzysten resistent gegen Desinfektion sind. Sie können durch Chlorierung von Wasser zerstört werden, aber die Chlorkonzentration wird in diesem Fall viel höher sein als die zulässigen Normen. Also, wie man so schön sagt, muss sich ein Ertrinkender selbst retten.
Doch Akanthamöben sind auch deshalb beängstigend, weil sie neuesten Erkenntnissen der Wissenschaft zufolge zu Überträgern einer bakteriellen Infektion werden können, die im Inneren des Parasiten vor Desinfektionsmitteln geschützt ist.
Da die Akanthamöbenkeratitis heutzutage jedoch eine relativ seltene Erkrankung ist, ist es nicht allzu schwierig, die Augen vor Amöben zu schützen und Sehverlust zu vermeiden. Zu den wirksamsten Präventionsmaßnahmen gehören:
- Richtige Pflege der Kontaktlinsen, Verwendung hochwertiger steriler Lösungen zur Aufbewahrung, Verwendung ausschließlich zugelassener Linsen.
- Einhaltung der Handhygiene beim Umgang mit Linsen im Augenbereich, Augenhygiene.
- Beim Duschen, Waschen oder Schwimmen in Wasserumgebungen müssen Kontaktlinsen herausgenommen und in spezielle Lösungen gelegt werden. Sollte Wasser in Ihre Augen gelangen, spülen Sie diese am besten mit einer Lösung wie Opti-Free oder Comfort-Drops aus. Diese Augenpflege kann das Risiko einer Infektion mit Acanthamoeba verringern.
- Es wird empfohlen, den Kontaktlinsenbehälter alle 3 Monate auszutauschen.
- Regelmäßige Besuche beim Augenarzt (mindestens alle sechs Monate) sind notwendig, auch wenn es dafür scheinbar keinen Grund gibt. Wenn der Patient Beschwerden, Brennen oder Schmerzen in den Augen verspürt, lohnt es sich auf keinen Fall, den Besuch beim Augenarzt zu verschieben.
Acanthamoeba-Keratitis ist eine gefährliche Erkrankung, die zum Verlust des Sehvermögens führen kann – jener wertvollen Funktion, die es uns ermöglicht, den Großteil der Informationen über unsere Umwelt wahrzunehmen. Eine solche Erkrankung kann nicht leichtfertig behandelt werden, indem man den Arztbesuch auf später verschiebt. Eine rechtzeitige Diagnose und Behandlung sowie Prävention können die Augengesundheit und das Glück, die Welt mit eigenen Augen zu sehen, bewahren.
Prognose
Ärzte sind sich einig, dass die Akanthamöbenkeratitis eine der gefährlichsten und heimtückischsten Augenkrankheiten ist. Diese Krankheit ist schwer zu behandeln, und herkömmliche Antibiotika sind oft wirkungslos. Wenn die medikamentöse Behandlung dieser langsam fortschreitenden Krankheit wirkungslos ist, gilt die phototherapeutische Keratektomie als optimale Behandlungsmethode. Bei tiefen Hornhautschäden ist eine Keratoplastik zur Rettung des Auges unumgänglich. [ 24 ]
Die Prognose eines chirurgischen Eingriffs hängt maßgeblich von der Tiefe der Hornhautschädigung und dem Alter des Patienten ab.
Eine Acanthamoeba-Keratitis verläuft, wenn sie nicht wirksam behandelt wird, chronisch mit Phasen der Remission und Exazerbation (abhängig vom Lebenszyklus der Protozoen). Die Hornhaut blasst allmählich, es bilden sich Geschwüre, die bakterielle Infektionen begünstigen, und das Sehvermögen verschlechtert sich. Bei einer schweren Perforation der Hornhaut können darunterliegende Strukturen in den Prozess involviert sein, was eine Indikation zur Augenentfernung (Enukleation) darstellt.
Im Allgemeinen hängt die Prognose einer Acanthamoeba-Keratitis von mehreren Faktoren ab:
- Aktualität der Diagnose und Richtigkeit der Diagnose,
- Angemessenheit der bereitgestellten Behandlung,
- Zeitpunkt der chirurgischen Eingriffe,
- Wirksamkeit der anschließenden Behandlung mit Kortikoiden und Immunsuppressiva.
Es besteht die Meinung, dass bei allen Patienten, die Kontaktlinsen tragen, im Stadium der Diagnose eine Akanthamöbenkeratitis vermutet werden sollte. Dies gilt insbesondere dann, wenn die Entzündung intermittierender Natur ist und ausgeprägte Phasen der Exazerbation und Remission aufweist.

