
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Deformierende Arthrose des Hüftgelenks
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
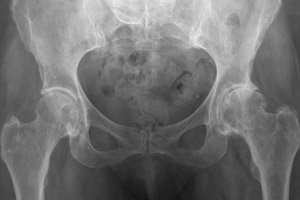
Bei fortschreitenden dystrophischen und degenerativen Prozessen im Knochen- und Gelenkapparat vor dem Hintergrund von Knorpelschäden des Hüftgelenks diagnostiziert der Arzt eine Coxarthrose. Ein anderer Name für diese Pathologie ist deformierende Arthrose des Hüftgelenks. Die Pathologie ist durch Arthralgie, eingeschränkte Funktionsfähigkeit des Gelenks sowie dessen Krümmung gekennzeichnet. Die Behandlung zielt hauptsächlich darauf ab, eine weitere Verschlimmerung der Krankheit zu verhindern und den Zustand des Patienten zu verbessern. Der pathologische Prozess schreitet langsam, aber stetig voran: Es können sich Ankylose und Gelenkinstabilität bilden. [ 1 ]
Epidemiologie
Laut Statistik sind etwa 15 % der Weltbevölkerung von einer deformierenden Arthrose des Hüftgelenks betroffen. Viele Experten gehen jedoch davon aus, dass die Zahl der Betroffenen tatsächlich deutlich höher ist, da der pathologische Prozess bei vielen Patienten asymptomatisch verläuft. Ärzte weisen darauf hin, dass eine Coxarthrose häufig ein Zufallsbefund ist – beispielsweise bei Röntgenuntersuchungen aufgrund einer anderen Erkrankung.
Vermutlich sind Männer bis zum 50. Lebensjahr etwas häufiger betroffen als Frauen (um etwa 20 %). Dies liegt vor allem am hohen Anteil männlicher Femurkopfnekrosen. Ab dem 50. Lebensjahr wird bei Frauen häufiger eine deformierende Hüftgelenksarthrose diagnostiziert, was durch hormonelle Veränderungen und die damit verbundene Verschlechterung des Bewegungsapparates erklärt werden kann.
Heute verschlechtert sich die Situation mit Arthrose in vielen Ländern nur noch. Fachleute erklären dies mit einer Abnahme der körperlichen Aktivität der Bevölkerung und einer Zunahme der Zahl fettleibiger Patienten.
Ursachen Hüft-Osteoarthritis
Der häufigste Grund für die Entstehung einer Arthrose des Hüftgelenks ist die Diskrepanz zwischen der Gelenkbelastung und der kompensatorischen „Reserve“ des Gelenks. Die unmittelbaren „Gaspedale“ der Entwicklung der Pathologie sind:
- Übergewicht;
- Ständig auf den Beinen sein;
- Wirbelsäulenverkrümmung;
- Intensive sportliche Aktivitäten (Springen, Heben und Tragen schwerer Gewichte, Laufen).
Eine gewisse Rolle bei der Entwicklung der Pathologie wird auch Faktoren wie Stoffwechselstörungen, abrupten Veränderungen des Hormonhaushalts, trophischen und Durchblutungsstörungen im Hüftgelenk, genetischer Veranlagung zu Knorpelgewebeerkrankungen, fortgeschrittenem Alter und traumatischen Verletzungen zugeschrieben. Häufig tritt die Krankheit bei Patienten mit Psoriasis- und rheumatoider Arthritis auf. [ 2 ]
Risikofaktoren
Risikofaktoren für die Entstehung einer deformierenden Arthrose des Hüftgelenks werden in dauerhafte und noch beeinflussbare (veränderbare) Faktoren unterteilt.
Zu den dauerhaften Faktoren zählen angeborene oder strukturelle Anomalien:
- Hüftdysplasie;
- Epiphyseolyse des Femurkopfes;
- Legg-Calve-Perthes-Syndrom;
- Anomalien der Knorpelentwicklung;
- Femoroazetabuläre Impingement-Krankheit.
Zu den veränderbaren Faktoren gehören:
- Übergewicht;
- Leistungssport – insbesondere verletzungsanfällige und belastungsintensive Sportarten;
- Regelmäßiges Heben und Tragen schwerer Gegenstände, stehende Arbeit;
- Regelmäßige Vibrationsbelastung, häufige wiederholte Belastung des Hüftgelenks;
- Arbeit, die häufiges Bücken und Hocken erfordert.
Zu den Risikogruppen zählen sowohl Profisportler als auch ältere Menschen sowie Frauen in der Schwangerschaft und in den Wechseljahren. [ 3 ]
Pathogenese
Deformierende Osteoarthritis des Hüftgelenks ist eine Pathologie, die eine lokalisierte Zerstörung des Gelenkknorpelgewebes verursacht, begleitet von Veränderungen im subchondralen Knochen mit weiterer Bildung von Knochenauswüchsen entlang der Ränder. Diese pathologischen Veränderungen können eine Folge von Traumata oder anderen schädigenden Einflüssen sein und als Kompensationsreaktion wirken. Vor dem Hintergrund ständiger derartiger Einflüsse versagt dieser Kompensationsmechanismus jedoch allmählich – zum Beispiel bei Patienten mit Fettleibigkeit, wenn das Körpergewicht das erkrankte Gelenk regelmäßig belastet. Die Bewegung im Gelenk wird eingeschränkt oder sogar unmöglich: Es bildet sich eine Knochen-, Knorpel- und Faserfusion der Gelenkenden.
Die Unbeweglichkeit der Gelenke kann die Folge einer traumatischen Verletzung (Wunde, fragmentarischer geschlossener Bruch, Prellung usw.), einer Infektion oder degenerativen Erkrankung sowie einer unsachgemäßen Behandlung pathologischer intraartikulärer Prozesse sein. [ 4 ]
Symptome Hüft-Osteoarthritis
Menschen mit deformierender Arthrose klagen überwiegend über Schmerzen und Bewegungseinschränkungen im Hüftgelenk. In Einzelfällen – beispielsweise bei zystischen Läsionen des Hüftkopfes – können Schmerzen jedoch auch fehlen.
Schmerzlokalisation – Leistengegend auf der Seite des pathologischen Prozesses, mit möglicher Ausstrahlung in die unteren Körperteile bis hin zum Knöchel.
Es besteht eine Korrelation zwischen Schmerzen und körperlicher Aktivität (mit Ausnahme des letzten Stadiums, in dem es sich um dauerhafte chronische Schmerzen handelt). Die Intensität der Schmerzempfindungen variiert von gelegentlichem Unbehagen bis hin zu einem anhaltenden und ausgeprägten Syndrom.
Die Versuche des Patienten, die Beschwerden zu lindern, führen zu einer allmählichen Verlagerung der Gewichtsbelastung auf das gesunde Bein. Mit der Zeit spiegelt sich dies im Gang wider: Es tritt ein Hinken auf.
Weitere häufige Beschwerden sind ein Steifheitsgefühl im Hüftgelenk, insbesondere bei den ersten Schritten nach längerer Ruhe. Die Situation ist ausgeprägter, wenn eine Person zusätzlich zur deformierenden Arthrose an rheumatoider Arthritis oder Gicht leidet.
Bewegungen im Gelenk können erschwert sein, bis hin zur völligen Unfähigkeit, sie auszuführen. Es kommt zu stabilen Kontrakturen und einer Verkrümmung der Wirbelsäule mit lumbaler Hyperlordose.
Zu den ersten Anzeichen einer eingeschränkten Gelenkfunktion zählen Schwierigkeiten beim Anziehen von Schuhen, beim Sport usw. Dann wird es schwierig zu gehen, Treppen zu steigen usw. [ 5 ]
Bühnen
Die typischste Manifestation einer deformierenden Arthrose sind Schmerzen im Hüftgelenk. Die Schwere der Symptome hängt eng mit dem Krankheitsstadium zusammen. So klagt der Patient im Anfangsstadium lediglich über leichte Beschwerden und vorübergehende motorische Steifheit. Mit der Zeit weitet sich das Krankheitsbild aus, die Schmerzen werden chronisch und nehmen zu, die motorischen Fähigkeiten verschlechtern sich.
Die meisten Experten sagen, dass es drei Schweregrade der Krankheit gibt:
- Eine deformierende Arthrose des Hüftgelenks 1. Grades macht sich praktisch nicht bemerkbar, oder die Symptome sind so schwach, dass sie vom Patienten kaum beachtet werden. Leichte Beschwerden treten nur im Hintergrund oder nach körperlicher Anstrengung auf, die die Patienten mit normaler Müdigkeit assoziieren. Die motorische Amplitude ist praktisch nicht beeinträchtigt. Das Röntgenbild zeigt eine leichte Verengung des Gelenkspalts. Die Behandlung ist konservativ.
- Eine deformierende Arthrose des Hüftgelenks 2. Grades geht mit zunehmenden Schmerzen einher, die besonders nach Gelenkbelastung und Wetterumschwüngen störend sind. Abends sind die Beschwerden besonders stark, eine leichte Bewegungseinschränkung ist zu beobachten. Nach längerem Stehen entwickelt der Patient einen typischen Entengang: Er schwankt beim Gehen von links nach rechts. Schwierigkeiten können beim seitlichen Bewegen der betroffenen Extremität oder beim Anziehen von Schuhen auftreten. Nach langem Sitzen sind die ersten Schritte beim Aufstehen schwierig. Wird die Erkrankung in diesem Stadium nicht behandelt, kann es zu einer partiellen Atrophie der Muskulatur und einer leichten Verkürzung der betroffenen Extremität kommen. Röntgenaufnahmen zeigen eine Verengung des Hüftgelenkspalts, die Bildung von Knochenwucherungen sowie Nekrosen des Becken- und Oberschenkelkopfes. Die Magnetresonanztomographie ermöglicht die Untersuchung von Knorpeldystrophie und Knochenpartikeln in der Gelenkhöhle. Die Behandlung zielt auf die Hemmung degenerativer Prozesse ab: Sie kann konservativ oder minimalinvasiv chirurgisch erfolgen.
- Eine deformierende Arthrose des Hüftgelenks 3. Grades geht mit ausgeprägten Bewegungsstörungen bis hin zur vollständigen Ruhigstellung einher. Das Schmerzsyndrom ist durch Konstanz gekennzeichnet und hängt nicht mehr von körperlicher Aktivität ab. Neben Schmerzen klagen die Patienten über Schlaflosigkeit und damit verbundene Reizbarkeit sowie Depressionen. Das Hüftgelenk ist immobilisiert, es besteht eine deutliche Lahmheit. Im Verlauf der Röntgenaufnahme zeigt sich eine vollständige Zerstörung des Knorpelgewebes und des Femurkopfes sowie die Bildung großer Randwucherungen. Die Behandlung erfolgt chirurgisch.
Komplikationen und Konsequenzen
Bei den meisten Patienten schreitet die deformierende Arthrose des Hüftgelenks sehr langsam über Jahre und Jahrzehnte voran. Bei rechtzeitigem Behandlungsbeginn wird dieser Prozess deutlich verlangsamt, wodurch die motorische Aktivität erhalten bleibt. Wenn die notwendige Behandlung nicht verfügbar ist, steigt das Risiko von Komplikationen:
- Starke Verkrümmung des Hüftgelenks und der Wirbelsäule;
- Einschränkung der Beweglichkeit bis hin zur völligen Ruhigstellung der Extremität (Ankylose);
- Verkürzung des betroffenen Beins;
- Von Knochendeformationen.
Der Patient verliert seine Arbeitsfähigkeit und manchmal auch seine Bewegungs- und Selbstversorgungsfähigkeit. In fortgeschrittenen Fällen leidet die Lebensqualität des Patienten. Es ist möglich, eine Behinderungsgruppe zuzuordnen, die vom Stadium und Ausmaß des pathologischen Prozesses abhängt. [ 6 ]
Diagnose Hüft-Osteoarthritis
Der Verdacht auf eine deformierende Hüftarthrose besteht, wenn die vorliegenden Beschwerden und Symptome mit entsprechenden Risikofaktoren wie Hüftverletzungen, schweren Arbeitsbedingungen, rheumatoider Arthritis etc. einhergehen.
Eine körperliche Untersuchung kann erst in relativ späten Stadien der Arthrose sinnvoll sein. Bei der Innenrotation der Hüfte kommt es zu einer Verschlimmerung des Schmerzsyndroms in der Leistengegend, manchmal zu einem charakteristischen Knirschen in der Extremposition des Gelenks. Kontrakturen, stabile motorische Einschränkungen und Gelenkdeformitäten werden beobachtet.
Zu den typischen Röntgenmanifestationen gehören:
- Randständige Knochenwucherungen;
- Verengter Gelenkspalt;
- Anzeichen einer subchondralen Osteosklerose der Hüftpfanne und des Hüftkopfes;
- Acetabulumbodenvorsprung.
Die Entwicklung einer Osteonekrose des Kopfes wird durch diese Punkte angezeigt:
- Der Osteonekroseherd ist von einem Bereich der Osteosklerose umgeben;
- Unter dem belasteten Kopfpol wird Knochengewebe in Form einer „Sichel“ ausgetragen;
- Es liegt eine Impressionsfraktur im belasteten Kopfbereich oberhalb des osteonekrotischen Herdes vor;
- Die Gelenkfläche ist deformiert;
- Der Knorpel wurde zerstört.
Neben der Radiographie kommen auch andere instrumentelle Diagnostikverfahren zum Einsatz:
- Magnetresonanztomographie und Computertomographie werden verwendet, um die strukturellen und anderen Merkmale des pathologischen Fokus zu klären und den Grad der Läsion und die Lokalisierung zu beurteilen.
- Mithilfe der Radionuklid-Szintigraphie lässt sich der Fokus einer Osteonekrose des Kopfes bestimmen (die Untersuchung ist besonders relevant für Patienten mit deformierender Osteoarthritis vor dem Hintergrund einer Sichelzellenanämie).
Laboruntersuchungen werden als zusätzliche diagnostische Maßnahmen zur Differenzierung oder Bestätigung der sekundären Pathologie verordnet. Besonderes Augenmerk wird auf den Ausschluss von Erkrankungen wie Gicht, systemischem Lupus erythematodes, Sichelzellenanämie sowie seropositiver und seronegativer rheumatoider Arthritis gelegt.
Differenzialdiagnose
Röntgen- und tomographische Untersuchungen liefern in der Regel umfassende Informationen über die Pathologie, die eine korrekte Diagnose ermöglichen. Generell sollte die deformierende Arthrose des Hüftgelenks von Erkrankungen wie folgenden unterschieden werden:
- Lumbale Osteochondrose;
- Spinalkanalstenose;
- Parästhetische Meralgie oder Morbus Berngardt-Roth (laterales kutanes femorales Nervus-femoralis-Syndrom);
- Trochanteritis (Acetabulumschleimbeutelentzündung);
- Metastasen im Oberschenkelknochen und Becken;
- Koxitis;
- Beckenfraktur, Schenkelhalsfraktur;
- Fibromyalgie.
In manchen Fällen werden intraartikuläre Blockaden mit Anästhetikum durchgeführt, um die Schmerzquelle zu ermitteln (sofern keine Röntgenpathologie vorliegt). Eine Hüftpunktion wird mit anschließender bakteriologischer Analyse der intraartikulären Flüssigkeit durchgeführt. Gegebenenfalls können eine Trepanobiopsie und eine histologische Untersuchung des Biomaterials sowie eine Computer- oder Magnetresonanztomographie der Lendenwirbelsäule empfohlen werden.
Behandlung Hüft-Osteoarthritis
Zu den Behandlungsmaßnahmen gehören konservative Therapie und chirurgische Eingriffe. Die Wahl der Therapietaktik hängt von der Intensität der Symptome, dem Alter des Patienten, der Prävalenz des pathologischen Fokus, der Schwere biomechanischer intraartikulärer Störungen und dem Ausmaß osteonekrotischer Läsionen ab.
Ziel der therapeutischen Maßnahmen ist die Schmerzlinderung, die Wiederherstellung der Bewegungsamplitude und Funktionalität des Hüftgelenks, die Normalisierung der Gliedmaßenlänge und der Erhalt des durch die Osteonekrose geschädigten Gelenks.
Zu den nicht-medikamentösen Einflüssen zählen beispielsweise folgende Maßnahmen:
- Normalisierung des Körpergewichts;
- Physiotherapie;
- Entlastung der betroffenen Extremität durch Krücken, orthopädische Hilfsmittel etc.
Die medikamentöse Therapie besteht in der Regel aus der Einnahme von Analgetika (nichtsteroidalen Antirheumatika), Chondroprotektoren und Spasmolytika. Bei Bedarf passt der Arzt die Basistherapie an – zum Beispiel bei Patienten mit rheumatoider Arthritis oder Gicht. [ 7 ]
Medikamente
Medikamente werden verschrieben, um die Symptome zu lindern, geschädigtes Gewebe zu reparieren und nachfolgende degenerative Prozesse zu hemmen. Folgende Medikamentengruppen sind am gefragtesten:
- Nichtsteroidale entzündungshemmende Medikamente, die Schmerzen und Entzündungsreaktionen lindern (Ibuprofen, Ketorol, Diclofenac, Indomethacin – in Form von Tabletten, Injektionen, äußerlichen Präparaten, Zäpfchen);
- Kortikosteroid-Hormonmittel zur Schmerzlinderung (Kortikosteroide werden häufiger direkt in die Gelenkhöhle injiziert);
- Schmerzmittel und krampflösende Mittel (insbesondere Midocalm);
- Chondroprotektoren (Glucosamin, Chondroitin usw.).
Gängige Medikamente, die eine langfristige und stabile Anwendung erfordern, sind Chondroprotektoren. Sie sättigen das Knorpelgewebe mit Nährstoffen, hemmen degenerative Prozesse und stimulieren das Wachstum neuer Zellen. Chondroprotektoren sind wirksamer, wenn sie im Anfangs- oder mittleren Stadium der Pathologie eingenommen werden. Die Einnahme sollte regelmäßig und über einen längeren Zeitraum (zwei Monate oder länger) erfolgen.
Wenn die deformierende Arthrose durch eine Osteonekrose des Femurkopfes kompliziert wird, wird die Behandlung durch hypolipidämische Mittel ergänzt – zum Beispiel:
Lovastatin |
Die maximale Dosierung beträgt 40 mg pro Tag, die Anfangsdosis 10 mg pro Tag. Längerer Gebrauch kann mit Magen-Darm-Beschwerden, Kopfschmerzen, Schlaflosigkeit und Schwindel einhergehen. In diesem Fall ist ein Arztbesuch zur Korrektur der Verschreibungen erforderlich. |
Viele Experten weisen auf die Wirksamkeit der Einnahme von Stanozolol in einer Menge von 6 mg/Tag hin.
Eine günstige klinische und radiologische Dynamik wird bei der Verabreichung von Vasodilatatoren – beispielsweise Prostacyclin-Derivaten – beobachtet.
Im Frühstadium von Arthrose und Osteonekrose sind wirksam:
Enoxaparin |
Niedermolekulares Heparin, ein Antikoagulans, wird nach Abwägung des Risikos thromboembolischer Komplikationen und hämorrhagischer Folgen in individueller Dosierung verschrieben. Die am häufigsten verwendete Dosis beträgt 1,5 mg/kg einmal täglich durch subkutane Injektion, durchschnittlich 10 Tage lang, unter ärztlicher Aufsicht. |
Alendronat |
Alendronsäurepräparat, morgens oral eingenommen, 2 Stunden vor dem Frühstück. Es wird empfohlen, es mit Vitamin-D- und Kalziumpräparaten zu kombinieren. Die Behandlung dauert in der Regel länger. Mögliche Nebenwirkungen: Überempfindlichkeitsreaktionen, Bauchschmerzen, Blähungen, Verdauungsstörungen. |
Naropin |
Es wird eine Woche lang eine verlängerte Injektion des Arzneimittels durch einen Katheter in den Epiduralraum in individuell festgelegten Anästhesiekonzentrationen praktiziert. Dieses Verfahren hilft, einen Kollaps des Femurkopfes zu verhindern. |
Die oben genannten Medikamente sollten mit einer symptomatischen Behandlung kombiniert werden, bei der nichtsteroidale entzündungshemmende Medikamente, Chondroprotektoren und krampflösende Mittel eingenommen werden.
Physiotherapeutische Behandlung
Die wichtigste empfohlene Behandlungsmethode für deformierende Arthrose des Hüftgelenks ist die Stoßwellentherapie. Im ersten oder zweiten Grad der Pathologie ermöglicht das Verfahren eine schnelle Schmerzlinderung, die Wiederherstellung der Beweglichkeit, die Verlangsamung der Gelenkzerstörung und die Aktivierung von Regenerationsprozessen.
Die Wirkung akustischer Schwingungen mit Infraschallfrequenz dringt ungehindert in das betroffene Hüftgelenk ein und wirkt direkt auf den Fokus des entzündlichen, degenerativen und dystrophischen Prozesses, wodurch die Durchblutung und der Trophik verbessert werden. Die Behandlung wirkt ähnlich wie eine intensive manuelle Therapie: Die Durchblutung des Gewebes wird verbessert, Stagnation verschwindet und die Genesung wird eingeleitet.
Laut Experten verbessert die Stoßwellentherapie schnell lokale Stoffwechselprozesse und beseitigt nicht nur die Symptome der Arthrose, sondern teilweise auch die Ursache ihrer Entstehung. Der resultierende Effekt ist langanhaltend und nachhaltig.
Es ist möglich, eine physiotherapeutische Behandlung und im dritten Grad der Pathologie vor dem Hintergrund der wichtigsten therapeutischen Maßnahmen durchzuführen. In diesem Fall ist jedoch die Stoßwellentherapie in der Rehabilitationsphase nach einer Hüftendoprothetik besser geeignet. [ 8 ]
Chirurgische Behandlung
Wenn die deformierende Arthrose mit starkem Verschleiß des Hüftgelenks einhergeht, medikamentös nicht behandelbar ist und starke Schmerzen nicht nur bei Belastung, sondern auch im Ruhezustand auftreten, kann der Arzt einen chirurgischen Gelenkersatz durch eine Prothese empfehlen. Die Operation hilft, schmerzhafte Symptome zu lindern und die Funktion wiederherzustellen.
Die Vorbereitung auf die Operation erfolgt ambulant. Der Eingriff läuft in etwa wie folgt ab: Unter Peridural- oder Vollnarkose wird das Hüftgelenk freigelegt und der Hüftkopf zusammen mit der Oberfläche der Gelenkpfanne entfernt. Ein Hüftgelenkpfannenanalogon und eine Prothese mit einem Kunststoffkopf werden implantiert und mit Knochenzement oder einer anderen Methode fixiert. Nach dem Eingriff bleibt der Patient mindestens zwei Wochen unter stationärer Beobachtung. Die abschließende Rehabilitation erfolgt in einer Spezialklinik oder -abteilung. Zu Beginn werden dem Patienten entsprechende Übungen an Krücken angeboten, und im zweiten Monat ist die volle zulässige Belastung des Hüftgelenks erreicht.
Verhütung
Präventive Maßnahmen sind sowohl für Menschen mit gesunden Hüftgelenken als auch für Patienten mit deformierender Arthrose nicht überflüssig. Um die Entwicklung zu verhindern und das Fortschreiten der Pathologie zu hemmen, empfehlen Ärzte:
- Halten Sie sich an die Regeln einer richtigen (vollständigen, ausgewogenen) Ernährung;
- Um das eigene Körpergewicht zu kontrollieren;
- Bleiben Sie körperlich fit, seien Sie aktiv, machen Sie regelmäßig Morgengymnastik und machen Sie lange Spaziergänge;
- Vermeiden Sie Traumata und Unterkühlung.
Es ist wichtig, eine Überlastung der Hüftgelenke zu vermeiden, Verletzungen der Extremitäten (Prellungen, Frakturen, Verstauchungen) und Erkrankungen des Skelettsystems (Plattfüße, Wirbelsäulenverkrümmung, Dysplasien) rechtzeitig und qualitativ zu behandeln und körperlich aktiv zu sein.
Prognose
Die deformierende Arthrose des Hüftgelenks lässt sich am besten im Frühstadium behandeln. Die fortgeschrittene Form ist schwierig zu behandeln und erfordert oft eine Endoprothese. Zu den möglichen Komplikationen zählen unter anderem:
- Infektiöse und entzündliche Erkrankungen;
- Eingeklemmter Ischias- oder Oberschenkelnerv;
- Schleimbeutelentzündung;
- Subluxation;
- Sehnenscheidenentzündung.
Arthrose-Exazerbationen hängen mit der Periodizität des Entzündungsprozesses zusammen. In den meisten Fällen handelt es sich bei Rückfällen um aseptische Entzündungen, die nach Verletzungen oder übertragenen Krankheiten auftreten. Während dieser Zeit können Schmerzen, Fieber und periartikuläre Ödeme störend sein.
Um die Prognose zu verbessern, raten Ärzte, rechtzeitig einen Arzt aufzusuchen, alle Termine einzuhalten und bei Übergewicht eine Diät einzuhalten. Eine Gewichtsreduktion hilft, das geschädigte Gelenk zu entlasten und die Symptome zu lindern. Eine ausgewogene Ernährung ist jedoch nicht nur für übergewichtige Menschen, sondern auch für alle anderen Patienten angezeigt, da sie hilft, die Ernährung von Knorpel und Knochengewebe zu verbessern und den Wasser-Elektrolyt-Haushalt zu stabilisieren. Die Ernährung sollte frei von übermäßigen tierischen und emulgierten Fetten, Süßigkeiten, Konservierungsstoffen, geräuchertem Fleisch und eingelegtem Gemüse sein. Zur Regeneration des Knorpels muss dem Körper ausreichend Eiweiß zugeführt werden, beispielsweise in Form von weißem Fleisch, Milchprodukten und Eiern. Das Vorhandensein von Kollagen in den Speisen ist obligatorisch: Experten raten zum regelmäßigen Verzehr aller Arten von Gelees, Gelee, Gelee, Marmelade usw.
Alle Patienten, unabhängig vom Stadium der Erkrankung, sollten die betroffene Extremität so weit wie möglich entlasten – zum Beispiel durch den Einsatz von Krücken, Gehstöcken und anderen orthopädischen Hilfsmitteln. Degenerative Erkrankungen wie die deformierende Arthrose des Hüftgelenks sind irreversibel, eine frühzeitige Behandlung bietet jedoch bessere Chancen, die Mobilität zu erhalten.

