
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ein solider Schanker
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
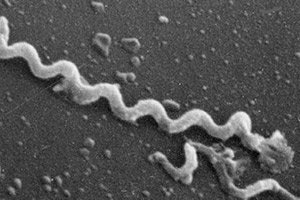
Objekt des primären Syphiloms, dichtes Geschwür: Alle diese Namen beschreiben den harten Schanker, der sich auf Haut und Schleimhäuten als Zeichen der primären Syphilis bildet. Es handelt sich um eine chronische Infektionskrankheit, die hauptsächlich durch sexuelle Übertragung des Erregers - des blassen Treponemas - übertragen wird. Der feste Schanker entwickelt sich direkt in der Eintrittszone in den Körper. Das schmerzhafte Element kann sowohl einzeln als auch mehrfach auftreten. Die Behandlung der Pathologie basiert auf der Anwendung einer Antibiotikatherapie.
Epidemiologie
Die Inzidenz von Syphilis und insbesondere von festen Schankern ist weltweit nach wie vor relativ hoch. Laut Statistik waren im Jahr 2000 weltweit etwa 250 Millionen Menschen von sexuell übertragbaren Krankheiten betroffen. Davon hatten 2 Millionen Patienten Syphilis. In den letzten zwei Jahrzehnten ist die Inzidenz der Krankheit etwas zurückgegangen, sie ist aber weiterhin recht hoch.
In den postsowjetischen Ländern schwankt die Inzidenz der Krankheit zwischen 30 und 300 pro 100.000 Einwohner.
Ein fester Schanker wird häufiger bei Patienten im Alter zwischen 20 und 29 Jahren diagnostiziert. Männer erkranken mehr als doppelt so häufig wie Frauen.
Laut Experten spielen ein niedriges Bildungsniveau und unzureichende Kenntnisse über sexuell übertragbare Infektionskrankheiten eine große Rolle bei der schnellen Verbreitung der Syphilis.
Ursachen harter Schanker
Der "Täter" für das Auftreten eines harten Schankers ist eine gramnegative Spirochäte - ein blasses Treponema. Nach dem Eindringen in die Haut oder Schleimhaut bildet sich nach einer gewissen Zeit ein dichtes Element, ein harter Schanker - das primäre Anzeichen syphilitischer Läsionen.
Blasse Treponema ist recht hartnäckig und kann etwa drei Jahre in der Umwelt überleben. In kochendem Wasser stirbt das Bakterium nach fünfzehn Minuten ab, die Spirochäte ist jedoch äußerst resistent gegen Kälteeinflüsse.
Eine Infektion mit festem Schanker erfolgt durch Geschlechtsverkehr mit einer Person mit Syphilis oder durch direkten Kontakt, beispielsweise durch die Behandlung der Wunde eines Syphilis-Patienten ohne Verwendung von Schutzausrüstung. Selten, aber manchmal treten Infektionen durch die Verwendung von Kleidung und Haushaltsgegenständen eines Syphilis-Patienten auf: Intimartikel, Bettwäsche, Wäsche und Utensilien können gefährlich sein.
Auch eine Übertragung von der werdenden Mutter auf den Fetus durch den Schutz der Plazenta, auf das Kind während der Wehen oder während der Stillzeit ist nicht ausgeschlossen. [ 1 ]
Risikofaktoren
Es wurden Personengruppen mit einem erhöhten Risiko einer Syphilis-Infektion und einem erhöhten Risiko für die Entwicklung eines harten Schankers identifiziert:
- Menschen, die promiskuitiv sind und keinen festen Sexualpartner haben;
- Personen mit Alkohol- oder Drogenabhängigkeit;
- Menschen ohne festen Wohnsitz;
- Homosexuelle;
- Menschen mit Immunschwäche, HIV-Infektion.
Pathogenese
Blasse Treponema, ein fakultativer Anaerobier, dringt innerhalb relativ kurzer Zeit (eine halbe bis einige Stunden) nach Geschlechtsverkehr (oder anderem Kontakt) mit einer infizierten Person in das Gewebe, die Lymphflüssigkeit oder den Blutkreislauf des Partners ein. Chemotaktische Faktoren leiten Neutrophile in die Penetrationszone, was den Auslöser für die Bildung eines festen Schankers darstellt. Anschließend werden Neutrophile durch Lymphozyten ersetzt, die Lymphokine produzieren. Letztere wiederum ziehen Makrophagen an, phagozytieren und verursachen den Tod der Treponema. Die führende Rolle bei der lokalen Reaktion der Zellen spielen T-Helferzellen; es wird eine übermäßige Menge an Zytokinen und Plasmazellen gebildet. So wird die Immunantwort aufgebaut.
Der Nachweis von Antikörpern ist ab der Bildung des harten Schankers möglich. IgM, IgA und dann IgG werden zuerst nachgewiesen. Die Immunreaktion führt zum Absterben der Spirochäten im Bereich des harten Schankers sowie zur anschließenden Vernarbung des Geschwürs. Die Zirkulation des Erregers im Blutkreislauf wird bereits im Primärstadium nachgewiesen, mit einem starken Anstieg im Sekundär- und Rezidivstadium. Dies stimuliert die aktive Produktion von Antikörpern und unterdrückt die lokale Immunabwehr, was die Reproduktion der Spirochäten hemmt und zur Rückbildung sekundärer Syphilide führt. [ 2 ]
Symptome harter Schanker
Die Dauer der Inkubationszeit – vom Zeitpunkt der Infektion bis zur Bildung eines festen Schankers – wird mit 3-4 Wochen angegeben. Manchmal ist dieser Zeitraum kürzer oder länger – von 1-2 bis 8 Wochen.
Der harte Schanker bei Syphilis kann lokalisiert sein:
- An den Genitalien;
- Im Anusbereich;
- An anderen atypischen Orten (je nachdem, wo der Erreger eingeschleppt wird).
Die ersten Anzeichen einer Pathologie bestehen in der Bildung des primären Elements – Erosion oder Geschwür – sowie in der Entwicklung einer regionalen Lymphadenitis und Lymphangitis.
Man muss sich unbedingt vorstellen, wie ein harter Schanker aussieht. Zunächst ist es ein Knoten, der sich in einen erosiven ulzerativen Defekt verwandelt. Das Geschwür hat leicht erhabene Ränder und einen unbedeutenden serösen Ausfluss. Es schmerzt nicht, zeichnet sich durch eine abgerundete Form und eine fleischig-rötliche Farbe aus. Die Größe variiert von einigen Millimetern bis zu 1,5–2 Zentimetern. Die Oberfläche kann mit einer Kruste bedeckt sein. Ein charakteristisches Merkmal: Ein harter Schanker hat beim Abtasten der Basis eine dichte, elastische (knorpelartige) Konsistenz.
Regionale Lymphknotenvergrößerungen können einzeln oder mehrfach auftreten. Ein einzelnes Element ist als harter Ball unter der Haut definiert, der etwa eine Woche nach der Bildung eines festen Schankers auftritt. Die Haut über dem „Ball“ weist keine Entzündungszeichen auf und es treten keine Schmerzen auf.
Feste Schanker bei Frauen können am Gebärmutterhals, in der Vagina, an der Klitoris oder Vulva auftreten. Bei einigen Patientinnen können auch extragenitale Bereiche betroffen sein – beispielsweise der Analbereich, die Mundhöhle, Lippen oder Zahnfleisch, Zunge, Mandeln, Brustdrüsen, Arme oder Hals usw.
Ein fester Schanker an den Schamlippen kann schnell durch Vulvitis oder Vulvovaginitis kompliziert werden. Die Entwicklung von Gangränisierung und Phagedänisierung (Gewebezerstörung) ist möglich.
Die Primärphase kann mit allgemeinen Symptomen enden: Fieber, Schüttelfrost, Kopfschmerzen.
Harter Schanker bei Männern betrifft in der Regel die innere Vorhaut, den Gebärmutterhals, die Eichel und die Eichel selbst sowie die Peniswurzel. Auch nicht standardmäßige Lokalisationen sind an fast jedem Körperteil möglich.
Ein harter Schanker am Penis, an der Vorhaut oder anderswo weist selten untypische Merkmale auf und sieht wie folgt aus:
- Nach der Art des indurativen Ödems – hat das Aussehen eines dichten Lymphödems der äußeren Genitalien, hinterlässt keine Delle nach Fingerdruck;
- Schanker-Amygdalitis – sieht aus wie ein schmerzhafter erosiver oder ulzerativer Defekt an den vergrößerten Mandeln;
- Durch die Art der Schanker-Panarizität - gebildet als schmerzhaftes Geschwür an der Handwurzelphalanx der Finger.
Bühnen
Der klassische Verlauf einer syphilitischen Infektion wird in vier Stadien unterteilt:
- Inkubationsphase;
- Primärstadium (hartes Schankerstadium);
- Sekundärstufe;
- Tertiärstadium.
Das Anfangsstadium des harten Schankers bei Frauen oder Männern bestimmt das Primärstadium der Syphilisentwicklung, das bis zum Auftreten charakteristischer Hautausschläge auf der Hautoberfläche und den Schleimhäuten andauert. Diese Phase dauert etwa 1,5 bis 2 Monate.
Das Anfangsstadium des soliden Schankers bei Männern unterscheidet sich praktisch nicht von dem des schwächeren Geschlechts und ist bedingt in zwei Teile unterteilt: die seronegative und die seropositive Phase. Im ersten Fall sind die serologischen Standardreaktionen negativ. Im zweiten Fall werden die Reaktionen positiv, was die Diagnose einer „primären seropositiven Syphilis“ ermöglicht. Übrigens wird die obige Klassifizierung der Periodizität derzeit nicht von allen Spezialisten verwendet, da es bereits fortschrittlichere Methoden zum Nachweis einer Infektion bei Patienten gibt (ELISA, PCR, RIF usw.).
Formen
Das primäre syphilitische Stadium geht mit der Bildung eines harten Schankers und einer regionalen Beteiligung des Lymphsystems einher. In der ersten Hälfte dieses Zeitraums können serologische Reaktionen negativ sein, und erst nach einigen Wochen liefert die Diagnose positive Ergebnisse. Gleichzeitig wird eine Lymphadenitis festgestellt, die eine unterschiedliche Manifestationsintensität aufweist. Im Allgemeinen spricht man von der primären syphilitischen Phase ab dem Zeitpunkt der Bildung eines harten Schankers. Die Lokalisation entspricht dem Ort der Einführung blasser Treponemen in das Körpergewebe.
In über 90 % der Fälle wird eine Lokalisation im Genitalbereich festgestellt, dennoch sollte bei der Diagnose eine mögliche extragenitale Lokalisation nicht vergessen werden.
Einer der Begründer der Venerologie, der Dermatologe Jean Fournier, identifizierte die Hauptzeichen eines harten Schankers:
- Schmerzloser harter Schanker (Erosion);
- Glatter, flacher Boden;
- Die typische Farbe von „rohem Fleisch“ – „verdorbenes Schmalz“ mit einem schmutzigen, blutigen Farbton;
- Fehlen entzündlicher Symptome;
- Das Vorhandensein einer Verdickung, die beim Abtasten des schmerzhaften Elements erkennbar ist.
Warum ist ein harter Schanker schmerzlos? Einige Experten glauben, dass die Schmerzlosigkeit darauf zurückzuführen ist, dass das blasse Treponem während seiner Entwicklung anästhetische Substanzen produziert, die das Schmerzsyndrom blockieren.
Venerologen unterscheiden eine Reihe von Arten und Formen des harten Schankers:
- Nach Lokalisation - genital, extragenital, bipolarer harter Schanker;
- Erosiv oder ulzerativ;
- In Bezug auf die Anzahl – einzeln oder mehrfach;
- Nach Form - kokardial, kortikal, diphtherieartig, brennform, petechial;
- Nach Konfiguration - abgerundet, länglich, halbmondförmig, hufeisenförmig.
Aus diagnostischer Sicht ist der atypische harte Schanker am schwierigsten zu diagnostizieren, der in Form einer Amygdala, einer Panaritia und eines indurativen Ödems auftritt.
Indurative Ödeme bilden sich in Bereichen, die mit Lymphgefäßen gesättigt sind. Am häufigsten findet sich ein solcher harter Schanker in der Vagina und im Bereich der großen Schamlippen. Bei männlichen Patienten findet er sich im Bereich des Hodensacks und des Präpunktalsacks. Geschädigtes Gewebe ist stark geschwollen und verdickt. Die Farbe kann sich nicht ändern.
Amygdalitis ist ein atypischer, harter Schanker an der Mandel. Tatsächlich ähnelt ein harter Schanker im Hals meist einer Erosion oder einem Geschwür mit einem für Syphilis charakteristischen klinischen Erscheinungsbild. Amygdalitis ist ein einseitiges Wachstum der Mandeln, ihre Verdickung ohne begleitende Rötung. Gleichzeitig kommt es zu einer Zunahme der submandibulären, zervikalen und parotiden Lymphknoten.
Syphilitische Panarikose ist ein atypischer harter Schanker an der Hand, der eine offensichtliche Ähnlichkeit mit einer banalen Panarikose aufweist. Diese Krankheit ist häufiger berufsbedingt, da sie hauptsächlich bei chirurgischen und gynäkologischen Spezialisten, Pathologen usw. auftritt. Die Infektion erfolgt durch einen Schnitt oder eine andere Verletzung der Finger während eines chirurgischen Eingriffs, einer medizinischen Untersuchung usw. Ein harter Schanker am Finger entwickelt sich hauptsächlich im Bereich der Endphalanx. Der Finger wird keulenförmig und hat eine purpurrote Tönung. Das gebildete Geschwür ist durch unebene, hängende (wie gebissene) Ränder gekennzeichnet. Der Boden kann so tief wie möglich sein (bis zum Knochengewebe), was auf den stechenden Geruch aufmerksam macht. Eine Person klagt über scharfe, stechende Schmerzen. Schmerzen treten auch in vergrößerten Lymphknoten auf.
Es ist zu beachten, dass ein harter Schanker an Lippe, Mund und Zunge oft mit gewöhnlichen entzündlichen und infektiösen Prozessen wie Stomatitis oder sogar Herpes verwechselt wird. Tatsache ist, dass Patienten mit solchen Erkrankungen in der Regel nicht zu einem Dermatologen oder Venerologen, sondern zu einem Zahnarzt oder Therapeuten gehen. Harter Schanker am Zahnfleisch beginnt falsch zu behandeln, was zur Verzögerung des Krankheitsverlaufs beiträgt, was wiederum gewisse Schwierigkeiten sowohl bei der Diagnose als auch bei der Behandlung mit sich bringt. Spezialisten warnen: Ein harter Schanker am harten Gaumen oder in einem anderen Bereich der Mundhöhle sollte immer einer sorgfältigen Differentialdiagnose unterzogen werden.
Leider ist die Mundhöhle nicht der einzige Ort, an dem diagnostische Probleme auftreten können. Selbst ein harter Schanker im Schambereich kann sich bei Selbstbehandlung verändern und die Form anderer Krankheiten annehmen. Daher ist es notwendig, wachsam zu sein, Verantwortung für die eigene Gesundheit zu übernehmen und nicht zu versuchen, eine schwere Krankheit selbst zu heilen.
Bei der Identifizierung der Krankheit müssen auch einige Merkmale des aktuellen Krankheitsbildes des primären syphilitischen Stadiums berücksichtigt werden:
- Vor einigen Jahrzehnten waren Hornhautschanker überwiegend isoliert. Heute weist jeder zweite Patient mehrere Syphilomherde auf. Im Durchschnitt werden zwei bis sechs Einheiten gezählt. Es gibt Beschreibungen von Patienten mit mehreren Dutzend Syphilomen.
- Ein fester Beinschanker wird äußerst selten festgestellt, kann jedoch eine recht große Größe erreichen (hauptsächlich aufgrund einer späten Diagnose der Pathologie).
- Extragenitale Syphilomfälle treten immer häufiger auf. Früher wurden beispielsweise harte Schanker an Hals, Oberschenkeln und Bauch selten gefunden. Jetzt ist diese Lokalisation keine Seltenheit mehr.
- Auch hartes Schankergewebe im After kam häufiger vor, bei Frauen dreimal häufiger als bei Männern (selbst bei gleichzeitiger Homosexualität).
- Ein fester Schanker im Gesicht wird häufig durch eine Sekundärinfektion kompliziert und geht manchmal (in 5–10 % der Fälle) nicht mit einer regionalen Lymphadenitis einher, was die Diagnose wiederum erschweren kann.
- Der seronegative Zeitraum ist etwas kürzer (bis zu 2–3 Wochen).
Komplikationen und Konsequenzen
Ohne Behandlung und weitere Entwicklung der Krankheit nimmt der harte Schanker einen komplizierten Verlauf und die Infektion breitet sich auf andere Organe und Gewebe im Körper aus.
Bei einer Sekundärinfektion kommt es bei männlichen Patienten zu einer Entzündung der Eichel (Balanitis) und der inneren Vorhaut (Postitis). Diese Komplikationen können wiederum zu schwerwiegenderen Erkrankungen wie einer Phimose (Verengung der Vorhaut) führen. Eine Phimose kann auch durch eine Einklemmung der Eichel (Paraphimose) kompliziert werden.
Darüber hinaus können eine schwache Immunabwehr und schlechte Angewohnheiten zu weiteren unangenehmen Folgen eines harten Schankers führen – beispielsweise zu Gewebenekrose und Phagedänismus (ulzerativ-nekrotische Läsionen).
Ein fester Schanker, der bei einer Frau während der Schwangerschaft auftritt, kann eine transplazentare Infektion des Fötus mit anschließendem Tod des Fötus im pränatalen Stadium provozieren. Ein Baby mit angeborener syphilitischer Pathologie stirbt einige Zeit nach der Geburt oder zeigt schwere pathologische Veränderungen der inneren Organe.
Diagnose harter Schanker
Die grundlegenden Diagnosemethoden bei Verdacht auf feste Schanker sind Syphilis-Tests, äußerliche Untersuchungen des Körpers des Patienten und Laboruntersuchungen. Es gibt eine breite Palette verschiedener Tests, die wichtigsten sind jedoch Blutuntersuchungen, insbesondere:
- Serologische Analyse – basierend auf dem Nachweis von Immunglobulinen, deren Bildung bei Syphilis-Patienten beginnt. Der spezifische Test wird Komplementbindungsreaktion oder Wasserman-Reaktion genannt: Dieser Test basiert auf der Eigenschaft der Komplementadsorption durch den Antigenkomplex.
- Bei der MF-Reaktion (Mikropräzipitation) handelt es sich um eine Reaktion von Antikörpern mit Antigenen. Der Test ist einfach und schnell durchzuführen und zählt zu den Screeningmethoden für die Syphilis-Diagnose.
- Die Immunfluoreszenzreaktion (RIF) ist eine Methode zum Nachweis latenter Syphilis. Sie ist eine schwierige, aber genaue Methode, um das Vorhandensein der Krankheit zu bestätigen.
- Bakterioskopie: Dabei wird der Abdruck des harten Schankers untersucht. Das Verfahren ist sehr effektiv, wenn es innerhalb des ersten Monats nach der Infektion angewendet wird.
Die instrumentelle Diagnostik ist bei Vorliegen anderer Symptome des Herz-Kreislauf- und Nervensystems verbunden. Kann angezeigt sein:
- Konsultation mit einem Angiochirurgen, Neurologen, Psychiater;
- Elektrokardiographie, Echokardiographie;
- CT der Aorta, Angiographie;
- CT- oder MRT-Scan des Gehirns (Rückenmarks);
- Alkoholstudien;
- Ultraschall der inneren Organe, Fibrogastroduodenoskopie;
- Histologische Untersuchungen.
Differenzialdiagnose
Die Differentialdiagnose des harten Schankers wird bei Erkrankungen wie traumatischer Erosion, weichem Schanker, banaler Balanitis (Balanoposthitis), Afterfissuren, Gonorrhoe, Herpes, Mandelentzündung, Stomatitis usw. durchgeführt.
Weiche und harte Schanker sind zwei verschiedene Krankheiten mit völlig unterschiedlichen Ursachen. Weicher Schanker wird ebenfalls durch eine Infektion verursacht und gehört zu sexuell übertragbaren Krankheiten. Ein solches Element ist jedoch locker, weich, schmerzt beim Abtasten und kann Eiterpartikel freisetzen. Andernfalls wird weicher Schanker als Schanker bezeichnet.
Es ist wichtig zu wissen, wie man einen harten Schanker von einem Pickel oder einem Furunkel unterscheidet. Achten Sie dabei auf folgende Punkte:
- Akne und Furunkel bilden sich häufiger im Gesicht, am Hals, am Rücken und auf der Brust.
- Fester Schanker tritt in dem Bereich auf, in dem sich der Erreger befindet (abnormer Ausfluss, Sperma, Vaginalsekret usw.);
- Akne entsteht aufgrund hormoneller Veränderungen und ein harter Schanker entsteht durch sexuellen oder anderen Kontakt mit einer kranken Person.
- Pickel oder Furunkel heilen nach dem Durchbruch eitriger Sekrete, und der harte Schanker verwandelt sich in einen ulzerativen und erosiven Defekt, der zur Vergrößerung neigt;
- Der Furunkel geht mit schmerzhaften Empfindungen einher, während der Knoten, der dem festen Schanker vorausgeht, normalerweise schmerzlos ist.
- Gonorrhoe wird durch Gonokokken verursacht und äußert sich in primären Symptomen wie Schwellung der Schamlippen oder der Eichel, Juckreiz und Brennen beim Wasserlassen sowie massivem Schleimausfluss mit unangenehmem Geruch. Der Harnabfluss kann erschwert sein, die Körpertemperatur steigt. Die Bildung von Knötchen, Geschwüren und Erosionen ist nicht charakteristisch.
- Balanoposthitis – tritt als akuter Entzündungsprozess auf und äußert sich zunächst in Hyperämie, Schwellung der Eichel und der inneren Vorhaut. Anschließend bilden sich erosive Defekte mit abgerundeter, unregelmäßiger Konfiguration. Der Po ist weich, rötlich und mit leicht entfernbarem, schmutzigem Belag bedeckt. Dichte Bereiche werden nicht erkannt. Patienten berichten von Schmerzen, Brennen und einem Spannungsgefühl der Haut. Die umliegenden Lymphknoten fluktuieren nicht, sind schmerzhaft und vergrößert.
- Herpes ist eine virale Erkrankung, die sich durch das Auftreten schmerzhafter Bläschen im Bereich der Lippen, des Mundes, des Rachens oder der Nase äußert. Nach einiger Zeit verkrusten sich die Bläschen. Es gibt auch allgemeine Symptome: Fieber, Schwäche, Müdigkeit und Apathie. Besonders schwierig ist die Unterscheidung von Genitalherpes, der durch Symptome von Mykosen, Urethritis usw. ergänzt werden kann. Daher sind für die korrekte Diagnose Laboruntersuchungen erforderlich – virologische Untersuchungen, RIF, PCR.
Behandlung harter Schanker
Der therapeutische Verlauf eines harten Schankers kann einige Wochen bis zu zwei Jahren dauern: Alles hängt vom Stadium ab, in dem die Behandlung begonnen wurde. Der Kurs ist wie folgt geregelt:
- Wird gemäß den aktuellen Überarbeitungen des Therapieschemas verschrieben;
- Wird von der Verabreichung von Arzneimitteldosen begleitet, die für die gewünschte therapeutische Wirkung ausreichen;
- Wird durch Medikamente ergänzt, die die Immunabwehr stimulieren;
- Erfordert die zwingende Einhaltung des empfohlenen Therapieschemas.
Der Arzt wählt Antibiotika individuell für jeden Patienten aus, abhängig davon, welche Medikamente der Patient zuvor eingenommen hat, in welchem Stadium sich der konkrete Fall von hartem Schanker befindet und ob Kontraindikationen und Allergien gegen Medikamente vorliegen. Penicilline, Tetracycline, Erythromycin, Sumamed, Ceftriaxon usw. sind oft die Medikamente der Wahl.
Während der gesamten Therapie müssen unbedingt biochemische Parameter überwacht und allgemeine klinische Laboruntersuchungen durchgeführt werden.
Bei gleichzeitigen Geschlechtskrankheiten kann dem Patienten eine zusätzliche Antibiotika-Behandlung verschrieben werden. Die Ergebnisse der serologischen Kontrolle spielen eine Schlüsselrolle bei der Änderung und Fortsetzung der Behandlung.
Parallel zur Antibiotikatherapie des harten Schankers werden immunstimulierende Medikamente, Vitamine, UVA und andere physikalische Verfahren verschrieben. Eine Selbstbehandlung sollte vollständig ausgeschlossen werden.
Während der gesamten Behandlungsdauer ist dem Patienten jeglicher Geschlechtsverkehr untersagt. Bei einem festen Partner ist eine vorbeugende Behandlung obligatorisch.
Medikamente, die von einem Arzt verschrieben werden
Das grundlegende etiotrope Mittel zur Behandlung von hartem Schanker sind Penicillin und Antibiotika dieser Gruppe.
Für die stationäre Therapie wird überwiegend Benzylpenicillin-Natriumsalz gewählt, das den notwendigen Gehalt des Antibiotikums im Blutkreislauf und im Körpergewebe sicherstellt. Gleichzeitig wird das Medikament relativ schnell ausgeschieden. Intramuskuläre Injektionen von 500.000 Einheiten werden alle 4 Stunden (sechsmal täglich) oder 1 Million Einheiten alle 6 Stunden (viermal täglich) wiederholt.
Alternativ können Novocainsalze des Penicillins und Procain eingesetzt werden. Diese Antibiotika werden 1-2 mal täglich in einer Dosierung von 0,6-1,2 Millionen Einheiten verabreicht.
Als Vorbereitung für die ambulante Therapie eignen sich folgende Mittel:
- Extencillin, Bicillin-1 und Retarpen werden alle 5–7 Tage in einer Menge von 2,4 Millionen Einheiten verabreicht.
- Bicillin-3 wird zweimal wöchentlich in einer Menge von 2,4 Millionen Einheiten intramuskulär verabreicht;
- Bicillin-5 wird zweimal wöchentlich in einer Menge von 1,5 Millionen Einheiten intramuskulär verabreicht.
Eine halbe bis eine Stunde vor der ersten Antibiotika-Injektion erhält der Patient 10–15 mg Prednisolon oder 0,1–0,15 mg Betamethason oral. Kontraindikationen für penicillinhaltige Medikamente gegen harten Schanker sind Allergien und individuelle Überempfindlichkeit. Bei solchen Kontraindikationen verschreibt der Arzt alternative antibakterielle Medikamente (Tetracyclin, Oxacillin, Ceftriaxon, Erythromycin, Doxycyclin). Mögliche Nebenwirkungen während der Behandlung: Erbrechen, Candidose der äußeren Genitalien, der Vagina oder der Mundhöhle, Übererregbarkeit.
Vitamine
Eine verminderte Immunabwehr des Körpers wird durch einen Mangel an B-Vitaminen und Ascorbinsäure verschlimmert, deren Aufnahme den Zuckerspiegel verschlechtert. Alkohol, der in alkoholischen Getränken enthalten ist, hat eine direkte toxische Wirkung auf Immunozyten, und Cholesterin beeinflusst die Bildung von Leukozyten negativ.
Ascorbinsäure und Tocopherol gelten als die wirksamsten Vitamine gegen Syphilis und insbesondere gegen harte Schanker. Bei manchen Patienten empfehlen Ärzte zusätzlich die Gabe der Vitamine B1 und B6.
Tocopherol (Vitamin E) ist für seine starke antiinfektiöse Wirkung bekannt und stabilisiert dank seiner antioxidativen Eigenschaften die Lipidschicht der Zellmembranen. Regelmäßige Einnahme von Tocopherol lindert Schmerzen, beschleunigt die Heilung harter Schanker und stärkt die Immunabwehr. Das Medikament wird in Kapselform eingenommen. Manchmal empfehlen Ärzte, eine Öllösung des Vitamins auf die betroffene Haut aufzutragen.
Ascorbinsäure hat alle Eigenschaften eines Antioxidans und beschleunigt bei regelmäßiger Einnahme zusammen mit Vitaminen der B-Gruppe den Hautreinigungsprozess. Es wird empfohlen, diese Vitamine in Kombination mit Zink einzunehmen.
Als unterstützende Immuntherapie empfiehlt sich die Einnahme eines der folgenden Kräuterextrakte zusammen mit Vitaminen:
- Pantokrin;
- Echinacea-Extrakt;
- Eleutherococcus- oder Ginseng-Extrakt;
- Goldene Wurzel;
- Thuja-Extrakt.
Solche Pflanzenextrakte steigern die Produktion von Leukozyten und beschleunigen die Reparatur beschädigter Zellstrukturen.
Physiotherapeutische Behandlung
Zu den zahlreichen physikalischen Verfahren bei hartem Schanker in der Erholungsphase zählen Lichttherapie, UHF, Darsonval, Franklinisierung usw.
Die Wahl der physiotherapeutischen Technik hängt hauptsächlich vom Ziel der jeweiligen Rehabilitationsphase und der Wundheilungsphase ab. Im Nekrosestadium besteht die Hauptaufgabe darin, Infektionen zu bekämpfen und das Geschwür von nekrotischen Massen zu befreien. Die am häufigsten empfohlenen Behandlungen in diesem Stadium sind UHF, UVB, Ultraschall, Elektrophorese mit Enzymen und/oder Antibiotika.
Unter dem Einfluss der Physiotherapie kommt es zu einer Erweiterung der kleinsten Gefäße, einer Verbesserung des lokalen Stoffwechsels, einer erhöhten phagozytischen Aktivität von Bindegewebselementen, einer beschleunigten Resorption toxischer Stoffwechselprodukte und ihrer Entfernung aus dem Gewebe sowie zur Aktivierung von Genesungsprozessen.
Volksbehandlung
Volksrezepte zur Behandlung von hartem Schanker sollten nur nach Rücksprache mit einem Arzt angewendet werden, unabhängig davon, welche Bestandteile das Mittel enthält. Die Anwendung ausschließlich volkstümlicher Methoden ist unzulässig, da dies die Gesundheit des Patienten schädigt und die Krankheit "lauern" lässt, was die Behandlung anschließend erheblich erschwert.
Um harte Schanker loszuwerden, verwenden Volksheiler pflanzliche Produkte, die sich durch starke wundheilende und entzündungshemmende Eigenschaften auszeichnen. Beispielsweise wird ein Mittel wie rohe geriebene Kartoffeln aktiv eingesetzt: 1 EL der geriebenen Masse wird morgens und abends für 5-10 Minuten auf die betroffene Stelle aufgetragen. Solche Verfahren werden 7-10 Tage lang wiederholt.
Knoblauch wird traditionell zur Linderung schwer heilender Geschwüre verwendet. Es wird empfohlen, drei Knoblauchzehen zu mahlen, mit einem Teelöffel frischem Kefir zu vermischen und auf die betroffenen Stellen aufzutragen.
Es empfiehlt sich, die betroffenen Stellen mit einer Natronlösung zu spülen. Verdünnen Sie 1 Teelöffel Natron in 200 ml warmem, abgekochtem Wasser und spülen Sie die betroffenen Stellen mit der Lösung so oft wie möglich (stündlich) ab.
Nicht weniger aktiv wird die Behandlung mit Heilpflanzen eingesetzt.
Kräuterbehandlung
- Kamillenblüten sind ein nahezu universeller Rohstoff zur Behandlung aller Arten von Entzündungen. Laut Volksheilern hilft sie bei hartem Schanker. Nehmen Sie 1 TL getrocknete Blüten, überbrühen Sie sie in 200 ml kochendem Wasser, lassen Sie sie abkühlen und seihen Sie sie ab. Geben Sie 1 EL Honig hinzu. Waschen Sie den Bereich mit dem harten Schanker viermal täglich.
- Schafgarbe hilft bei entzündlichen Geschwüren, die mit Schmerzen einhergehen. Ein Esslöffel der Pflanze wird mit 200 ml kochendem Wasser aufgebrüht und 15 Minuten lang einwirken gelassen. Die betroffene Stelle wird viermal täglich gespült.
- Nehmen Sie Eichenrinde (1 EL), gießen Sie 200 ml Wasser hinein, bringen Sie es zum Kochen und lassen Sie es 10 Minuten lang bei schwacher Hitze stehen. Anschließend wird der Sud abgekühlt, gefiltert und die betroffene Haut 5-mal täglich damit gespült.
Neben den oben genannten Pflanzen haben auch andere Heilmittel eine gute Heilwirkung:
- Saft von frischem Mutterkorn (eine Serviette anfeuchten und auf die Wunde auftragen);
- Sanddornöl (2 ml pro Tag oral einnehmen);
- Johanniskrautöl (schmiert die betroffene Haut);
- Nachfolge, Erdbeer-Rhizom und -Blatt, Minze und Lindenblätter.
Homöopathie
Venerologen raten von der Anwendung von Homöopathie und anderen unkonventionellen Behandlungsmethoden zur Behandlung von Syphilis und harten Schankern ab. Medikamente dieser Art können jedoch zur Stabilisierung der Immunantwort und zur schnellen Kompensationsreaktion des Körpers eingesetzt werden. Folgende homöopathische Mittel eignen sich hierfür:
- Aconitum - beseitigt Anzeichen einer allgemeinen Vergiftung des Körpers.
- Apis – ist angezeigt bei akuten Entzündungsprozessen, ausgeprägten Ödemen und starken Ergüssen.
- Arsenicum album – wirkt auf die Prozesse der Zellatmung.
- Belladonna – hat eine gute Wirkung bei der Steigerung aller Arten von Empfindlichkeit, insbesondere gegenüber Licht und Schmerz.
- Eupatorium – lindert starke Schmerzsymptome, lindert Muskel- und Knochenschmerzen.
- Pulsatilla – beeinflusst den venösen Kreislauf, wirkt entzündungshemmend.
- Rus Toxicodendron – zeichnet sich durch eine ausgeprägte entzündungshemmende Wirkung aus, beseitigt Brennen und Steifheitsgefühle.
- Phosphor – hat eine immunstimulierende Wirkung und erhöht die Widerstandsfähigkeit gegen verschiedene Arten von Infektionen.
Dosierung und Häufigkeit der Anwendung werden von einem Homöopathen individuell festgelegt und hängen vom Stadium und Schweregrad des harten Schankers sowie von den konstitutionellen und anderen Merkmalen des Patienten ab.
Chirurgische Behandlung
Bei eitriger Lymphadenitis und dem Auftreten von Abszessen wird auf die Hilfe eines Chirurgen zurückgegriffen - dies sind schwerwiegende Hinweise für die Öffnung des Herdes, die Evakuierung des eitrigen Ausflusses, das Waschen und die Drainage der Wunde.
In der postoperativen Phase wird dem Patienten Bettruhe mit Einschränkung der motorischen Aktivität gezeigt. Es wird eine konservative Behandlung verordnet, einschließlich der Verabreichung von Antibiotika, nichtsteroidalen entzündungshemmenden und desensibilisierenden Mitteln.
Verhütung
Allgemeine Empfehlungen zur Vorbeugung von hartem Schanker sind praktisch die gleichen wie bei anderen Geschlechtskrankheiten:
- Nachsorge geheilter Patienten, Eintragung in das Ambulanzregister;
- Sexuelle Kontrolle;
- Verbot der Spende bei hartem Schanker;
- Obligatorische Behandlung von Sexualpartnern;
- Verwendung von Kondomen beim Geschlechtsverkehr;
- Suchen Sie rechtzeitig einen Arzt auf (selbst beim geringsten Verdacht ist es besser, Tests durchzuführen).
Je früher der Arzt das Problem diagnostiziert und eine Behandlung verschreibt, desto höher werden die Chancen auf eine schnelle Heilung ohne negative gesundheitliche Folgen eingeschätzt.
Prognose
Die Prognose der Behandlung von hartem Schanker hängt direkt von seiner Aktualität ab. Eine wichtige Rolle spielt auch das Verhalten des Patienten, da er alle Empfehlungen und Verordnungen des Arztes befolgen muss. Im Allgemeinen können wir von einem positiven Ausgang der Pathologie sprechen, wenn die Krankheit in einem frühen Entwicklungsstadium erkannt wurde, wenn der Erreger noch keine Zeit hatte, irreversible Schäden an Geweben und inneren Organen zu verursachen.
Eine rechtzeitige Therapie mit komplexen Medikamenten und modernen Antibiotika garantiert in den allermeisten Fällen eine vollständige Heilung mit dem Übergang der serologischen Proben zu "Minus". In einer solchen Situation können auch späte Rückfälle der Krankheit verhindert werden.
Wenn eine schwangere Frau einen harten Schanker entwickelt, hängt die Prognose vom Gestationsalter und dem Zustand des Fötus ab. Bei Behandlungsbeginn in der ersten Hälfte der Schwangerschaft bestehen alle Chancen auf ein gesundes Baby. Therapeutische Maßnahmen im dritten Trimester können jedoch nicht ausreichend wirksam sein. Eine hochwertige Therapie kann die Entwicklung des harten Schankers verlangsamen, jedoch ist nicht in allen Fällen eine vollständige Wiederherstellung der geschädigten Gewebe und Organe möglich.
Die Prognose der Erkrankung hängt stark vom Stadium ab: Je früher der harte Schanker diagnostiziert und mit der Therapie begonnen wird, desto günstiger ist das Ergebnis. Daher sollten Sie beim ersten Verdacht auf die Erkrankung nicht zögern und nicht zögern, einen Arzt aufzusuchen.

