
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Osteochondropathien des Knochens
Facharzt des Artikels
Zuletzt überprüft: 07.07.2025
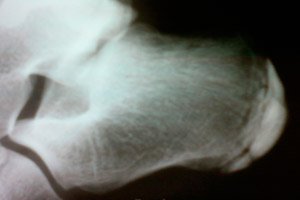
Osteochondropathien sind eine Gruppe von Erkrankungen des Knochen- und Gelenksystems. Sie sind durch einen aseptischen subchondralen Infarkt des Randbereichs des schwammartigen Knochengewebes in Bereichen mit erhöhter Belastung gekennzeichnet.
Die wichtigsten Arten degenerativ-dystrophischer Prozesse in den Knochen:
- Die Epiphysenenden der Röhrenknochen sind der Femurkopf, der Kopf des zweiten und dritten Mittelfußknochens und das sternale Ende des Schlüsselbeins.
- Schwammknochen – Kniescheibe, Kahnbein des Fußes und der Hand, Mondbein der Hand, Wirbelkörper, Sesambein des ersten Metatarsophalangealgelenks.
- Knochenapophysen – Tuberositas tibiae, Tuberositas calcanei, Wirbelapophysen, Schambein.
- Teilweise Schädigung der Gelenkflächen – Femurkopf, distales Femurende, Ellenbogen- und Sprunggelenk, Oberarmkopf, Speiche, Elle.
Aseptische Knochennekrose kann primär und sekundär sein:
- Primär – entwickelt sich im Kindesalter und ist mit der Wirkung vaskulärer, altersbedingter und endokriner Faktoren verbunden. Das schnelle Skelettwachstum bei Kindern und konstitutionelle Merkmale des Skelettsystems haben einen erheblichen Einfluss auf die Entwicklung der Krankheit.
- Sekundär (symptomatisch) – ist eine Komplikation der Grunderkrankung. Entwickelt sich vor dem Hintergrund von Knochengewebeischämie, Vaskulitis, degenerativen und metabolischen Störungen, neurotrophen und endokrinen Störungen und anderen pathologischen Prozessen.
In den meisten Fällen weist die Erkrankung einen monoartikulären Charakter auf. Am häufigsten ist sie im Femurkopf, im Kahnbein und in den Mittelfußknochen lokalisiert. Selten finden sich multiple Läsionen der Epiphysen der Phalangen der oberen Extremitäten, bilaterale Läsionen der Tuberositas tibiae und der Tuberositas calcanei.
Osteochondropathien der Knochen sind durch ausgeprägte Schmerzen an der betroffenen Stelle gekennzeichnet, die mit der Belastung zunehmen und im Ruhezustand abnehmen. Lokale schmerzhafte Schwellungen treten aufgrund einer reaktiven Synovitis auf, die auftritt, wenn der betroffene Knochenteil verletzt ist. Eine leichte Verschlechterung des Allgemeinbefindens ist ebenfalls möglich.
Der pathologische Prozess ist durch einen langen Verlauf mit allmählichem Verschwinden klinischer und diagnostischer Symptome gekennzeichnet. Zur Diagnosestellung werden verschiedene Labor- und Instrumentenuntersuchungen herangezogen. Die Behandlung umfasst eine medikamentöse Therapie, Physiotherapie und eingeschränkte körperliche Aktivität. In besonders schweren Fällen wird eine Operation durchgeführt.
Osteochondropathie des Fußes
Der degenerativ-dystrophische Prozess in den Fußknochen ist mit einer Nekrose des schwammigen Knochens verbunden, der der größten mechanischen Belastung ausgesetzt ist. Die Krankheit ist auch durch eine Schädigung der Apophysen der Röhrenknochen gekennzeichnet. Am häufigsten wird sie bei Kindern und Jugendlichen diagnostiziert; Erwachsene erkranken äußerst selten.
In den meisten Fällen verläuft die Pathologie gutartig und beeinträchtigt die Funktion der Gelenke nicht. Selbstheilung ist typisch für die Krankheit. In diesem Fall kann das Vorliegen einer aseptischen Nekrose nur durch Röntgenaufnahmen und das Vorliegen einer deformierenden Arthrose beurteilt werden.
Der Mechanismus der Erkrankung ist nicht vollständig verstanden. Meistens ist sie mit lokalen Gefäßerkrankungen verbunden, die durch die Einwirkung verschiedener Faktoren entstehen: Traumata, Infektionen, angeborene und Stoffwechselstörungen.
Osteochondropathie des Fußes hat verschiedene Formen:
- Kahnbeinläsion (Morbus Köhler I) – tritt am häufigsten bei Jungen im Alter von 3–10 Jahren auf. Sowohl einseitige als auch beidseitige Prozesse sind möglich. Eine Kahnbeinnekrose bei Erwachsenen ist das Müller-Weiss-Syndrom.
- Aseptische Nekrose der Mittelfußköpfchen (Morbus Kohler II) – diese Form der Erkrankung tritt in weniger als 1 % der Fälle von Fußschäden auf. Am häufigsten wird sie bei weiblichen Patienten im Alter von 10–20 Jahren diagnostiziert. Bei multipler Nekrose kommt es zu statischen Deformationen des Fußes: Platt-Valgus- und Valgusdeformität, Quer- und Längsplattfuß, dysplastische Entwicklung.
- Zerstörung des Sesambeins des ersten Großzehengrundgelenks (Renander-Müller-Krankheit) – tritt bei Frauen im Alter von 15 bis 30 Jahren auf und äußert sich in akuten Schmerzen unter dem Kopf des ersten Mittelfußknochens, die sich beim Strecken des Fingers und beim Gehen verstärken. Röntgenologische Anzeichen weisen auf eine Veränderung der Struktur des betroffenen Knochens, seine Fragmentierung, hin.
- Tuberositas-Läsion des 5. Mittelfußknochens – entsteht durch eine Verknöcherungsstörung, die durch zusätzliche Verknöcherungspunkte verursacht wird. Röntgenaufnahmen zeigen eine nicht verheilte Tuberositas-Fraktur, eine persistierende Apophyse oder einen zusätzlichen Vesalius-Beckenknochen. Die Erkrankung wird im Kindesalter bei erhöhter Fußbelastung diagnostiziert. Die Patienten weisen einen hinkenden Gang mit erhöhter Belastung der Fußinnenseite auf.
- Dissektionsosteochondrose des Talus – tritt am häufigsten aufgrund eines Traumas des Sprunggelenks auf. Der pathologische Prozess tritt im Bereich des Talusblocks auf und äußert sich in einer aseptischen Entzündung. Auf dem Röntgenbild ist ein Destruktionsherd mit bogenförmigen Konturen erkennbar, der durch eine Sklerosezone vom gesunden Gewebe abgegrenzt ist.
- Aseptische Nekrose des Fersenbeins (Gaglund-Schinz-Krankheit) – Schmerzen bei Belastung und Palpation des Fersenbeins treten bei Patienten im Alter von 7–14 Jahren auf. Die Erkrankung manifestiert sich als Periostitis oder Bursitis, eine Atrophie der Wadenmuskulatur ist möglich. Röntgenaufnahmen zeigen eine Schädigung der Fersenbeinapophyse und eine Lockerung der Kortikalis unter der Apophyse.
Alle oben genannten Osteochondropathien durchlaufen mehrere Entwicklungsstadien. Die Behandlung hängt vom Krankheitsstadium, dem Auftreten von Komplikationen und den körperlichen Merkmalen des Patienten ab. Meistens wird eine konservative Therapie durchgeführt, in besonders schweren Fällen ist jedoch ein chirurgischer Eingriff möglich.
Osteochondropathie des Fersenbeins
Diese Form der degenerativ-nekrotischen Erkrankung wird häufiger bei Kindern als bei Erwachsenen diagnostiziert. Zur Risikogruppe gehören Mädchen im Alter von 7 bis 9 Jahren und Jungen im Alter von 9 bis 11 Jahren. Osteochondropathie des Fersenbeins ist typisch für Profisportler und Menschen, die regelmäßig erhöhte körperliche Aktivität erfahren.
Die Schinz-Krankheit, eine aseptische Fersennekrose, entsteht durch eine Störung der Knochenernährung. Zu den Hauptursachen zählen:
- Endokrine und metabolische Störungen.
- Schlechte Aufnahme von Kalzium.
- Verletzungen und erhöhte körperliche Aktivität.
Die Symptome der Krankheit hängen vom Stadium und dem Auftreten von Komplikationen ab. Bei manchen verläuft sie über einen längeren Zeitraum träge, bei anderen verursacht sie akute Schmerzen. Eine Störung der Knochenernährung äußert sich in Schwellungen im betroffenen Bereich, Problemen beim Beugen und Strecken des Fußes sowie Schmerzen beim Abtasten. Möglich sind auch ein Anstieg der lokalen Körpertemperatur, Hinken beim Gehen und Schmerzen an der Stelle, an der die Achillessehne am Fersenbein ansetzt.
Zur Diagnostik werden Röntgen, CT und MRT eingesetzt. Das Röntgenbild zeigt Anomalien in den Strukturmustern der Apophyse sowie Fragmentierungen und verzerrte Abstände zwischen Fersenbein und Apophyse. Am erkrankten Bein sind die Ungleichmäßigkeiten der Konturen ausgeprägter als am gesunden Bein. Eine Differentialdiagnose ist unerlässlich. Die Pathologie wird mit Knochenveränderungen verglichen, die eine ähnliche Symptomatik aufweisen.
Die Behandlung besteht aus einer medikamentösen Therapie. Den Patienten werden Chondroprotektoren, Kalziumpräparate und Analgetika verschrieben. Physiotherapeutische Maßnahmen lindern Schmerzen und regen Regenerationsprozesse an. Es ist außerdem notwendig, die Belastung der betroffenen Extremität zu minimieren und das richtige Schuhwerk zu wählen.
Osteochondropathie des Fersenbeins
Die Zerstörung und langsame Regeneration des schwammartigen Knochengewebes des Fersenbeins tritt vorwiegend bei weiblichen Patienten im Alter von 12 bis 15 Jahren auf. Die Erkrankung kann ein- oder beidseitig auftreten.
Ursachen des degenerativen Prozesses in den Knochen:
- Mikrotraumata.
- Erhöhte körperliche Aktivität.
- Endokrine, vaskuläre und neutrophile Faktoren.
Zu den Hauptsymptomen zählen: starke Schmerzen beim Gehen, Schwellung des betroffenen Gewebes, veränderte Struktur und Muskelatrophie. Die Diagnostik umfasst eine Reihe von Labor- und Instrumentenmethoden. Eine Differenzierung mit Knochentuberkulose, bösartigen Tumoren, Schleimbeutelentzündung, Periostitis, Osteomyelitis und entzündlichen Läsionen wird ebenfalls durchgeführt.
Die Behandlung beginnt mit konservativen Methoden. Ruhigstellung der betroffenen Extremität, Schmerzlinderung, Physiotherapie und die Einnahme von Multivitaminkomplexen sind angezeigt. Wenn die oben genannten Methoden nicht zum gewünschten therapeutischen Ergebnis führen, ist ein chirurgischer Eingriff angezeigt. Besonderes Augenmerk wird auf präventive Maßnahmen zur Verhinderung von Rückfällen der Krankheit gelegt.
Osteochondropathie der Mittelfußknochen
Mittelfußknochen sind fünf röhrenförmige kurze Knochen, die Teil des Fußes sind. Sie unterliegen degenerativ-dystrophischen Prozessen. Die Alban-Köhler-II-Krankheit oder aseptische Nekrose der Mittelfußknochen tritt häufiger bei jungen Frauen auf. Die Hauptursache für die Entwicklung der Pathologie ist das häufige und lange Tragen von hochhackigen Schuhen.
Der schmerzhafte Zustand schreitet allmählich fort und verursacht akute Schmerzen beim Gehen. Ein Schuhwechsel und eine Entlastung der Füße lindern die Beschwerden, doch die Knochennekrose setzt sich fort und entwickelt sich zu einer deformierenden Arthrose. Röntgenaufnahmen zeigen einen kompaktierten Mittelfußkopf und dessen Fragmentierung.
Die Behandlung erfolgt in den meisten Fällen konservativ. Es wird gezeigt, dass die Patienten die Belastung des Beins reduzieren, sich physiotherapeutischen Maßnahmen unterziehen und Einlagen tragen. In besonders schweren Fällen wird eine Resektion des Mittelfußknochens durchgeführt, um ausgedehnte Knochenwucherungen zu entfernen.
Osteochondropathie des Mittelfußköpfchens
Eine aseptische Läsion des Mittelfußköpfchens wird am häufigsten bei weiblichen Patienten im Alter von 12 bis 18 Jahren diagnostiziert. In 10 % der Fälle betrifft die Nekrose mehrere Mittelfußknochen, seltener treten bilaterale Läsionen auf.
Die Hauptursache der Erkrankung ist eine gestörte Knochenernährung. Dies ist auf Verletzungen, das Tragen enger oder schlecht sitzender Schuhe, Überlastung der unteren Gliedmaßen und Plattfüße (statisch quer, längs) zurückzuführen. Die Gewebezerstörung erfolgt schleichend, sodass die Symptome schrittweise auftreten. Anzeichen der Erkrankung sind:
- Schmerzhafte Empfindungen beim Belasten des Fußes.
- Lahmheit.
- Unfähigkeit, barfuß, in weichen Schuhen und auf unebenem Boden zu gehen.
- Auf dem Fußrücken befindet sich auf Höhe der Läsion eine kleine Schwellung, die sich proximal entlang des Mittelfußknochens erstreckt.
- Das Abtasten des Kopfes ist schmerzhaft.
- Verkürzung des dem Kopf benachbarten Fingers.
- Deformation des Großzehengrundgelenks und Bewegungseinschränkung darin.
Zur Diagnostik werden Röntgen, Computertomographie und Magnetresonanztomographie eingesetzt. Laboruntersuchungen und Differenzialmethoden sind ebenfalls angezeigt.
Radiologische Anzeichen der Krankheit:
- Das erste Stadium äußert sich in einer leichten Verdichtung der Knochengewebestruktur im betroffenen Bereich.
- Im zweiten Stadium kommt es zu einer Verdickung der Gelenkfläche des Mittelfußknochenkopfes und einer Zunahme der Dichte seines Knochengewebes.
- Das dritte Stadium ist durch Fragmentierung gekennzeichnet, also durch die Resorption nekrotischen Knochengewebes.
- Die vierte Phase besteht in der Wiederherstellung der Struktur des deformierten Knochens und dem Verschwinden der Fragmentierungserscheinungen.
Bei der Differenzierung wird die Erkrankung mit Komplikationen einer Mittelfußkopffraktur, entzündlichen Prozessen und der Deichlander-Krankheit (Märzfraktur) verglichen.
Im ersten und zweiten Stadium ist eine Ruhigstellung der betroffenen Extremität angezeigt. In späteren Stadien ist das Tragen einer orthopädischen Einlage mit der Anpassung des Quer- und Längsgewölbes des Fußes erforderlich. Eine Überlastung des Fußes muss vollständig ausgeschlossen werden. Physiotherapeutische Maßnahmen werden durchgeführt, um Schmerzen zu lindern und Regenerationsprozesse anzuregen.
Wenn die konservative Therapie nicht die erwarteten Ergebnisse bringt, wird eine Operation durchgeführt. Ziel des chirurgischen Eingriffs ist die Entfernung von Knochenwucherungen, die Schmerzen verstärken und das normale Tragen von Schuhen beeinträchtigen. Auch die Wiederherstellung der Gelenkbeweglichkeit ist möglich. Die Prognose ist in den meisten Fällen günstig. Fortgeschrittene Formen der Erkrankung entwickeln sich zu einer deformierenden Arthrose mit Funktionsstörungen des Vorfußes.
Osteochondropathie des Kahnbeins
Die Köhler-I-Krankheit wird selten diagnostiziert, meist nach Verletzungen. Jungen im Alter von 3–10 Jahren und älter sind häufig von dieser Erkrankung betroffen. Sowohl eine einseitige als auch eine beidseitige aseptische Nekrose des Kahnbeins ist möglich. Wird die Erkrankung bei Erwachsenen festgestellt, handelt es sich um eine eigenständige nosologische Form der Osteochondropathie und wird als Müller-Weiss-Syndrom bezeichnet.
Bei Kindern tritt die Krankheit auf, wenn der Verknöcherungsprozess des Strahlbeins gestört ist. Auf einem Röntgenbild äußert sich dies durch folgende Anzeichen:
- Erhöhte Dichte des betroffenen Knochens.
- Abflachung des Ossifikationskerns.
- Fragmentierung des Kahnbeins in sagittaler Richtung.
- Erweiterung des Interosseusraums.
Am Fußrücken, an der Innenkante, treten Schwellungen und Schmerzen auf. Aus diesem Grund hinkt der Patient und tritt mit der betroffenen Extremität. Die Krankheit kann vor dem Hintergrund von Plattfüßen, Deformationen des Fußes und der Zehen auftreten. Bei der Differenzierung wird die Möglichkeit einer Fraktur, eines entzündlichen Prozesses oder einer isolierten tuberkulösen Läsion berücksichtigt.
Die Behandlung ist konservativ. Die betroffene Extremität muss mit einem Gipsverband ruhiggestellt werden. Physiotherapeutische Maßnahmen sind obligatorisch, um die Durchblutung des betroffenen Gewebes zu verbessern, Schmerzen zu lindern und die Genesung zu fördern. Ein chirurgischer Eingriff wird nicht durchgeführt. Die vollständige Wiederherstellung der Knochenstruktur dauert 1,5 bis 2 Jahre.
Osteochondropathie des Talus
Der Talus oder Fersenbein ist einer der Knochen, die den unteren Teil des Knöchels bilden. Er ist zu 60 % mit Gelenkknorpel bedeckt und ist für die Übertragung des Körpergewichts auf die Fußoberfläche verantwortlich. Der Knochen besteht aus mehreren Teilen: Block, Kopf und hinterem Fortsatz.
Aseptische Nekrose dieser Lokalisation ist selten und droht mit eingeschränkter Mobilität und Behinderung. Männer sind häufiger von diesem Problem betroffen als Frauen. Die Hauptaltersgruppe der Patienten liegt zwischen 20 und 45 Jahren.
Ursachen degenerativ-dystrophischer Prozesse:
- Komplikationen einer Fraktur.
- Kreislaufstörungen.
- Knöchelverletzungen.
- Erhöhte körperliche Aktivität.
Die Krankheit verläuft langsam. Die Nekrose durchläuft mehrere Stadien. Zu den Hauptsymptomen zählen lokale Schwellungen und Schmerzen beim Gehen.
Im Diagnoseprozess werden Röntgen, CT, MRT und eine Reihe von Laboruntersuchungen eingesetzt. Das Röntgenbild zeigt deutlich eine Läsion mit zellulärer Struktur, die durch eine Sklerosezone vom gesunden Knochen abgegrenzt ist. Darüber hinaus ist eine Vorwölbung und Ausdünnung der Endplatte über der Läsion zu beobachten. Dabei sind sowohl ein- als auch beidseitige Prozesse möglich.
Die Behandlung erfolgt in den meisten Fällen konservativ. Den Patienten werden Medikamente und Physiotherapie verschrieben, um die Durchblutung zu verbessern, die Knochendichte wiederherzustellen und Regenerationsprozesse anzuregen. Bei rechtzeitiger medizinischer Hilfe ist die Prognose günstig.
Osteochondropathie des Hüftgelenks
Die Legg-Calve-Perthes-Krankheit macht etwa 2 % aller orthopädischen Erkrankungen aus. Die Diagnose wird am häufigsten im Alter von 4–14 Jahren gestellt. Gleichzeitig erkranken männliche Patienten häufiger als weibliche. Der pathologische Prozess kann bilateral sein, häufiger ist jedoch eine einseitige Lokalisation der Nekrose.
Ursachen für Hüftgelenksschäden:
- Myelodysplasie des lumbalen Rückenmarks.
- Entzündung des Hüftgelenks.
- Verletzungen mit Kompression der Blutgefäße und Unterbrechung der Blutversorgung.
- Infektionskrankheiten.
Die frühen Stadien des degenerativen Prozesses verlaufen asymptomatisch. Im weiteren Verlauf treten Schmerzen in Hüft- und Kniegelenken sowie Lahmheit auf. Später kommt es zu einer Deformation des Femurkopfes und einer Bewegungseinschränkung im erkrankten Gelenk. Die Deformation hängt von der Größe der Läsion ab und bestimmt den Ausgang der Erkrankung.
Zur Diagnostik werden MRT, Ultraschall der Hüftgelenke und Röntgen eingesetzt. Die Behandlung zielt darauf ab, die anatomische Struktur des Knochens wiederherzustellen, um Gangstörungen vorzubeugen und Schmerzen zu lindern. Den Patienten werden Medikamente, Physiotherapie und therapeutische Übungen verschrieben. Bei schweren Formen der Erkrankung ist eine chirurgische Behandlung angezeigt. Ziel der Operation ist es, die Blutversorgung der Hüfte zu verbessern und Gelenkbeschwerden zu beseitigen. Die Behandlungsdauer beträgt 3 bis 4 Jahre.
Osteochondropathie des Femurs
Die Perthes-Krankheit ist eine pathologische Erkrankung, bei der die Blutversorgung des Femurkopfes unterbrochen ist und es zu einer aseptischen Nekrose kommt. Sie tritt im Kindes- und Jugendalter zwischen 3 und 14 Jahren auf und ist eine der häufigsten Osteochondropathien. Jungen sind häufiger betroffen als Mädchen, bei letzteren verläuft die Krankheit jedoch mit schweren Komplikationen.
Ursachen und Faktoren von Knochengewebeernährungsstörungen:
- Stoffwechselstörungen.
- Einfluss externer Faktoren.
- Verletzungen und Schäden.
- Myelodysplasie.
- Entzündliche und infektiöse Erkrankungen.
- Hormonelle Veränderungen in der Pubertät.
- Störung des Stoffwechsels, der an der Bildung von Knochengewebe beteiligt ist.
- Genetische Veranlagung.
- Anomalien der Struktur des Hüftgelenks.
Die aseptische Femurnekrose durchläuft fünf Hauptstadien:
- Unterbrechung der Blutversorgung und Bildung eines nekrotischen Herdes.
- Abdruckfraktur im zerstörten Bereich.
- Resorption nekrotischen Gewebes, Verkürzung des Schenkelhalses.
- Proliferation von Bindegewebe in der Läsion.
- Ersatz des Bindegewebes durch neuen Knochen, Frakturheilung.
Im Frühstadium treten leichte Schmerzen beim Gehen im Hüftgelenk auf. Die Beschwerden können ins Kniegelenk ausstrahlen oder das gesamte Bein betreffen. Der Patient beginnt zu hinken und schleift die betroffene Extremität hinter sich her. Eine weitere Zerstörung des Kopfes und seine Impressionsfraktur führen zu akuten Schmerzen und starker Lahmheit. Vor diesem Hintergrund ist die Beweglichkeit eingeschränkt, der Patient kann das Bein nicht ausdrehen, Beuge- und Streckbewegungen im Hüftgelenk sind eingeschränkt. Auch vegetative Störungen in den distalen Abschnitten werden beobachtet – blasse und kalte Füße, vermehrtes Schwitzen.
Zur Diagnostik werden Röntgen, MRT und CT eingesetzt. Die Behandlung richtet sich nach dem Krankheitsstadium, den Komplikationen und den Symptomen. In den meisten Fällen erfolgt die Therapie konservativ. Eine vollständige Entlastung der Extremität sowie die Einnahme von Medikamenten zur Verbesserung der Durchblutung und zur Stimulierung des Knochenwachstums sind angezeigt. Nicht weniger wirksam sind physiotherapeutische Verfahren, die den Muskeltonus erhalten und den Regenerationsprozess beschleunigen.
Osteochondropathie des Femurkopfes
Dies ist eine der häufigsten Formen der degenerativ-dystrophischen Knochenerkrankung. Sie tritt bei Patienten im Alter von 5–12 Jahren auf. Meistens liegt eine einseitige Schädigung vor, aber auch ein beidseitiger pathologischer Prozess ist möglich. Zu den Hauptursachen zählen Durchblutungsstörungen, Verletzungen, Vorerkrankungen und genetische Veranlagung.
In den frühen Stadien der Erkrankung sind die Symptome verschwommen. Im weiteren Verlauf treten starke Schmerzen beim Gehen, Muskelschwund, Lahmheit und eine Verkürzung der betroffenen Extremität um 1–2 cm auf. Diagnostische Anzeichen einer Nekrose treten nach 6 Monaten auf. Im Röntgenbild wird dies durch eine gleichmäßige Verdunkelung des Femurkopfes aufgrund der Nekrose und einer Impressionsfraktur festgestellt.
Die Behandlung zielt auf die Wiederherstellung der Funktionsfähigkeit der betroffenen Extremität ab. Eine Einschränkung der Hüftgelenksbeweglichkeit sowie die Verwendung von Krücken und orthopädischen Hilfsmitteln sind angezeigt. Ein chirurgischer Eingriff wird selten durchgeführt und zielt auf eine Verbesserung der Durchblutung des Hüftkopfes ab.
Apophysäre Osteochondropathie
Die Scheuermann-Mau-Krankheit ist eine aseptische Nekrose der Apophysen, also der Fortsätze der Wirbelkörper. Diese Form der Erkrankung wird am häufigsten bei Patienten in der Phase intensiven Wachstums, also im Alter von 11 bis 18 Jahren, diagnostiziert. Die Hauptursache der Erkrankung sind angeborene Defekte in der Entwicklung der Bandscheiben, eine Beeinträchtigung der Festigkeit der Endplatten der Wirbelkörper. Zu den Risikofaktoren zählen endokrine Erkrankungen, funktionelle Überlastungen und Verletzungen. Das heißt, eine Verletzung des Verknöcherungsprozesses in der Wachstumszone der Wirbelkörper führt zu deren Nekrose und Deformation.
Degenerativ-dystrophische Prozesse sind typisch für die Brustwirbel VII, VIII, IX und X. Auch die Lenden-, Brust- und Lendenwirbelsäule können betroffen sein. Die Krankheitssymptome hängen vom Stadium ab.
Die wichtigsten Anzeichen einer Nekrose:
- Im ersten Stadium sind die Schmerzen minimal. Möglich sind eine Asymmetrie der Schulterblätter, eine leicht erhöhte Thoraxkyphose und eine paravertebrale Asymmetrie. Bei pathologischen Veränderungen treten Dornfortsätze hervor, deren Palpation Schmerzen verursacht. Auch eine Einschränkung der Körperneigung ist möglich.
- Das zweite Stadium ist durch das Auftreten einer Verknöcherung der Apophysen gekennzeichnet. Rückenschmerzen treten bei längerem Gehen oder Sitzen auf, außerdem treten erhöhte Müdigkeit und Muskelschwäche in Beinen und Rücken auf. Es kommt zu verstärkter Thoraxkyphose und Deformation. Es entwickelt sich ein radikuläres Syndrom mit eingeschränkter Beweglichkeit der Wirbel.
- Das dritte Stadium ist die Verschmelzung der Apophysen mit den Wirbelkörpern. Es ist gekennzeichnet durch Kyphose und keilförmige Deformation der Wirbelkörper, Anzeichen einer Wirbelsäulenarthrose mit akutem Schmerzsyndrom. Eine fixierte Kyphose und eine Lendenlordose können nicht korrigiert werden.
Die Diagnostik umfasst eine Reihe instrumenteller und differenzieller Methoden. Die Behandlung erfolgt in den meisten Fällen konservativ. Den Patienten werden allgemeine Kräftigungsmaßnahmen, Vitamine und ein sanftes Arbeits- und Ruheprogramm verschrieben. Um eine korrekte Haltung zu entwickeln, ist die Wahl einer harten Matratze erforderlich. Außerdem kann ein spezielles Korsett – ein Haltungskorrektor – getragen werden.
Schwimmen, Rückenmassage und physiotherapeutische Verfahren wirken therapeutisch. Bei schwerer Kyphose mit neurologischen Komplikationen wird ein chirurgischer Eingriff durchgeführt. Bei rechtzeitigem Behandlungsbeginn hat die Krankheit eine günstige Prognose.
Osteochondropathie des Kniegelenks
Diese Art der aseptischen Nekrose wird am häufigsten bei Kindern und Jugendlichen diagnostiziert. Die Hauptursache für Kniegelenkschäden sind erhöhte mechanische Belastungen und Verletzungen.
Der degenerativ-dystrophische Prozess umfasst mehrere Pathologien im Kniebereich, von denen jede ihre eigenen Symptome und Lokalisationen hat:
- Bei der Koenig-Krankheit handelt es sich um eine Läsion der Oberfläche des Knies und des Patellofemoralgelenks.
- Bei der Osgood-Schlatter-Krankheit handelt es sich um eine Nekrose der Tuberositas tibiae.
- Bei der Sinding-Larsen-Johansson-Krankheit handelt es sich um eine Läsion der oberen/unteren Kniescheibe.
Im Anfangsstadium manifestiert sich die Krankheit nicht mit ausgeprägten Symptomen. Ein Hinweis auf eine Pathologie kann durch ein Schmerzsyndrom gegeben sein, das sich bei körperlicher Belastung des Knies verstärkt. Gleichzeitig verschwinden die Beschwerden in Ruhe. In späteren Stadien der Nekrose werden die Schmerzen dauerhaft.
Die Diagnose der Erkrankung erfolgt mittels Ultraschall, MRT, Szintigraphie, Arthroskopie und Differenzialdiagnosen. Zur Behandlung können sowohl konservative als auch operative Methoden eingesetzt werden. Im ersten Fall ist eine Kniefixierung angezeigt, um die Belastung zu reduzieren. Bei der Operation wird der Knorpelkörper entfernt und anschließend eine Chondroplastie durchgeführt.
Der Verlauf der Erkrankung hängt vom Stadium und dem Auftreten von Komplikationen ab. Bei rechtzeitiger ärztlicher Hilfe ist die Prognose günstig. In späteren Stadien besteht das Risiko einer Gonarthrose, Lahmheit und eingeschränkter Beweglichkeit des Kniegelenks. Die vollständige Genesung der betroffenen Extremität dauert etwa ein Jahr.
Osteochondropathie der Patella
Die Sinding-Larsen-Johansson-Krankheit ist eine aseptische Nekrose im Bereich der Patella. Am häufigsten tritt diese Erkrankung bei Patienten im Alter von 10–15 Jahren auf. Die Erkrankung ist polyätiologisch. Der degenerative Prozess kann mit einem Bruch und einer Ablösung eines Knochengewebeabschnitts von der Patella aufgrund einer erhöhten Funktion des Quadrizepsmuskels einhergehen.
Symptome der Pathologie:
- Zunehmende Schmerzen im Kniegelenk.
- Schwellung der Weichteile im betroffenen Bereich.
- Atrophie/Zerrung des Quadrizeps.
In einigen Fällen tritt eine Osteochondropathie der Patella vor dem Hintergrund einer Nekrose der Tibiatuberosität auf, also dem Osgood-Schlatter-Syndrom.
Zur Diagnostik werden verschiedene instrumentelle Methoden eingesetzt. Das Röntgenbild zeigt eine Schädigung der Kortikalis des vorderen unteren Teils der Patella, eine Fragmentierung des unteren Pols und eine Periostitis.
Die Behandlung besteht aus einem Komplex konservativer Methoden. Den Patienten werden Gelenkentlastung, Physiotherapie und Massagen gezeigt. Wenn die Krankheit nicht auf eine konservative Behandlung anspricht, wird ein chirurgischer Eingriff mit Entfernung des betroffenen Knochens durchgeführt.
Osteochondropathie des Schlüsselbeins
Die Zerstörung und langsame Wiederherstellung des schwammigen Knochengewebes des Schlüsselbeins ist äußerst selten. Diese Pathologie wird als Friedrich-Syndrom bezeichnet. Sie wird am häufigsten bei jugendlichen Patienten diagnostiziert. Die Ätiologie ist in den meisten Fällen mit einem Mikrotrauma verbunden.
Anzeichen der Krankheit:
- Schmerzhafte Schwellung im Bereich des Sternoklavikulargelenks.
- Schmerzen, die bei körperlicher Anstrengung zunehmen.
- Im Röntgenbild sind eine Verdickung des sternalen Endes des Schlüsselbeins und eine punktförmige Aufhellung zu erkennen; das Knochengewebe ist fragmentiert.
Zur Diagnostik werden CT, MRT und Röntgen eingesetzt. Bei der Differenzierung wird die Erkrankung mit Periostitis, Osteomyelitis des Schlüsselbeins und anderen Erkrankungen verglichen. Die Behandlung ist konservativ. Der Orthopäde fixiert die obere Extremität auf der betroffenen Seite für 7–10 Tage. Physiotherapeutische Maßnahmen und die Einnahme von Mineralstoffkomplexen sind ebenfalls angezeigt. Die Prognose ist günstig.
Osteochondropathie des Humerus
Der Humerus ist Teil des Skeletts der oberen Extremität und liegt zwischen Schulterblatt, Elle und Speiche. Er ist ein langer Röhrenknochen, der an der Bildung der Schulter- und Ellenbogengelenke beteiligt ist und deren Bewegungsfreiheit gewährleistet. Der degenerativ-dystrophische Prozess ist die Zerstörung von Knochensubstanz mit Nekrosebereichen und deren Ersatz durch Fettgewebe.
Eine Schädigung des Humeruskopfes ist eine der Ursachen einer aseptischen Nekrose. Die Entwicklung der Krankheit kann auch mit folgenden Faktoren verbunden sein:
- Unterbrechung der Blutversorgung des Knochens.
- Kompartmentsyndrom.
- Grobe medizinische Manipulationen.
- Langfristige Hormontherapie mit Kortikosteroiden.
- Thrombose und entzündliche Erkrankungen.
- Immunschwächezustände.
- Strahlen- oder Chemotherapie.
- Dekompressionszustände.
Eine aseptische Humerusnekrose äußert sich in Schmerzen beim Abtasten des Knochens und bei erhöhter körperlicher Belastung. Mit fortschreitender Nekrose wird die Beweglichkeit der betroffenen Extremität beeinträchtigt, die Muskulatur des Schultergürtels verkümmert und der Knochen wird brüchig.
Die Diagnostik umfasst eine visuelle Untersuchung des betroffenen Bereichs, Röntgen-, MRT- und Laboruntersuchungen. Die Behandlung erfolgt medikamentös und mit Physiotherapie. Eine Operation wird nur in schweren Fällen durchgeführt. Bei rechtzeitiger Behandlung hat die Krankheit eine positive Prognose.
Osteochondropathie der Tibia
Bei dieser Pathologie handelt es sich um einen schweren degenerativ-dystrophischen Prozess im Knochengewebe aufgrund einer Störung der Blutversorgung, Struktur und Verfettung des Knochenmarks. Die Erkrankung ist polyätiologisch, es gibt jedoch eine Reihe von Hauptfaktoren, die das Nekroserisiko erhöhen:
- Trauma und Dysplasie.
- Toxische Wirkungen von Medikamenten.
- Osteopenie.
- Osteoporose.
- Rheumatoide Arthritis.
- Ischämische Herzkrankheit.
Der pathologische Zustand äußert sich in Schmerzen im Hüftgelenk und in der Leistengegend, die ins Knie, den unteren Rücken und das Kreuzbein ausstrahlen können. Mit fortschreitender Krankheit werden die Beschwerden dauerhaft. Der Patient beginnt zu hinken, das betroffene Glied verliert aufgrund von Muskelschwund seine Beweglichkeit.
Die Diagnostik der aseptischen Tibianekrose erfolgt mittels Röntgen, MRT, CT und Weichteilszintigraphie. Die Behandlung erfolgt konservativ mit Physiotherapie, Medikamenten und Bewegungstherapie. Bei schweren degenerativen Veränderungen ist eine Operation möglich.
Osteochondropathie des Wadenbeins
Das Wadenbein ist ein röhrenförmiger, dünner und langer Teil des Beins. Es ist mit dem Schienbein verbunden und besteht aus einem Körper und zwei Enden. Es dient als äußerer Stabilisator des Sprunggelenks.
Eine degenerativ-dystrophische Läsion des Wadenbeins tritt häufig vor dem Hintergrund einer Nekrose der Beckenknochen auf und äußert sich in folgenden Symptomen: Erweiterung des Gelenkspalts, Verringerung der Höhe der Epiphysen und Absterben von Knochengewebe.
Die Krankheit verursacht Schmerzen beim Bewegen und Abtasten des betroffenen Bereichs. Die Pathologie ist durch einen zyklischen Verlauf gekennzeichnet. Die Gesamtdauer beträgt 2 bis 4 Jahre. Die Behandlung ist komplex: Medikamente, Physiotherapie, Bewegungstherapie, Mineralkomplexe.
Osteochondropathie der Tibiatuberosität
Die Osgood-Schlatter-Krankheit ist eine der häufigsten Formen der aseptischen Nekrose bei Kindern. Die Läsion der Tibiatuberositas wird bei sportlich aktiven Patienten im Alter von 10 bis 18 Jahren diagnostiziert. Die Erkrankung kann einseitig oder mit symmetrischen Läsionen beider Gliedmaßen auftreten.
Die Hauptursache der Erkrankung sind häufige Verletzungen und erhöhte körperliche Aktivität. Der degenerativ-dystrophische Prozess manifestiert sich mit folgenden Symptomen:
- Schwellung der Läsion.
- Lokale Schmerzen beim Abtasten und Beugen der Extremität.
- Beim Abtasten ist ein hartes Knochenwachstum erkennbar.
Im Frühstadium treten die Beschwerden nur zeitweise auf. Im weiteren Verlauf werden die Schmerzen anhaltend und verstärken sich beim Gehen und Hocken. Aufgrund der Schwellung kommt es zu einer moderaten Deformation des vorderen Schienbeinbereichs. Diese ist bei gebeugtem Kniegelenk seitlich deutlich sichtbar. Die Tuberositas kann elastisch oder dicht sein.
Bei der Diagnose werden radiologische Anzeichen einer Pathologie berücksichtigt. Es kommt zu Veränderungen der Struktur und Konturen der Tuberositas tibiae – helle Bereiche wechseln sich mit dunklen und strukturlosen ab, es bildet sich eine Randhöhle. Die Differenzierung erfolgt bei rezidivierender Patellasubluxation, Tumoren des Knorpelgewebes, einer Abrissfraktur der Tuberositas tibiae, Osteomyelitis und infrapatellarer Bursitis.
Die Behandlung besteht in der Einschränkung der Beugebewegungen in den Kniegelenken der betroffenen Extremität. Den Patienten werden Schmerzmittel verschrieben, Medikamente zur Stärkung des Knochengewebes und des Körpers. Physiotherapie zielt darauf ab, Regenerationsprozesse zu stimulieren. Chirurgische Eingriffe sind äußerst selten, da das Risiko einer Schädigung der Wachstumszone und der Entwicklung einer Synostose besteht. Die Krankheit dauert 1–1,5 Jahre und endet mit der Wiederherstellung der Knochenstruktur. In fortgeschrittenen Fällen ist eine Deformation der Läsion möglich.
Osteochondropathie des Sitzbeins
Einer der drei Teile des Beckenknochens ist das Sitzbein. Eine aseptische Nekrose dieser Lokalisation ist das Van-Neck-Syndrom. Die Krankheit manifestiert sich im Alter von 6–10 Jahren, häufiger bei Jungen als bei Mädchen. Die Pathologie äußert sich in Schmerzen in Hüfte und Leiste, Reflexlahmheit und erhöhter Körpertemperatur. In einigen Fällen treten begrenzte Schmerzen im Bereich der Symphyse auf.
Zur Diagnostik werden instrumentelle Methoden eingesetzt: Röntgen, MRT. Röntgenaufnahmen zeigen eine sphärische Ausdehnung im Sitzbeinbereich sowie ein- oder beidseitige Nekrose. Der degenerative Prozess unterscheidet sich von Tumorläsionen des Beckens, Knochentuberkulose und Osteomyelitis. Behandlung und Prognose hängen vom Schweregrad der Erkrankung ab.
Osteochondropathie des Keilbeins
Das Künscher-Syndrom ist eine aseptische Nekrose der Fußwurzelknochen (keilförmig). Der Keilknochen wird durch Stöße, übermäßigen Druck, Verdrehen oder Beugen des Fußes beschädigt. Eine der häufigsten Ursachen der Erkrankung ist das Tragen ungeeigneter Schuhe, die nicht der Größe und Breite des Fußes entsprechen.
Der degenerative Prozess äußert sich in Schmerzen im Fußbereich, die sich beim Gehen verstärken. Der Patient beginnt zu hinken und versucht, nicht auf das schmerzende Glied zu treten. Röntgenaufnahmen werden zur Bestätigung der Diagnose angefertigt. Die Osteochondropathie des Keilbeins unterscheidet sich von seiner Fraktur.
Die Behandlung erfolgt in den meisten Fällen konservativ. Die betroffene Extremität wird mit einem Gipsverband ruhiggestellt, Medikamente zur Verbesserung der Durchblutung werden verschrieben. Physiotherapeutische Verfahren, die die Regeneration des Knochengewebes anregen, werden ebenfalls empfohlen.


 [
[