
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Thrombophlebitis der oberen Extremitäten
Facharzt des Artikels
Zuletzt überprüft: 05.07.2025
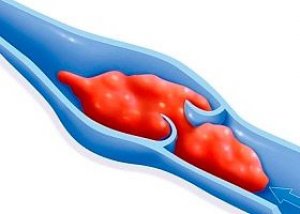
Eine Entzündung der Venenwand, die durch die Bildung eines Thrombus gekennzeichnet ist, wird als Thrombophlebitis bezeichnet. Sie kann sowohl in den oberen als auch in den unteren Extremitäten auftreten. Die Krankheit betrifft oberflächliche und tiefe Venen in jedem Bereich. Eine Thrombophlebitis der oberen Extremitäten kann in jedem Bereich auftreten.
ICD-10-Code
Thrombophlebitis gehört zu den Erkrankungen des Kreislaufsystems. Sie wird gemäß ICD-10-Code als I00–I99 klassifiziert. I00–I02 Akutes rheumatisches Fieber. I05–I09 Chronische rheumatische Herzerkrankungen. I10–I15 Durch Bluthochdruck gekennzeichnete Krankheiten. I20–I25 Ischämische Herzkrankheit. I26–I28 Pulmonale Herzkrankheit und Störungen des Lungenkreislaufs. I30–I52 Sonstige Herzerkrankungen. I60–I69 Zerebrovaskuläre Erkrankungen. I70–I79 Erkrankungen der Arterien, Arteriolen und Kapillaren. I80–I89 Erkrankungen der Venen, Lymphgefäße und Lymphknoten, nicht anderweitig klassifiziert. I95–I99 Sonstige und nicht näher bezeichnete Erkrankungen des Kreislaufsystems.
I80-I89 Erkrankungen der Venen, Lymphgefäße und Lymphknoten, anderenorts nicht klassifiziert. I80 Phlebitis und Thrombophlebitis. Diese Kategorie umfasst die tiefe Venenthrombose der unteren Extremitäten sowie die oberflächliche Thrombophlebitis. I81 Pfortaderthrombose. Diese Kategorie umfasst die Pfortaderthrombose. I82 Embolie und Thrombose sonstiger Venen. I83 Krampfadern der unteren Extremitäten. Diese Kategorie umfasst Krampfadern. I84 Hämorrhoiden. I85 Krampfadern der Speiseröhre. I86 Krampfadern sonstiger Lokalisationen. I87 Sonstige Venenerkrankungen. I88 Unspezifische Lymphadenitis. I89 Sonstige nichtinfektiöse Erkrankungen der Lymphgefäße und Lymphknoten.
I82 Embolie und Thrombose anderer Venen. I82.0 Budd-Chiari-Syndrom.
I82.1 Wanderthrombophlebitis. I82.2 Embolie und Thrombose der Hohlvene.
I82.3 Embolie und Thrombose der Nierenvene. I82.8 Embolie und Thrombose sonstiger näher bezeichneter Venen. I82.9 Embolie und Thrombose einer nicht näher bezeichneten Vene.
Ursachen der Thrombophlebitis der oberen Extremitäten
Damit sich ein Thrombus bilden kann, müssen mehrere Faktoren gleichzeitig vorliegen. Die klassische Medizin kennt drei Hauptgründe für eine Thrombophlebitis der oberen Extremitäten. Der erste Faktor ist ein starker Anstieg der Gerinnungsaktivität des Blutes. Dieser Zustand kann folgende Ursachen haben: Schwangerschaft, Geburt, Diabetes und genetische Veranlagung.
Der zweite Faktor ist ein Trauma der Gefäßinnenwände. So kann es durch Injektionen von inkompetenten Personen zu Traumata kommen. Chemotherapie und Strahlentherapie können Traumata verursachen.
Der dritte und letzte Faktor ist eine langsame Durchblutung. Sie tritt vor dem Hintergrund der Entwicklung pathologischer Prozesse wie Krampfadern, Bewegungslosigkeit der Gliedmaßen und Übergewicht auf.
Eine Thrombophlebitis kann sich vor dem Hintergrund eines oder mehrerer Faktoren gleichzeitig entwickeln. Beispielsweise kommt es bei einem Knochenbruch nicht nur zu starken Blutungen, sondern auch zu einer erhöhten Gerinnung. Infolgedessen kann sich in den Venen ein entzündlicher Prozess entwickeln.
Pathogenese
Am häufigsten entwickelt sich eine Thrombophlebitis vor dem Hintergrund mechanischer Schäden. Sie kann durch Verletzungen, Geburten, chirurgische und gynäkologische Eingriffe ausgelöst werden. Grundlage der Pathogenese ist die sogenannte Virchow-Trias. Sie umfasst das Endothel der Venenwand, einen langsamen Blutfluss und eine erhöhte Blutgerinnungsaktivität.
Das Gefäßendothel spielt eine wichtige Rolle. Dieser Prozess geht mit Schädigungen der Extremitäten sowie der Freisetzung von Interleukinen einher. Diese wiederum aktivieren Thrombozyten und die Gerinnungskaskade. Die Endotheloberfläche beginnt, thrombogen zu werden. Diese Faktoren führen zur Bildung eines Thrombus. Auch Gewebethromboplastine können zur Thrombusbildung führen. Im Übermaß gelangen sie aus geschädigtem Gewebe in den Blutkreislauf.
Gleichzeitig mit diesen Prozessen können kompensatorische Mechanismen auftreten. Dazu gehören eine spontane, partielle oder vollständige Thrombolyse und die Entstehung von Kollateralkreisläufen.
Symptome einer Thrombophlebitis der oberen Extremitäten
Oftmals entsteht der Entzündungsprozess vor dem Hintergrund von Krampfadern. Der Entzündungsprozess des umliegenden Gewebes kann zu einer Verstopfung der Blutgefäße führen. In diesem Zusammenhang beginnen sich Symptome einer Thrombophlebitis zu manifestieren, die die oberen Gliedmaßen betreffen.
In der Regel beginnt alles mit Schmerzen, die sowohl mäßig als auch akut sein können. Es treten Rötungen auf, an deren Stelle die Vene leicht tastbar ist. Sie wird rau und schwer. Gleichzeitig kann sich die Körpertemperatur bemerkbar machen. Handelt es sich um eine oberflächliche Thrombophlebitis, besteht kein Grund zur Sorge, es besteht keine Gefahr für den Menschen. Ein Thrombus kann nicht abbrechen, es besteht also keine Lebensgefahr. Es ist wichtig, die Therapie richtig zu organisieren und zu verhindern, dass tiefe Venen in den Prozess einbezogen werden.
Die Krankheit ist gekennzeichnet durch vergrößerte Lymphknoten, rote Streifen, schmerzhafte Palpation und das Auftreten einer Körpertemperatur von bis zu 38 Grad. Häufig treten akute Schmerzen in Richtung der betroffenen Vene auf. Es wird empfohlen, rechtzeitig mit der Behandlung zu beginnen, um Komplikationen vorzubeugen.
Erste Anzeichen
Eine Thrombophlebitis der oberen Extremitäten kann sich aufgrund einer erfolglosen Injektion oder sogar nach einem Insektenstich entwickeln. In diesem Fall ist die betroffene Vene sehr durchscheinend und violett gefärbt. Dies deutet auf eine Entzündung hin. Sie ist schmerzhaft und fühlt sich dicht an, da sich dort ein sogenannter Strang bildet. Die ersten Anzeichen treten daher sofort auf. Manchmal verläuft der Prozess schnell und unerwartet. Akute Schmerzen treten blitzschnell auf.
Die Körpertemperatur steigt allmählich an, in manchen Fällen fehlt dieses Symptom jedoch. Eine entzündete Vene ist leicht zu bemerken und beginnt sofort zu stören. Mit der Zeit kann die Extremität aufgrund einer gestörten Durchblutung anschwellen. Wenn Sie dies nicht beachten, kommt es zu Bewegungseinschränkungen. Wenn die Vene schmerzt oder rot wird, sollten Sie ins Krankenhaus gehen. Sind tiefe Venen betroffen, besteht das Risiko schwerwiegender Komplikationen.
Thrombophlebitis der oberflächlichen Venen der oberen Extremitäten
Die typischsten Anzeichen dieser Erkrankung sind allgemeine Entzündungsreaktionen, Schmerzen und Schwellungen. Häufig trägt eine Thrombophlebitis der oberflächlichen Venen zur Entwicklung einer Lymphadenitis in den oberen Extremitäten bei. All dies geht mit einer ausgeprägten Hyperämie und dem Vorhandensein von Infiltraten entlang der thrombosierten Venen einher. Der Patient leidet unter erhöhter Körpertemperatur, in einigen Fällen liegt sie bei 39 Grad.
Die Gliedmaße verändert ihre Größe nicht, schwillt aber leicht an. Die Bewegungen in den Gelenken sind frei, können aber schmerzhaft sein. Der springende Punkt ist, dass es Entzündungszonen gibt. An der Stelle der Thrombusbildung ist ein schmerzhaftes Infiltrat spürbar, das klare Grenzen aufweist. Das Lymphsystem ist nicht am Entzündungsprozess beteiligt, sondern nur im Anfangsstadium. Wenn die thrombosierte Vene zu eitern beginnt, wird eine Lymphadenitis beobachtet.
Manchmal treten die Symptome plötzlich auf. Dies deutet auf eine akute Form der Erkrankung hin. Die betroffene Person verspürt starke Schmerzen. Nach einigen Tagen tritt eine Linderung ein, die Schmerzen bleiben jedoch beim Abtasten bestehen.
Wenn Symptome auftreten, sollten Sie einen Arzt aufsuchen. Eine hochwertige Differentialdiagnostik ermöglicht Ihnen die korrekte Diagnose. Dies wiederum beeinflusst die Wirksamkeit der verordneten Behandlung.
Tiefe Venenthrombophlebitis der oberen Extremitäten
Eine tiefe Venenthrombose tritt üblicherweise nach intravenöser Gabe von reizenden Medikamenten auf. Häufig wird eine tiefe Venenthrombophlebitis der oberen Extremitäten durch einen Insektenstich oder eine lokale Verletzung verursacht. Entlang der Vene kommt es zu Infiltration und Hyperämie. Dieser Prozess ähnelt optisch einem purpurroten Streifen, der sich an der Stelle des Entzündungsprozesses befindet. Schmerzhafte Palpation und das Vorhandensein dichter Knötchen werden ebenfalls beobachtet. An der betroffenen Stelle befindet sich eine sogenannte Kordel, dargestellt durch ein Siegel.
Bedeckt die Läsion die Ellenbogenvenen oder -gefäße am Handgelenk, ist die Beweglichkeit der Gelenke durch starke Schmerzen beeinträchtigt. Zusätzlich geht der Prozess mit einem Temperaturanstieg einher. Bei entsprechender Therapie beginnt die Thrombophlebitis nach 12 Tagen abzuklingen. Während der Behandlung klingen die Entzündungen allmählich ab und die Vene erholt sich.
Konsequenzen
Bei richtiger Behandlungswahl ist innerhalb weniger Tage ein positives Ergebnis zu beobachten. Darüber hinaus klingt der Entzündungsprozess allmählich ab und die Vene beginnt sich zu erholen. All dies ist durch eine rechtzeitige Behandlung im Krankenhaus und die Verschreibung einer hochwertigen Therapie möglich. In diesem Fall können sich keine Folgen entwickeln, da alles unter Kontrolle ist. Doch nicht immer läuft alles so reibungslos. Manchmal ignorieren Menschen schwerwiegende Symptome und beginnen nicht mit der Behandlung. Dies kann nicht nur zur Bildung eines Thrombus, sondern auch zu dessen Ablösung führen.
Um mögliche Komplikationen auszuschließen, ist nach erfolgreicher Behandlung eine einjährige Beobachtung durch einen Phlebologen erforderlich. Der Zustand des Venensystems und der betroffenen Extremität selbst muss überwacht werden. Nach einer Operation ist zusätzlich ein Besuch beim Chirurgen erforderlich.
Eine richtig gewählte Behandlung ermöglicht eine maximale Venendurchgängigkeit, was zu einem verbesserten venösen Abfluss führt. Trotzdem besteht weiterhin das Risiko einer postthrombotischen Erkrankung. Diese kann sich nach zwei bis drei Jahren manifestieren. In diesem Fall wird eine umfassende Untersuchung der Venen durchgeführt. Bei dringendem Bedarf wird ein chirurgischer Eingriff durchgeführt.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Komplikationen
Die Gefahr der Erkrankung liegt im Ort des Entzündungsprozesses und des Thrombus selbst. Oberflächliche Venen sind deutlich häufiger betroffen, da eine Thrombophlebitis eine Komplikation von Krampfadern ist. Dieser Prozess stellt keine ernsthafte Gefahr für die menschliche Gesundheit dar. Medikamente und Kompressionstherapie beseitigen alles.
Gefährlicher ist eine Thrombophlebitis, die zum Tod führen kann. Diese Wahrscheinlichkeit bleibt bestehen, wenn tiefe Venen betroffen sind. Darüber hinaus gibt es eine Reihe weiterer schwerwiegender Komplikationen. Es besteht das Risiko einer venösen Gangrän, die durch die Unterbrechung des Blutflusses zu den Gliedmaßen entsteht. Dieser Zustand droht mit einer vollständigen Amputation. Eine Thrombophlebitis kann zu einer Lungenembolie führen. Dieser Zustand ist gekennzeichnet durch die Ablösung eines Thrombus von der Gefäßwand und seine Wanderung in die Lungenarterie. Hier ist ein sofortiger chirurgischer Eingriff erforderlich. Die rechtzeitige Erkennung von Venenerkrankungen hilft, alle möglichen Komplikationen, einschließlich einer Thrombophlebitis, zu vermeiden.
Diagnose einer Thrombophlebitis der oberen Extremitäten
Die diagnostischen Maßnahmen sind einfach, sodass das Vorhandensein der Krankheit problemlos festgestellt werden kann. Instrumentelle Methoden zur Diagnose einer Thrombophlebitis der oberen Extremitäten sind weit verbreitet. Dazu gehören Rheovasographie oder Ultraschall-Dopplerographie. Dank Ultraschall-Duplex-Angioscanning können genaue Informationen gewonnen werden. Dieser Prozess ist durch die Farbkodierung des Blutflusses gekennzeichnet.
Angioscanning ermöglicht die Beurteilung des Zustands der Venenwände und des Venenlumens. Es ermöglicht die Bestimmung thrombotischer Massen sowie der Art des gebildeten Thrombus. In manchen Fällen ist es möglich, das Alter des Thrombus und den Grad seiner Organisation grob einzuschätzen. Durch Ultraschalluntersuchungen der subkutanen Venen lässt sich das Ausmaß des Thrombus bestimmen.
Die Labordiagnostik spielt keine besondere Rolle. Schließlich ermöglicht sie es uns, das Vorhandensein eines entzündlichen Prozesses festzustellen, erfasst jedoch nicht, in welchem Organ oder System er entstanden ist.
Tests
Die Labordiagnostik ist nicht so aussagekräftig wie die instrumentelle Untersuchung. Früher wurde angenommen, dass Veränderungen der Homöostase auf das Vorhandensein eines Thrombusbildungsprozesses, dessen Abschwächung oder Aktivität hinweisen könnten. Gerinnungstests haben ihre Aussagekraft jedoch nicht bewiesen. Diese Analysen liefern keine vollständigen Informationen über die Wahrscheinlichkeit einer Thrombose und deren aktive Entwicklung.
Früher ging man davon aus, dass ein Anstieg des Thromboseindex auf die Bildung eines Thrombus in der Vene hinweist. Dieser Ansatz lieferte jedoch keine genauen Informationen und musste daher der Vergangenheit angehören. Heute gibt es sensitive Marker für die Thrombusbildung. Doch selbst ihre Verwendung erlaubt es nicht, das Ausmaß einer Thrombophlebitis zu bestimmen oder die Wahrscheinlichkeit einer Lungenembolie einzuschätzen.
Klinische Tests zeigen nur oberflächliche Anzeichen des Entzündungsprozesses. Erhöhte Anzahl weißer Blutkörperchen, erhöhte BSG und eine positive Reaktion auf C-reaktives Protein. Sie zeigen jedoch nicht an, wo genau sich der Entzündungsprozess entwickelt. Daher spielen sie bei der Diagnose einer Thrombophlebitis keine besondere Rolle.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Instrumentelle Diagnostik
Zur Diagnose des Entzündungsprozesses werden verschiedene Methoden eingesetzt. Eine davon ist die Ultraschallangiographie der Extremitäten. Diese Methode der instrumentellen Diagnostik basiert auf der Fähigkeit des Gewebes, Ultraschallwellen zu absorbieren und zu reflektieren. Für die Untersuchung ist daher eine Farbkartierung des Blutflusses erforderlich. Der Hauptnachteil dieser Methode ist ihre starke Abhängigkeit von den technischen Eigenschaften der Geräte sowie der Qualifikation der untersuchenden Person.
- Ultraschall-Doppler-Untersuchung. Diese Methode bestimmt die Richtung und Geschwindigkeit des Blutflusses in verschiedenen Bereichen des Gefäßes. Diese Methode eignet sich hervorragend, um den allgemeinen Zustand des Kreislaufsystems zu ermitteln. Sie liefert jedoch keine Daten über die Struktur und Anatomie der Venen.
- Phleboszintigraphie. Zur Durchführung der Untersuchung muss ein spezielles Präparat, das ein radioaktives Isotop mit kurzer Halbwertszeit enthält, in die Vene injiziert werden. Anschließend wird das Kontrastmittel mit einem speziellen Gerät im gesamten System verteilt.
- Phlebographie. Diese Methode beurteilt den Zustand der Venen mit einem speziellen Kontrastmittel auf Jodbasis. Schließlich gibt es die Magnetresonanztomographie. Sie ist eine der modernsten, aber auch teuersten Forschungsmethoden. Dank dieser Methode erzielen Sie die genauesten Ergebnisse. Das Verfahren wird verschrieben, wenn alle vorherigen Methoden keine vollständigen Informationen über den Zustand der Person lieferten.
Differentialdiagnostik
Neben der instrumentellen Untersuchung werden auch Laboruntersuchungen durchgeführt. Diese sind jedoch nicht von besonderer Bedeutung. Die Differentialdiagnostik umfasst daher Blutuntersuchungen. Dieses Konzept ist nur für Thrombophlebitis charakteristisch. Im Allgemeinen umfasst diese Untersuchungsmethode viele weitere Tests.
Im Blut ist eine erhöhte Anzahl von Leukozyten nachweisbar, was auf einen entzündlichen Prozess hinweist. Dies kann durch eine Veränderung des BSG-Wertes sowie eine erhöhte Blutgerinnungsaktivität angezeigt werden. Sensible Marker der Thrombusbildung spielen eine wichtige Rolle. Dazu gehören: Thrombin-Antithrombin-Komplex, Fibrinopeptid A, lösliche Fibrin-Monomer-Komplexe und der D-Dimer-Spiegel im Plasma. Ihre Verwendung erlaubt jedoch keine Bestimmung des Ausmaßes der Thrombusbildung sowie der Wahrscheinlichkeit einer Lungenembolie. Daher ist es ratsam, nicht nur differenzielle, sondern auch instrumentelle Forschungsmethoden anzuwenden. Basierend auf den erhaltenen Daten werden diese verglichen und eine Diagnose gestellt.
Wen kann ich kontaktieren?
Behandlung der Thrombophlebitis der oberen Extremitäten
Eine konservative Behandlung der Thrombophlebitis ist möglich, jedoch nur, wenn der betroffene Bereich klein ist. Bei Befall tiefer Venen wird ein chirurgischer Eingriff durchgeführt. Die medikamentöse Behandlung der Thrombophlebitis der oberen Extremitäten zielt darauf ab, möglichen Komplikationen vorzubeugen und die Entstehung eines Thrombus zu verhindern.
Um entzündliche Prozesse zu beseitigen, greifen sie auf Medikamente wie Ibuprofen, Diclofenac und Aspirin zurück. Sie können nicht nur den Entzündungsprozess beseitigen, sondern auch Schwellungen reduzieren und Schmerzen lindern. Auch direkte Antikoagulanzien, die den Blutfluss verbessern, wie Heparin, Enoxaparin und Fraxiparin, werden häufig eingesetzt. Sie werden verschrieben, wenn das Risiko einer Ausbreitung der Thrombophlebitis in die tiefen Venen besteht. Thrombolytika wie Streptokinase und Alteplase können ebenfalls eingesetzt werden. Lokal werden Heparinsalbe, Ketoprofen-Gel und Troxevasin angewendet.
Die betroffene Person muss im Bett bleiben. Die betroffenen Gliedmaßen müssen hochgelagert werden, um den Blutfluss zu normalisieren und das Risiko einer Thromboembolie zu verringern. Die gesamte Behandlung sollte unter Aufsicht eines Spezialisten durchgeführt werden.
Medikamente
Eine medikamentöse Therapie ist wirksam, wenn die oberflächlichen Venen betroffen sind. Sie zielt darauf ab, Schwellungen und Schmerzen zu lindern und die Durchblutung wiederherzustellen. Um den Entzündungsprozess zu unterdrücken und Schmerzen zu lindern, werden entzündungshemmende Medikamente wie Ibuprofen, Diclofenac und Aspirin eingenommen. Zur Verbesserung der Durchblutung werden Heparin, Enoxaparin und Fraxiparin verschrieben. Thrombolytika wie Enoxaparin und Fraxiparin finden ebenfalls breite Anwendung. Auch Salben und Gele kommen zum Einsatz: Heparinsalbe, Ketoprofen-Gel und Troxevasin.
- Ibuprofen. Das Medikament wird 2-3 mal täglich eine Tablette eingenommen. Je nach Zustand des Patienten kann die Dosis angepasst werden. Patienten mit Überempfindlichkeit sowie schwerer Leber- und Nierenfunktionsstörung sollten das Medikament nicht einnehmen. Während der Schwangerschaft und Stillzeit ist die Einnahme verboten, kann aber mit dem behandelnden Arzt abgesprochen werden. Kann Übelkeit, Erbrechen, Durchfall und allergische Reaktionen verursachen.
- Diclofenac. Das Medikament wird bis zu viermal täglich als Tablette eingenommen. Sein Wirkstoff ist Diclofenac, daher sollte es nicht von Personen mit Überempfindlichkeit angewendet werden. Zur Risikogruppe gehören schwangere Mädchen, Kinder und Menschen mit eingeschränkter Leber- und Nierenfunktion. Das Medikament kann allergische Reaktionen im Körper hervorrufen.
- Aspirin. Das Medikament wird kapselweise, höchstens dreimal täglich, eingenommen. Die genaue Dosis wird vom behandelnden Arzt verordnet. Das Medikament darf nicht von Kindern, Schwangeren, Personen mit Überempfindlichkeit sowie Personen mit schwerem Leber- und Nierenversagen angewendet werden. Es kann zu allergischen Reaktionen im Körper führen.
- Heparin. Dosierung und Art der Anwendung werden vom Arzt individuell verordnet. Das Medikament sollte nicht bei verstärkten Blutungen, Blutungen jeglicher Lokalisation, akutem Herzaneurysma, Leber- und Nierenversagen angewendet werden. Kann allergische Reaktionen im Körper hervorrufen.
- Enoxaparin. Das Medikament wird ausschließlich in liegender Position, nur subkutan im vorderen oder posteriorlateralen Bereich, verabreicht. Die durchschnittliche Dosierung beträgt 20 mg pro Tag und kann vom behandelnden Arzt angepasst werden. Personen mit schwerer Leber- und Niereninsuffizienz sowie bei Überempfindlichkeit sollten das Medikament nicht einnehmen. Es kann hämorrhagische Manifestationen verursachen.
- Fraxiparin. Die Dosierung wird streng individuell verordnet. Das Medikament kann nicht bei Magen- und Zwölffingerdarmgeschwüren sowie akuter infektiöser Endokarditis angewendet werden. Kann kleine Hämatome und erhöhte Leberenzymwerte verursachen.
- Heparinsalbe. Tragen Sie eine dünne Schicht des Produkts auf die betroffene Stelle auf. Je nach Schwere der Erkrankung kann die Salbe bis zu viermal täglich angewendet werden. Tragen Sie die Salbe nicht auf offene Wunden oder geschädigte Haut auf. Sie kann lokale allergische Reaktionen wie Juckreiz, Brennen, Rötung und Schwellung hervorrufen.
- Ketoprofen. Das Gel wird 3-4 mal täglich dünn auf die betroffene Stelle aufgetragen. Es sollte nicht von Personen mit erhöhter Hautempfindlichkeit angewendet werden. Es kann zur Entwicklung allergischer Reaktionen führen.
- Troxevasin. Das Gel wird dreimal täglich dünn mit leichten Massagebewegungen aufgetragen. Es darf nicht angewendet werden, wenn die Haut beschädigt ist. Es kann zu allergischen Reaktionen mit Juckreiz, Brennen und Rötungen führen.
Hausmittel
Die traditionelle Medizin ist reich an wirksamen Rezepten. In manchen Fällen lohnt es sich nicht, auf traditionelle Behandlungen zurückzugreifen. Denn wer eine Thrombophlebitis ohne spezielle Kenntnisse beseitigen möchte, kann dem Körper ernsthaften Schaden zufügen.
- Rezept Nr. 1. Nehmen Sie 15 Gramm Eisenkrautblätter und übergießen Sie sie mit einem Glas kochendem Wasser. Lassen Sie es kurz ziehen und nehmen Sie einen Esslöffel davon. Wirkt effektiv bei Venenverstopfung.
- Rezept Nr. 2. Um Entzündungen zu lindern und Schwellungen zu beseitigen, können frische Fliederblätter auf die Gliedmaßen aufgetragen werden.
- Rezept Nr. 3. Nehmen Sie 20 Gramm Johanniskraut, Johanniskraut und Süßholzwurzel. Für eine höhere Wirksamkeit fügen Sie 15 Gramm Spitzwegerich und Korianderblätter hinzu und verdünnen alles mit 10 Gramm Immortelle. Mischen Sie alle Zutaten. Nehmen Sie nur 2 Esslöffel und übergießen Sie sie mit kochendem Wasser. Erhitzen Sie das Produkt 15 Minuten lang im Wasserbad. Anschließend abkühlen lassen, abseihen und auf 200 ml auffüllen. 30 Minuten vor den Mahlzeiten einnehmen.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Kräuterbehandlung
In der Volksmedizin gibt es viele wirksame Rezepte mit Kräutern. Sie helfen nicht nur, die Hauptsymptome der Krankheit zu bewältigen, sondern verbessern auch den Zustand des Patienten deutlich. Im Allgemeinen wirkt sich eine Kräuterbehandlung positiv aus, jedoch nur, wenn alle Rezepte von einem Arzt genehmigt wurden.
Silberner Wermut hat hervorragende Eigenschaften. Man muss frische Wermutblätter nehmen und sie gründlich in einem Mörser zermahlen. Anschließend einen Esslöffel des entstandenen Pulvers mit Sauermilch verrühren. Anschließend wird alles gründlich vermischt und auf eine Gaze aufgetragen. Die resultierende Kompresse sollte auf die betroffenen Venen aufgetragen werden. Die Behandlungsdauer beträgt 3-4 Tage.
Hopfen ist sehr hilfreich bei der Behandlung der Symptome einer Thrombophlebitis. Nehmen Sie einen Esslöffel Hopfenzapfen und hacken Sie diese fein. Gießen Sie anschließend ein Glas kochendes Wasser darüber und erhitzen Sie es 15 Minuten lang im Wasserbad. Das resultierende Mittel wird dreimal täglich ein Glas vor den Mahlzeiten eingenommen.
Auch Rosskastanie sollte berücksichtigt werden. Nehmen Sie 50 Gramm der Hauptzutat und gießen Sie 500 ml Wodka darüber. Danach sollte es 2 Wochen lang an einem warmen Ort aufbewahrt werden. Nach Ablauf der angegebenen Zeit werden 30-40 Tropfen des Mittels einen Monat lang angewendet.
Homöopathie
Homöopathische Mittel erfreuen sich seit jeher besonderer Beliebtheit. Dies liegt an ihrer natürlichen Zusammensetzung, die keine für den Körper gefährlichen Substanzen enthält. Da die Medikamente jedoch keine klinischen Studien durchlaufen haben, kann ihre Anwendung einer Person schaden. Daher wird Homöopathie angewendet, wenn der Arzt diese Behandlungsmethode selbst verschrieben hat.
Zur Behandlung von Krampfadern und Thrombophlebitis wird häufig das Medikament Iov-Venum eingesetzt. Das Medikament sollte mehrere Monate lang eingenommen werden. Die erste Wirkung tritt in der dritten Woche der Einnahme ein. In einigen Fällen kann das Medikament eine Verschlimmerung der Symptome oder eine Verschlechterung des Zustands des Patienten verursachen. Dies ist unbedenklich, da dieser Prozess darauf hindeutet, dass die Heilungsprozesse im Körper aktiv beginnen. Bei Auftreten negativer Symptome sollte die Einnahme des Medikaments eine Woche lang unterbrochen und anschließend fortgesetzt werden. 8–10 Tropfen zweimal täglich über 5–6 Tage sind ausreichend. Dosierung und Dosierung werden von einem Arzt verordnet. Weitere Medikamente können Sie bei einem erfahrenen Homöopathen kennenlernen.
Chirurgische Behandlung
Patienten mit aufsteigender Thrombophlebitis oder tiefer Venenerkrankung benötigen einen chirurgischen Eingriff. Die Entscheidung über die chirurgische Behandlung sollte vom behandelnden Arzt getroffen werden. Ein solches Urteil wird nach Durchführung einer Ultraschalluntersuchung gefällt.
Abhängig von der Schwere der Erkrankung und ihren Merkmalen muss der Arzt über einen chirurgischen Eingriff oder eine minimalinvasive Methode zur Entfernung des Thrombus entscheiden. Chirurgische Methoden ermöglichen eine Sklerose oder vollständige Entfernung der betroffenen Venen im Verlauf der Erkrankung. Die minimalinvasive Methode kann mit einer konservativen Behandlung kombiniert werden. Sie ermöglicht die Entfernung des gebildeten Thrombus. Diese Technik ist weniger traumatisch und verursacht praktisch keine Komplikationen. Daher ist diese Methode zur Entfernung der betroffenen Vene recht sicher. Dieses Verfahren wird auch während der Schwangerschaft angewendet.
Verhütung
Präventive Maßnahmen werden durch eine rechtzeitige Behandlung bestimmt. Patienten mit Krampfadern sollten sich umgehend einer chirurgischen Behandlung unterziehen. Die Hauptaufgabe der Prävention bei der Verhinderung der Thrombusablösung und -migration ist die Installation einer speziellen Falle. Diese muss in der Vene installiert werden. Dort öffnet sie sich und lässt nur Blut durch, wobei große Thromben darin verbleiben. Die Methode ist effektiv, hat aber viele Nachteile.
Eine Thrombektomie entfernt den Thrombus folgenlos. Diese Methode erfordert zwar hohe chirurgische Fähigkeiten. Das Verfahren ermöglicht die Entfernung des Thrombus direkt aus der Vene. Darüber hinaus verbessert es die Langzeitergebnisse der Behandlung einer tiefen Venenthrombose. Die Wirksamkeit dieser Technik liegt darin, dass nach ihrer Anwendung keine postthrombotische Erkrankung auftritt. Eine rechtzeitige Behandlung hilft wirklich, das Problem zu bewältigen. Darüber hinaus ist die rechtzeitige Entfernung von Krampfadern die wichtigste vorbeugende Maßnahme, um die Entstehung einer Thrombophlebitis zu verhindern.
Vorhersage
Thrombophlebitis ist eine sehr gefährliche Erkrankung. Trotzdem ist sie gut behandelbar. Bei rechtzeitigem Behandlungsbeginn ist die Prognose positiv.
Nach einer Operation oder konservativen Therapie normalisiert sich der Blutfluss. Trotzdem sollten Patienten weiterhin Kompressionsstrümpfe tragen und vom behandelnden Arzt verschriebene Medikamente einnehmen. Dies hilft, mögliche Komplikationen zu vermeiden.
Eine nicht rechtzeitig begonnene Behandlung kann zur Entwicklung von Geschwüren, Gangrän und Thrombosen großer Venen führen. In diesem Fall ist die Prognose ungünstig. Nach Beseitigung der Komplikationen kann eine Person selbstverständlich wieder arbeiten, sofern ihr Gliedmaß aufgrund der Entstehung von Gangrän nicht entfernt wurde. Die Lebensqualität der Patienten ist deutlich eingeschränkt. Die Prognose hängt ganz von der Form der Erkrankung sowie den betroffenen Venen ab.

