
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Kokken in einem Abstrich: Behandlung
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
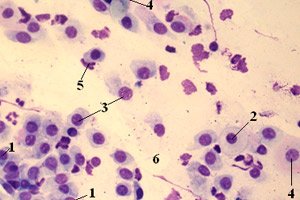
In der modernen Medizin besteht ein zunehmender Bedarf an Abstrichen und bakteriologischen Untersuchungen. Dies erklärt sich dadurch, dass der Anteil bakterieller Erkrankungen stark zunimmt. Doch oft reicht selbst die Bestimmung der Artenzusammensetzung und -menge der Mikroflora nicht aus, um eine Diagnose zu stellen und eine Behandlung auszuwählen. Schwierigkeiten entstehen dadurch, dass es im menschlichen Körper neben der pathogenen Flora auch eine normale Mikroflora gibt, die den Körper schützt. Ein Beispiel sind Kokken im Abstrich, die bei jedem gesunden Menschen nachgewiesen werden.
Kokken im Abstrich bei Frauen
Die vaginale Mikrobiozönose ist für die Gesundheit einer Frau von großer Bedeutung. Sie enthält etwa 10 % der Mikroflora des gesamten weiblichen Körpers und spielt eine führende Rolle bei der Erhaltung der Gesundheit. Ihre Bedeutung liegt darin, dass sie nicht nur die Gesundheit der Frau, sondern auch des Neugeborenen bestimmt. Eine Verletzung der normalen vaginalen Mikroflora führt nicht nur zu einer Zunahme gynäkologischer Erkrankungen, sondern auch zu einer erhöhten Morbidität und Mortalität bei Neugeborenen und Kindern.
Die Grundlage der weiblichen Mikroflora bilden anaerobe Mikroorganismen. Dies sind hauptsächlich Laktobazillen, Bifidobakterien und Propionobakterien. Zu dieser Gruppe gehören auch Eubakterien, Clostridien, Bakteroide und Peptokokken. Zusammen bilden sie eine obligate Mikroflora, die den Urogenitaltrakt der Frau zuverlässig vor der Einschleppung pathogener Mikroflora schützt (sie sorgen für eine Besiedlungsresistenz der Schleimhaut).
Neben der obligaten Mikroflora gibt es auch die einheimische oder fakultative Mikroflora, die durch opportunistische Formen von Mikroorganismen repräsentiert wird. Ein ziemlich großer Prozentsatz entfällt hier auf Kokken. Streptokokken, Staphylokokken, Enterokokken, Aerokokken und andere Mikroorganismen überwiegen. Dies bedeutet, dass ihre Anzahl unter normalen physiologischen Bedingungen des Körpers unbedeutend ist und 3-4% nicht überschreitet. Diese Flora bietet zusammen mit der obligaten Flora zuverlässigen Schutz vor Krankheitserregern und stimuliert das Immunsystem. Aber mit einer Abnahme der Immunität und der Entwicklung eines Entzündungsprozesses sowie mit einer Abnahme der Aktivität der obligaten Flora beginnt die opportunistische Flora aktiv zu wachsen und füllt den gesamten freien Raum der Schleimhaut und der Integumente. In diesem Fall wirken sie als Erreger von Infektionskrankheiten.
Krankheiten werden dadurch bestimmt, dass der Mikroorganismus stark vorherrschend geworden ist und quantitativ die Norm überschritten hat. Mit der Prävalenz von Kokken beginnen sich schwere Infektions- und Entzündungskrankheiten der inneren Organe zu entwickeln: bakterielle Vaginose, Urogenitalinfektionen, Pyelonephritis, Salpingitis, Chorioamnionitis.
Kokken verursachen postoperative Komplikationen, postpartales Fieber und andere Komplikationen, Neugeboreneninfektionen, Sepsis und Peritonitis. Kokken sind eine der gefährlichsten Formen von Krankenhausinfektionen, die nicht behandelbar sind und eine extrem hohe Resistenz gegen Medikamente und Desinfektionsmittel aufweisen.
Die Zusammensetzung der Mikroflora ist relativ konstant und hat sich evolutionär entwickelt. Unter dem Einfluss verschiedener Faktoren können sich jedoch Veränderungen ergeben. Zusammensetzung und Menge der Mikroflora können durch die anatomische Struktur, hormonelle Faktoren sowie die Besonderheiten des Blut- und Lymphkreislaufs beeinflusst werden. Die Einnahme bestimmter Medikamente, einschließlich Antibiotika, kann zu schwerwiegenden Veränderungen führen.
Die Bildung der weiblichen Mikrobiozönose beginnt mit der Geburt. Bereits am ersten Lebenstag besiedelt die zunächst sterile Vagina die mütterliche Mikroflora. Deshalb ist es für eine Frau so wichtig, die Gesundheit und den normalen mikroökologischen Zustand ihrer Geschlechtsorgane zu erhalten. Die entstehende Flora wird hauptsächlich von Laktobazillen und Bifidobakterien dominiert. Anschließend nimmt die Anzahl dieser Mikroorganismen ab und befindet sich bis zur Pubertät im Gleichgewicht mit anderen Mikroorganismen, oder Kokkenbakterien beginnen sich aktiv zu vermehren und zu dominieren. Dies erhöht das Risiko, sich im Alltag mit urogenitalen Infektionen anzustecken, deutlich.
Nach Erreichen der Pubertät steigt die Östrogenaktivität des Mädchens an, was zu einer Zunahme der Epithelschicht und der Glykogenmenge führt. Von diesem Moment an nimmt die Milchsäureflora wieder die führende Position ein, die für Kolonisierungsresistenz und Schutz des Körpers der Frau vor Krankheitserregern sorgt.
Bei Störungen im Körper entwickelt sich eine Dysbakteriose, bei der die opportunistische Flora die obligate Flora überwiegt, was zu Infektionskrankheiten und Entzündungen führt. Besonders negative Zustände und ein hohes Risiko für eine Dysbakteriose entwickeln sich während der Menstruation, wenn sich der Hormonspiegel ändert, die Glykogenmenge stark abnimmt und dementsprechend optimale Bedingungen für die Entwicklung opportunistischer Mikroflora und die Unterdrückung der obligaten Flora entstehen. Auch während der Schwangerschaft, in der postmenopausalen Phase, verändert sich die Mikroflora, da im Körper intensive hormonelle Veränderungen auftreten.
Kokken in einem Abstrich während der Schwangerschaft
Im Körper einer schwangeren Frau werden optimale Bedingungen für die Entwicklung einer obligaten Mikroflora geschaffen. Dies geschieht durch die aktive „Östrogenexplosion“, die die Entwicklung von Mikroorganismen der Gruppen Laktobazillen und Bifidobakterien fördert. Interessanterweise normalisiert sich die Mikroflora nicht nur im Vaginalbiotop, sondern auch in allen anderen, insbesondere im Darm, der Mundhöhle und der Haut. Aus diesem Grund verbessert sich bei einer gesunden Frau während der Schwangerschaft die Struktur von Haaren, Haut und Nägeln. Die Aufrechterhaltung einer optimalen Mikroflora ist notwendig, um das Kind zu schützen, indem die Entwicklung von intrauterinen Infektionen sowie Infektionen während der Passage durch den Geburtskanal verhindert wird. Ein Schwangerschaftsabbruch reduziert die Besiedlungsresistenz der Schleimhaut stark, sodass sich pathogene Mikroflora aktiv entwickelt. Dies führt zur Entwicklung von Infektions- und Entzündungsprozessen.
Die Schutzeigenschaften und die Kolonisierungsresistenz der Mikroflora nehmen während der Geburt sowie in der frühen postpartalen Phase stark ab. Zu diesem Zeitpunkt sind die Schutzeigenschaften minimal, sodass die Frau dem größten Infektionsrisiko ausgesetzt ist. Besonders gefährlich sind in dieser Zeit Krankenhausstämme von Mikroorganismen, die einen geschwächten Organismus recht schnell infizieren, schwere Erkrankungen verursachen und praktisch nicht mit Antibiotika oder antibakteriellen Medikamenten behandelt werden können. Sehr häufig kommt es zu Bakteriämie, Sepsis und kann sogar tödlich verlaufen. Die Wiederherstellung der normalen Mikroflora erfolgt bis zum Ende der 5.-6. postpartalen Woche.
Kokken im Abstrich bei Männern
Bei Männern überwiegen normalerweise Propionsäurebakterien und Bifidobakterien, die die obligate Mikroflora bilden. Sie sorgen für die Besiedlungsresistenz der Schleimhäute und verhindern die Entwicklung pathogener Flora. Der Körper enthält auch eine einheimische Mikroflora, die durch opportunistische Formen repräsentiert wird. Sie können aktiviert werden und die Schleimhäute bei verminderter Immunität und unzureichender Aktivität der obligaten Mikroflora besiedeln.
Die einheimische Mikroflora wird hauptsächlich durch Kokkenformen repräsentiert. Darunter überwiegen Streptokokken, Staphylokokken und Enterokokken. Normalerweise sollten die Indikatoren 10 3 KBE/ml nicht überschreiten. Übersteigt die Menge der einheimischen Mikroflora diesen Indikator, kann sich eine bakterielle Infektion entwickeln, die von der Art des Mikroorganismus abhängt. Kokkenformen können verschiedene infektiöse, entzündliche, eitrig-septische Infektionen und sogar eine Sepsis hervorrufen, die oft tödlich endet.
 [ 12 ]
[ 12 ]
Kokken in einem Abstrich bei einem Kind
Kokken in einem Abstrich können in relativ großen Mengen in verschiedenen Biotopen eines Neugeborenen gefunden werden, und das ist die Norm. Dies liegt daran, dass am ersten Lebenstag alle Hohlorgane eines Kindes relativ offen bleiben. Alle von ihnen, einschließlich Dick- und Dünndarm, enthalten viel Sauerstoff. Dies schafft optimale Bedingungen für die Ansammlung aerober Mikroflora. Dies wird auch durch die Unreife des Immunsystems begünstigt. Es muss daran erinnert werden, dass die aerobe Flora bedingt pathogen ist, was bedeutet, dass das Kind zu diesem Zeitpunkt am anfälligsten für das Risiko ist, pathogene Mikroflora zu entwickeln, was zu einem infektiösen Prozess und einer Sepsis führen kann.
Die ersten 7-10 Tage nach der Geburt können als eine Phase vorübergehender Dysbiose charakterisiert werden, in der eine aktive Entwicklung der aeroben Mikroflora sowie eine intensive Besiedlung der Haut und Schleimhäute stattfindet. Zu diesem Zeitpunkt werden auch Schutzmechanismen gebildet, die durch Muttermilch gestärkt werden. Allmählich bilden sich günstigere Bedingungen für die Entwicklung der anaeroben Flora.
Allmählich beginnt sich eine anaerobe Mikroflora zu bilden. Dies führt zu einer Abnahme ihres Redoxpotentials. Gegen Ende der ersten Lebenswoche steigt der Säuregehalt des Magensaftes deutlich an, die Synthese von Autoantikörpern und Immunkomplexen nimmt zu. Später bilden sich präepitheliale Biofilme, die das Hauptreservoir der menschlichen Autoflora darstellen. Die Dauer der präepithelialen Biofilmbildung ist nicht genau bekannt. Dieser Prozess ist langsam und hängt von vielen Faktoren ab, vor allem vom Gesundheitszustand der Mutter, der Qualität ihrer Muttermilch und der Umweltökologie.
Es ist bekannt, dass bei Neugeborenen die Prävalenz der physiologischen Mikroflora im Dickdarm, hauptsächlich Bifidobakterien, bereits vor dem Ende der frühen Neugeborenenperiode, also etwa am 7. Tag nach der Geburt, festgestellt wird. Derzeit werden jedoch über mehrere Monate und sogar 2-3 Jahre im Leben eines Kindes relativ hohe Konzentrationen der begleitenden Mikroflora registriert.
Parallel zur Bildung der Darmmikroflora bildet sich auch die Mikroflora des Epithels und der Haut. Auslöser für ihre Entstehung ist das Stillen in der Frühphase. Zunächst erhält das Kind Laktobazillen. Ihre Populationen bilden recht schnell ein Biotop und reduzieren allmählich die Sauerstoffmenge. Diese Bedingungen sind besser geeignet für Bifidobakterien und Propionsäurebakterien, die zu wachsen beginnen. Dies ist die zweite Schicht der Mikroflora.
Darauf folgt die dritte Schicht, die von Laktobazillen gebildet wird. Sie stimulieren Zellwandrezeptoren, aktivieren die präepitheliale Mikroflora und bilden so eine Matrix biologischer Struktur, die Mucin und andere aktive Enzyme sowie Exopolysaccharide enthält. Dadurch entstehen optimale Bedingungen für die symbiotische Mikroflora.
In der Mikroflora eines gesunden Kindes liegt der Anteil opportunistischer pathogener Formen, die hauptsächlich durch Kokkenformen repräsentiert werden, bei höchstens 5 %. Die Aufnahme einer geringen Anzahl von Krankheitserregern in die kindliche Mikrobiota ist aufgrund ihres hohen Gehalts in der Umwelt unvermeidlich. Es dominiert jedoch die physiologische Flora, was die Entwicklung von Pathologien verhindert.
Folgen und Komplikationen
Das Vorkommen von Kokken im Abstrich führt zur Entwicklung eines Infektionsprozesses. Es treten verschiedene Erkrankungen der inneren Organe, der Haut, entzündliche, eitrig-infektiöse Prozesse auf. Die gefährlichsten Erkrankungen sind Peritonitis, Bakteriämie und Sepsis, die lebensbedrohlich sind und zum Tod führen können.
Zu den schwerwiegenden Folgen zählen verschiedene postoperative Komplikationen, postpartale Infektionen, Infektionen des Neugeborenen, Katheter-assoziierte Infektionen und Wundinfektionen. Besonders gefährlich sind Krankenhaus-Kokkenstämme, die multiple Resistenzen entwickelt haben und praktisch nicht behandelbar sind.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Warum sind Kokken im Abstrich gefährlich?
Normalerweise werden Kokken immer in einem Abstrich gefunden, da sie Vertreter der normalen menschlichen Mikroflora sind. Wenn die Indikatoren die Norm nicht überschreiten, stellen Kokken keine Gefahr dar, im Gegenteil, sie erfüllen eine Schutzfunktion im Körper und verhindern eine Infektion mit anderen pathogenen Mikroorganismen. Die Gefahr entsteht, wenn ihre Anzahl die Norm überschreitet – mehr als 103 KBE / ml beträgt. In diesem Fall treten verschiedene infektiöse, eitrige und entzündliche Erkrankungen auf.
Die gefährlichste Komplikation einer Kokkeninfektion ist die Sepsis, bei der die Infektion vom Herd ins Blut gelangt und mit dem Blutfluss durch den Körper getragen wird, andere Organe infiziert und neue Herde bildet. Sepsis erfordert dringende Maßnahmen, eine sofortige antibakterielle Therapie, da sonst ein tödlicher Ausgang möglich ist.
Nicht weniger gefährlich sind Erkrankungen wie Bakteriämie und Septikämie, bei denen sich kleine bis mäßige Mengen Kokken im Blut und anderen normalerweise sterilen Flüssigkeiten befinden. Die Gefahr besteht darin, dass die Krankheit in diesem Stadium sehr schnell fortschreitet und innerhalb weniger Stunden zu einer Sepsis und zum Tod führen kann.
Können Kokken auf den Partner übertragen werden?
Wenn einer der Partner eine erhöhte Kokkenzahl und einen aktiven Entzündungsprozess aufweist, kann pathogene Mikroflora auf den Partner übertragen werden. Ob sich daraus eine Krankheit entwickelt, hängt vom Zustand des Immunsystems und der allgemeinen Belastbarkeit des Körpers ab. Bei normalem Immunsystem und zufriedenstellendem Allgemeinzustand des Körpers tritt höchstwahrscheinlich keine Krankheit auf. Dies liegt daran, dass die eigene Mikroflora des Partners eine relativ hohe Kolonisierungsresistenz aufweist, die das Eindringen fremder Mikroflora in das Biotop verhindert.
Bei verminderter Immunität ist der Körper geschwächt und es kann zu einer bakteriellen Infektion kommen, da die Schutzaktivität und der Kolonisierungswiderstand der eigenen Mikroflora sehr gering sind. Dadurch kann fremde Mikroflora in das Biotop eindringen, wodurch Krankheitssymptome auftreten können.
Differentialdiagnostik
Dies erfordert eine klare Differenzierung des Erregers: den Nachweis, dass die Ursache der Krankheit genau die hohe Kokkenkonzentration ist. Hierzu wird ein regelmäßiger Abstrich oder eine vollständige bakteriologische Untersuchung durchgeführt.
Dazu wird biologisches Material aus dem zu untersuchenden Biotop benötigt. So wird bei Atemwegserkrankungen üblicherweise ein Abstrich aus Nase und Rachen entnommen, bei urogenitalen Infektionen ein Abstrich aus der Vagina oder Harnröhre etc. Anschließend wird der Abstrich auf einen Objektträger aufgetragen, über einem Brenner getrocknet oder chemisch fixiert und mikroskopisch untersucht.
Bei Bedarf wird eine zusätzliche Färbung durchgeführt, die eine klare Unterscheidung verschiedener Strukturen ermöglicht. Zur Identifizierung von Kokken wird am häufigsten die Gram-Färbung verwendet. Dabei färben sich die Kokken leuchtend violett und sind im Mikroskop deutlich sichtbar. Ihre Morphologie und Hauptmerkmale können untersucht werden.
Um detailliertere Informationen über die mikroskopisch isolierte Kultur zu erhalten, wird häufig eine bakteriologische Animpfung durchgeführt. Dazu wird die entstandene Kultur auf einem künstlichen Nährmedium ausgesät und 3–5 Tage unter optimalen Bedingungen inkubiert. Anschließend wird die Kultur entnommen, zur Isolierung einer Reinkultur (Erreger) erneut ausgesät und erneut inkubiert. Anschließend werden die gewachsenen Kolonien analysiert und qualitativ und quantitativ analysiert. Mittels verschiedener biochemischer und immunologischer Methoden wird die Kultur mit dem Bergey-Identifikator identifiziert. Anschließend wird die Zellkonzentration in 1 ml Suspension mit einer geeigneten Methode bestimmt. Am häufigsten wird die Methode der seriellen Verdünnung oder ein Trübungsstandard verwendet.
Wenn der Abstrich gut ist, kann dann eine Infektion vorliegen?
Jeder gute Abstrich enthält stets alle für ein bestimmtes Biotop charakteristischen Mikroorganismen. Die Menge muss der Norm entsprechen. Das heißt, die Analyseergebnisse enthalten eine Liste von Vertretern der normalen Mikroflora und deren Anzahl. Ein guter Abstrich bedeutet, dass die obligate Mikroflora gegenüber der opportunistischen Mikroflora überwiegt und keine anderen Mikroorganismen vorhanden sind.
Einzelne Mikroorganismen sind als Vertreter der transienten (versehentlich eingeführten) Mikroflora zulässig. Dies bedeutet, dass keine Infektion vorliegt, da die Kolonisierungsresistenz und die Immunmechanismen hoch genug sind, um einer Infektion zu widerstehen.
Behandlung
Wenn im Abstrich Kokken im Normbereich gefunden werden, ist keine Behandlung erforderlich. Übersteigt ihre Anzahl die Norm deutlich, kann eine Antibiotikatherapie erforderlich sein. Auch Homöopathika, Volksheilmittel und Kräutermedizin werden eingesetzt. Bei der Wahl einer Behandlungsmethode sollten Sie einen Arzt konsultieren und sich auf die Testergebnisse verlassen. Bei einer mäßigen Anzahl von Kokken und schwerer Dysbiose ist die Verwendung von Probiotika oder Präbiotika ratsam.
Medikamente
Bei der Behandlung von Kokken ist die grundlegende Vorsichtsmaßnahme zu beachten: Beginnen Sie die Behandlung erst nach vorheriger Konsultation mit einem Arzt. Der Arzt ist ebenfalls versichert – er darf die Behandlung nur auf der Grundlage von Testergebnissen verschreiben.
Wenn eine Antibiotikatherapie geplant ist, empfiehlt es sich, einen Antibiotika-Empfindlichkeitstest durchzuführen und anhand dessen das wirksamste Medikament und dessen optimale Dosierung auszuwählen. Die Folgen und Nebenwirkungen einer unsachgemäßen Medikamenteneinnahme können verheerend sein – Verschlechterung der Situation, Entwicklung einer schweren Dysbakteriose, die tiefe Mikrobiozönosen betrifft, Entwicklung einer bakteriellen Infektion. Es ist besser, die Behandlung mit Probiotika zu beginnen, die sanft wirken und den mikroökologischen Zustand des Körpers normalisieren.
Zur Behandlung und Vorbeugung von Darmdysbakteriose und Kokkeninfektionen wird empfohlen, täglich 1 Kapsel Bifilact-Extra einzunehmen. Die Kapsel enthält Bifidobakterien und Laktobazillen sowie Hilfsstoffe.
Bei Darminfektionen, Durchfall, Blähungen sowie als Teil einer komplexen Therapie bei der Behandlung akuter entzündlicher und allergischer Erkrankungen verwenden Sie Bifi-Form, 1 Kapsel.
Zur Behandlung und Vorbeugung von Vaginaldysbakteriose und anderen Erkrankungen des weiblichen Urogenitalsystems wird Bifolak in Form von Zäpfchen verwendet. Es wird nachts intravaginal angewendet, 1 Zäpfchen.
Emulact Salbe wird äußerlich bei verschiedenen Hauterkrankungen angewendet. Enthält eine stabilisierte Laktobazillenkultur. Sie wird bei Dermatitis, anderen Hauterkrankungen und Dysbiose angewendet. Tragen Sie eine dünne Schicht auf die gereinigte Haut auf.
Antibiotika gegen Kokken im Abstrich
Antibiotika werden häufig zur Behandlung von Kokken eingesetzt, insbesondere wenn ihre Konzentration hoch genug ist. Ciprofloxacin hat sich heute als wirksam erwiesen – 500 mg einmal täglich über drei Tage. Es beseitigt schnell alle Symptome einer bakteriellen Infektion und normalisiert den Kokkenspiegel. Andere Antibiotika wirken ähnlich: Amoxiclav, Amoxicillin, Azithromycin, Azitrok, Penicillin.
Ein indisches Unternehmen bietet ein neues Medikament an, das ein Antibiotikum und ein Probiotikum kombiniert. Das Antibiotikum tötet pathogene Mikroflora ab, das Probiotikum stellt die ebenfalls geschädigte normale Flora sofort wieder her. Die Zusammensetzung enthält 250 mg Amoxicillin und Cloxacillin sowie 60 Millionen mikrobielle Laktobazillenkörper. Es wird bei Erkrankungen bakterieller Ätiologie jeglicher Lokalisation angewendet.
Kerzen von Kokken im Abstrich
Wenn die Erkrankung nicht systemisch ist, d. h. nicht den gesamten Körper betrifft, wird die orale Einnahme von Antibiotika nicht empfohlen. Besser ist die Verwendung von Zäpfchen. Sie ermöglichen eine schnelle und effektive lokale Beseitigung der Erkrankung. Gleichzeitig wird das Risiko von Nebenwirkungen und Überdosierungen minimiert. Zäpfchen sollten nur von einem Arzt verschrieben werden. Je nach Erkrankung werden sie rektal oder intravaginal angewendet. Die Behandlungsdauer beträgt in der Regel 3 bis 14 Tage. Am häufigsten werden Antibiotika oder Probiotika eingesetzt.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Hausmittel
Aloe-Saft wird häufig zur Behandlung von Kokkeninfektionen eingesetzt. Nehmen Sie dazu 2-3 saftige, fleischige Blätter, pressen Sie den Saft aus und tragen Sie ihn je nach Lokalisation der Erkrankung innerlich oder lokal auf. Nehmen Sie ihn pur ein, 1 Esslöffel, oder verdünnen Sie ihn in einem Glas warmem Wasser.
Honig wird seit jeher auch gegen Infektionen eingesetzt. Er wirkt antiseptisch. Bei Atemwegserkrankungen wird Honig Tee oder Kräutertees zugesetzt, Kompressen und Lotionen werden aus Honig hergestellt. Er wird für Massagen und Packungen verwendet. Die Einnahme von reinem Honig, einem Esslöffel morgens und abends, hilft, die Infektion zu beseitigen.
Mumiyo ist gut für äußere und innere Infektionen. Es sollte in einem Liter Wasser verdünnt und morgens vor dem Aufstehen in einem Glas getrunken werden. Nach dem Trinken müssen Sie noch 40 Minuten liegen, erst dann können Sie aufstehen.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Kräuterbehandlung
Das bekannteste Kraut mit antiinfektiöser und entzündungshemmender Wirkung ist Kamille. Sie wird als Abkochung oder Aufguss verwendet. Der Unterschied besteht darin, dass der Aufguss mit Alkohol oder Wodka zubereitet wird, konzentrierter und reichhaltiger ist und mehr Wirkstoffe enthält, sodass eine geringere Dosierung als bei einer Abkochung erforderlich ist. Die Ziehzeit des Aufgusses beträgt bis zu 7 Tage, während die Abkochung nach 1-2 Stunden fertig ist. Der Aufguss sollte esslöffelweise getrunken werden, die Abkochung bis zu einem Glas pro Tag. Der Aufguss ist bis zu einem Jahr haltbar, die Abkochung maximal einen Tag.
Ringelblume wirkt antiseptisch. Die Anwendung erfolgt als Abkochung: ein Esslöffel des Krauts pro Glas kochendem Wasser. 30 Minuten ziehen lassen und tagsüber trinken. Das Ergebnis ist in der Regel innerhalb von 1-2 Tagen sichtbar.
Fenchelabkochung hat sich als wirksam gegen Darminfektionen erwiesen. Zur Zubereitung übergießt man einen Drittel Teelöffel Fenchelsamen mit einem Glas Wasser und trinkt dreimal täglich ein Drittelglas.
Homöopathie
Es ist wichtig, Vorsichtsmaßnahmen zu treffen – nehmen Sie keine Medikamente ein, ohne vorher einen Arzt zu konsultieren. Homöopathische Arzneimittel haben nur bei falscher Einnahme oder Überdosierung Nebenwirkungen. Normalerweise verschlimmert sich der Zustand.
Vitaflor ist ein biologisch aktives Nahrungsergänzungsmittel, das durch zwei Laktobazillenstämme repräsentiert wird. Es wird bei Dysbakteriose mit einem Mangel an Laktobazillen und einem Überwiegen von Kokken angewendet, 1 Kapsel pro Tag.
Vitasporin ist ein Sporenprobiotikum, das einen Komplex bakterieller Mikroorganismen enthält. Es wird bei Staphylokokken- und anderen Kokkeninfektionen angewendet, 1 Kapsel pro Tag.
Gastrofarm ist ein Probiotikum, das die wichtigsten Vertreter der normalen Darmflora enthält. Es wird bei Infektionen und Dysbakteriose eingesetzt. Nehmen Sie täglich eine Tablette ein.
Enterol wird bei akutem und chronischem Durchfall sowie Enteritis angewendet. Es ist in Beuteln erhältlich. Nehmen Sie 2-3 mal täglich einen Beutel ein. Enthält lyophilisierte Saccharomyces.
Verhütung
Mikrobiozönose-Störungen haben schwerwiegende Folgen für die Bevölkerung. Es ist zu berücksichtigen, dass die meisten Frauen während der Wehen, selbst bei normaler Schwangerschaft und Geburt, Abweichungen in der Mikrobiozönose aufweisen, die mehr oder weniger ausgeprägt sind. Dies beeinträchtigt zwangsläufig die Gesundheit des Neugeborenen. Daher ist die weit verbreitete Dysbiose in der Bevölkerung in den letzten Jahren weitgehend mit primären mikroökologischen Defekten verbunden, die während der Bildung mikrobieller Ökosysteme bei Neugeborenen entstanden sind. Im Körper bilden sich zunächst defekte Biofilme und mikrobielle Assoziationen, die keine physiologischen Funktionen erfüllen können.
Die Analyse der Muster der primären Bildung und des weiteren Funktionierens mikrobieller Biozönosen im kindlichen Körper führt zu dem Schluss, dass besondere Maßnahmen zur Vorbeugung von Dysbakteriose ergriffen und durchgeführt werden müssen. Die Lösung liegt zunächst in der Beseitigung der Faktoren, die zur Entstehung der Pathologie beitragen. Es wurde festgestellt, dass primäre Erkrankungen hauptsächlich in der geburtshilflichen und gynäkologischen Kette liegen. Es ist notwendig, die Wirksamkeit therapeutischer und präventiver Maßnahmen zu erhöhen, um pathologischen Veränderungen in der Endomikroökologie von Schwangeren, Gebärenden und Gebärenden vorzubeugen.
Es ist auch wichtig, die Kommunikationskultur zwischen Mutter und Kind aufrechtzuerhalten: rechtzeitiges Anlegen an die Brust, Stillen, korrekter und ständiger Kontakt zwischen Mutter und Kind. An dritter Stelle steht die Einhaltung sanitärer und hygienischer Normen und Anforderungen.
Darüber hinaus ist es notwendig, eine angemessene Korrektur bestehender dysbiotischer Störungen sicherzustellen, rationale Behandlungsschemata anzuwenden, eine vorbereitende Vorbereitung schwangerer Frauen zu nutzen, Biotope gefährdeter Kinder gezielt zu besiedeln, den Einsatz von Antibiotika und anderen antibakteriellen Medikamenten zu reduzieren und bei Bedarf Probiotika und Präbiotika einzusetzen.
Vorhersage
Werden Kokken rechtzeitig in einem Abstrich nachgewiesen bzw. in hoher Konzentration, können Maßnahmen ergriffen werden, um die Entstehung einer bakteriellen Infektion zu verhindern. Es ist eine komplexe Behandlung erforderlich, die ein Arzt anhand der Testergebnisse auswählt. Wird die erhöhte Kokkenzahl ignoriert, kann die Prognose ungünstig sein. Es kann sich eine bakterielle Infektion entwickeln, die tendenziell fortschreitet, bis hin zu einer Sepsis mit tödlichem Ausgang.

