
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ischämische Nervenneuropathie: Arten
Facharzt des Artikels
Zuletzt überprüft: 08.07.2025
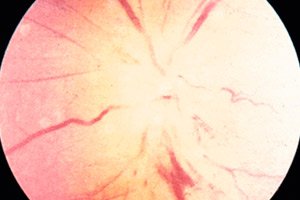
Bei einer ischämischen Neuropathie denkt jeder sofort an die Pathologie des Sehnervs, die durch eine Durchblutungsstörung in einem der Augenabschnitte verursacht wird. Genauer gesagt, sogar die Abschnitte des Nervs selbst, die an den Augapfel angrenzen. Die intra- und retrobulbären Abschnitte sind am anfälligsten für ischämische Läsionen.
Ischämische Optikusneuropathie
Die ischämische Optikusneuropathie umfasst zwei Arten von Pathologien, die sich in der Lokalisation der Sehnervenschädigung unterscheiden. Die anteriore ischämische Optikusneuropathie ist eine Läsion der Nervenfasern im intrabulbären Bereich, der durch die Sklera begrenzt wird und sich innerhalb des Augapfels befindet. Dies ist der kürzeste Abschnitt des Sehnervs (nur 0,5 mm), in dem sich seine Papille befindet.
Ischämische Erkrankungen der Papille (bei der anterioren Form der Erkrankung sind die Netzhaut-, Aderhaut- oder Skleraschicht betroffen) können bereits mit Hilfe der konventionellen Ophthalmoskopie frühzeitig erkannt werden.
Die posteriore ischämische Optikusneuropathie beschreibt Veränderungen im retrobulbären (auch intraorbitalen) Bereich. Dieser Bereich ist 2,5 bis 3,5 cm lang und befindet sich zwischen der Sklera und der orbitalen Öffnung des Sehnervenkanals. Leider ist die Störung der Blutversorgung der Nerven in diesem Bereich zu Beginn der Erkrankung weder bei der Ophthalmoskopie noch bei der Retinographie erkennbar. Nur elektrophysiologische Untersuchungsmethoden und die Dopplerographie der Gefäße (Halsschlagader, Arteria ophthalmica und Arteria supratrochlearis) sind aussagekräftig.
Wie im ersten Fall betrifft die Krankheit hauptsächlich ältere Menschen. Gleichzeitig ist die Häufigkeit der Erkennung dieser Pathologie bei Männern deutlich höher als bei Frauen.
Als Hauptsymptom beider Pathologien gilt eine starke Verschlechterung der Sehqualität aufgrund von Gefäßkrämpfen, Thrombusblockaden oder sklerotischen Veränderungen. Der Einfluss systemischer Erkrankungen und akuter Blutverluste ist nicht ausgeschlossen.
Ischämische Prozesse können jedoch nicht nur im Bereich des Sehnervs, sondern auch in anderen Strukturen des Nervensystems auftreten. Die Ursache für Neuropathien ist in jedem Fall eine Verletzung des Blutflusses in den Gefäßen, die einen bestimmten Nerv versorgen.
Ischämische Neuropathie des Gesichtsnervs
Es handelt sich um eine Läsion eines der jüngsten Nerven im Schädelbereich. Diese leicht verletzbare Struktur hat eine wichtige Funktion bei der Regulierung der Mimik. Mit anderen Worten, sie ist für die Innervation der Gesichtsmuskulatur verantwortlich. Es ist klar, dass eine Funktionsminderung zu einer seltsamen Grimasse im Gesicht führt, die der Betroffene nicht kontrollieren kann. Eine Schädigung der Nervenfasern kann auch durch eine Durchblutungsstörung in einem der Gefäße in der Nähe eines bestimmten Astes des Gesichtsnervs auftreten.
Der Gesichtsnerv ist eine ziemlich komplexe verzweigte Struktur, deren Fasern mit den Fasern anderer Strukturen verflochten sind, die für die Empfindlichkeit der Zunge, den Speichelfluss und den Tränenfluss verantwortlich sind. In unmittelbarer Nähe des Gesichtsnervkerns in den Tiefen des Hirnstamms befinden sich auch die Kerne anderer Nerven (Hörnerv, Abduzensnerv, Trigeminusnerv). Auch eine Schädigung dieser Nervenstrukturen ist möglich. Dann können die Symptome einer Schädigung des Gesichtsnervs (halbgeschlossene Augen und Mund, verzerrte Gesichtszüge, schlaffe Wangen usw.) Symptome wie Veränderungen der Geschmackswahrnehmung, Strabismus, Hörverlust, Speichelfluss, übermäßiger Tränenfluss usw. überlagern.
Laut Statistik beträgt die Inzidenz dieser Krankheit etwa 0,025 %. Die Behandlung der Krankheit ist recht langwierig – 21–30 Tage. Die Erholungsphase kann in leichten Fällen von 3 Wochen bis in fortgeschrittenen Fällen von sechs Monaten dauern. Die Prognose hängt vom Grad der Nervenschädigung ab. Eine vollständige Muskellähmung ergibt eine Halbprognose. Bei der Hälfte der Patienten wird eine vollständige Wiederherstellung der Muskelbeweglichkeit beobachtet. Bei einer partiellen Lähmung steigt diese Zahl auf 85 %. Bei 1 von 10 Patienten kann die Krankheit einen Rückfall erleiden.
Je nach Grad der Schädigung des Gesichtsnervs wird die Mimikstörung durch eine seltsame Maske ersetzt. Bei vollständiger Muskelatonie ist ein seltsames Bild zu beobachten. Normalerweise ist der Prozess einseitig, sodass eine Gesichtshälfte den gleichen üblichen Ausdruck hat und die andere sich in eine Grimasse verwandelt: Alle Falten auf der Stirn, um das Auge herum und im Nasolabialdreieck fehlen, das Augenlid und die Mundwinkel hängen herab, der Augenschlitz wird ungewöhnlich weit, während die Person das Auge nicht vollständig schließen kann. Aufgrund des leicht geöffneten Mundes treten Schwierigkeiten beim Essen auf, insbesondere bei flüssigen Speisen, die herausfließen.
Kommen wir nun vom Kopf zum Körper. Im Schulterbereich sehen wir ein Nervengeflecht, das aus den Brustwirbel- und Halsnerven besteht. Darunter (entlang des Arms) zweigen mehrere kurze und lange Äste ab, von denen jeder ischämisch geschädigt werden kann, wenn der Blutfluss des den Nerv versorgenden Gefäßes unterbrochen ist.
Einer der langen Äste des Plexus brachialis ist der Nervus medianus, der parallel zur Arteria brachialis durch die Achselhöhle verläuft und sich dann entlang der medialen Kante des Oberarmknochens erstreckt. Am unteren Ende der Schulter taucht er unter dem Struther-Band hindurch, dringt dann in die Dicke des runden Muskels, den sogenannten Pronator, ein und tritt am Unterarm aus. Zu diesem Zeitpunkt hat der Nerv praktisch keine Äste. Sie treten im Bereich des Unterarms und der Hand auf.
Im Unterarm verläuft der Nerv unter den Muskeln, die für die Beugebewegungen der Finger verantwortlich sind. Hier unterliegt die gesamte vordere Muskelgruppe seiner Kontrolle.
Der Mittelnerv gelangt durch den Handgelenkkanal, der auch Karpaltunnel genannt wird, in den Handbereich. Hier ist der Nerv für die Innervation der Muskeln verantwortlich, die für die Bewegung des Daumens und die Empfindlichkeit der Haut auf der Handflächenseite der 3,5 Finger verantwortlich sind, einschließlich des Daumens, der Lendenmuskeln und des Handgelenks.
Aufgrund der besonderen anatomischen Struktur des Medianusnervs gelten Tunnel als seine anfälligsten Stellen. Dort verläuft der Nerv zwischen Muskeln, Bändern und Gelenken und kann mit der nahegelegenen Arterie, die ihn mit Nährstoffen versorgt, eingeklemmt werden. Zu den Tunnelsyndromen gehören: Karpaltunnelsyndrom, Rundpronatorsyndrom, Struther-Band-Syndrom usw.
Ischämische Neuropathie des Nervus medianus
Es wird deutlich, dass es sich in diesem Fall nicht um eine ischämische Neuropathie handelt, sondern um eine kompressionsischämische Neuropathie der Mediannerven, bei der die Ischämie durch Kompression von Nerven und Gefäßen entsteht. Ursachen für eine solche Kompression können Verletzungen, Tumore, entzündliche und degenerative Prozesse in Muskeln und Gelenken sein. Manchmal ist das Tunnelsyndrom mit beruflichen Tätigkeiten und der regelmäßigen Ausübung von Aufgaben verbunden, bei denen Nerven und Gefäße komprimiert werden.
Als die auffälligsten Symptome der Pathologie gelten: starke Schmerzen, die Bereiche der medialen Oberfläche des Unterarms, der Hand und der ersten drei Finger betreffen können, Schwellung des betroffenen Bereichs, Auftreten von Hitze in diesem Bereich (bei Ischämie wird häufig eine Rückreaktion mit Zyanose und Hypothermie beobachtet), manchmal Taubheitsgefühl und Kribbeln in Hand und Handfläche. Eine Person kann ihre Finger nicht zur Faust ballen, den Daumen beugen oder beugen, der zweite Finger beugt sich normalerweise auch nicht, und durch das Beugen des dritten werden bestimmte Schwierigkeiten beseitigt.
Ischämische Neuropathie des Nervus ulnaris
Der Nervus ulnaris ist ein weiterer langer Ast des Plexus brachialis, der zusammen mit den ihn versorgenden Gefäßen komprimiert werden kann, was zu einer kompressionischämischen Neuropathie des Nervus ulnaris führt. Dieser Nerv gibt ebenfalls Äste ab, die jedoch nur vom Unterarm ausgehen. Er ist jedoch für die Innervation des Musculus flexor ulnaris, der Hand, eines Teils des tiefen Fingerbeugers, des für die Adduktion des Daumens verantwortlichen Muskels, der interossären und lumbrischen Muskeln, der Muskeln des letzten Fingers sowie der Haut der Handflächen und Finger verantwortlich.
Zusammen mit der Arteria ulnaris verläuft der Nerv durch den Cubitalkanal (auch Ulnarkanal genannt) und den Guyon-Kanal im Handgelenkbereich, wo er am häufigsten komprimiert wird. Dies geht mit einer Schwäche der Hand einher, aufgrund derer eine Person keine gewohnten Bewegungen ausführen kann (etwas in die Hand nehmen, Text eingeben, Tastatur spielen usw.). Taubheitsgefühl ist ebenfalls ein charakteristisches Syndrom der Pathologie und tritt im Bereich des kleinen Fingers und eines Teils des Ringfingers sowie an der Außenseite der Handfläche auf.
Eine Person kann Beschwerden und Schmerzen im Ellenbogen verspüren, die oft ins Handgelenk und in die Hand ausstrahlen. Die Mittel- und Außenphalangen der Finger sind ständig gebeugt, was den Eindruck einer Raubtierpfote mit Krallen erweckt.
Die Ursachen der Pathologie sind identisch mit denen der vorherigen Neuropathie. Dies sind Verletzungen, Entzündungen, rheumatische Veränderungen sowie die Ausübung bestimmter Arbeiten und schlechte Gewohnheiten, die zu einer Kompression des Nervs im Ellenbogen- oder Handgelenksbereich führen.
Ein weiterer langer Ast, der aus dem Plexus brachialis austritt, ist der Radialnerv. Er verläuft entlang der Rückseite der Achselhöhle und liegt am Schnittpunkt des Musculus latissimus dorsi und der Sehne des Musculus triceps brachii. Hier kann der Radialnerv komprimiert werden.
Der Nerv verläuft dann entlang der Oberarmfurche und windet sich spiralförmig um den Knochen selbst, wo er ebenfalls komprimiert werden kann. Eine Kompression dieses Nervs ist auch im Ellenbogenbereich möglich, wo er entlang der Innenseite der Ellenbogenbeuge verläuft und dann in Form von zwei Ästen, einem oberflächlichen und einem tiefen, zur Hand hinabsteigt.
Ischämische radiale Neuropathie
Der Radialnerv ist für die Innervation der Muskeln verantwortlich, die den Unterarm und die Hand strecken, den Daumen abduzieren, die proximalen Fingerphalangen strecken und die Handfläche nach oben drehen. Er sorgt für die Sensibilität des Ellenbogens, der Schulterrückseite, der Rückseite des Unterarms, einiger Teile der Hand und der ersten drei Finger mit Ausnahme der äußersten (distalen) Phalangen.
Eine ischämische Neuropathie des N. radialis kann durch dessen Kompression aufgrund von Traumata, Tumoren, vorzeitigem Entfernen der Aderpresse, häufigem Beugen des Arms am Ellbogen oder Handgelenk und Kompression im Schlaf verursacht werden. Eine Kompression im Achselbereich entsteht durch die Verwendung von Krücken oder durch das Aufstützen auf ein am Knie angewinkeltes Bein im Sitzen. Beim Tragen von Handschellen ist eine Kompression des N. radialis im Handgelenkbereich möglich.
Die Ursache einer ischämischen Neuropathie können entzündliche und degenerative Veränderungen des Gewebes im Bereich des Radialnervs und der ihn versorgenden Gefäße sein. Eine Ischämie kann auch die Folge von systemischen Infektionskrankheiten und schweren Intoxikationen sein.
Bei einer Nervenschädigung in der Achselhöhle treten Schwierigkeiten beim Strecken des Arms im Bereich des Unterarms, der Hand und der Fingerglieder auf, die der Handfläche am nächsten sind. Die Hand ist stark geschwächt. Selbst bei angehobenen Armen bleibt die Hand hängen. Der Daumen kann nicht zur Seite bewegt werden, es treten Taubheitsgefühle und Kribbeln auf der Rückseite der ersten drei Finger auf, die Sensibilität der Fingerglieder bleibt jedoch erhalten.
Bei einer Nervschädigung im Spiralkanal sind der Ellenbogenreflex und die Streckung des Arms im Ellenbogenbereich ebenso wenig beeinträchtigt wie die Sensibilität der Schulterrückseite.
Wenn der Nerv in der Nähe des Ellenbogengelenks betroffen ist, verspürt man bei jeder Beugung des Arms am Ellenbogen Schmerzen und Taubheitsgefühle auf dem Handrücken. Die Sensibilität des Unterarms kann dabei normal oder leicht eingeschränkt sein.
Nervenschäden im Handgelenksbereich sind durch zwei Syndrome gekennzeichnet: das Turner-Syndrom (mit Frakturen) und das Radialistunnelsyndrom (mit Kompression des oberflächlichen Astes). In beiden Fällen kommt es zu Taubheitsgefühlen auf Handrücken und Fingern sowie zu Brennen und Schmerzen auf der Daumenrückseite, die sich bis in den gesamten Arm ausbreiten können.
Im Bereich der oberen Extremitäten gibt es mehrere weitere kurze Nerven (lange Brust-, Schlüsselbein-, Achsel-, Supra- und Subscapularnerven usw.) sowie lange Äste: den Musculokutanus und den medialen Unterarmnerv. Sie alle können ebenfalls einer Ischämie unterliegen, dies kommt jedoch deutlich seltener vor als bei den oben beschriebenen Nerven.
Ischämische Neuropathien der oberen Extremitäten sind keine Alterskrankheiten mehr. Sie treten eher bei jungen Menschen und Menschen mittleren Alters auf, also bei der Bevölkerung im erwerbsfähigen Alter.
Und was sagen uns die Nerven der unteren Extremitäten, für die eine ischämische Neuropathie auch nicht unvorstellbar ist, insbesondere angesichts der häufigen Fälle von Krampfadern und Beinverletzungen?
Die Arbeit der Beinmuskulatur wird durch zwei Arten von Nervengeflechten gesteuert. Eine davon ist die Lendenwirbelsäule, die zweite die Kreuzbeinwirbelsäule. Mehrere Äste treten aus dem Plexus lumbalis aus und verlaufen in der Becken-Sternal- und Leistengegend, im Bereich der Genitalien und des Oberschenkels. Zum Plexus lumbalis gehören auch die Nerven lateralis und obturatorius.
Alle diese Äste sind an der Innervation der Muskeln und der Haut des Beckens und des Oberschenkels beteiligt und können in unterschiedlichem Ausmaß einer Ischämie unterliegen, jedoch nicht so häufig wie die Nerven des Sakralplexus.
Der Plexus sacralis besteht aus drei Abschnitten: Steißbein, Genitalnerv und Ischiasnerv. Von allen Nervenfasern des Plexus sacralis sind der größte Nerv, der Ischiasnerv, der im Gesäß verläuft, und seine Äste – der Nervus peroneus und der Nervus tibialis – am häufigsten geschädigt. Der Ischiasnerv verzweigt sich in der zweiten Hälfte der Oberschenkellänge in der Nähe der Kniekehle in zwei ungleiche Äste.
Der Ischiasnerv verläuft im Becken und tritt durch eine spezielle Öffnung auf der Rückseite aus, taucht unter dem Piriformis-Muskel hindurch, verläuft entlang des Oberschenkels entlang der Rückseite und teilt sich unweit der Kniekehle. Dank dieses Nervs können wir das Bein am Knie beugen.
Eine Schädigung des Ischiasnervs ist auf seinem gesamten Weg durch Traumata, Tumorprozesse, Hämatome, Aneurysmen und anhaltende Kompression möglich. Am häufigsten wird er jedoch durch den Piriformis-Muskel komprimiert, der aufgrund verschiedener Erkrankungen der Wirbelsäule oder einer falsch verabreichten intramuskulären Injektion verändert ist.
Auch bei systemischen Infektions- und Entzündungskrankheiten sowie toxischen Wirkungen auf den Körper sind Schäden am Ischiasnerv sowie an anderen Nervenstrukturen möglich.
Zu den Symptomen einer Schädigung des Ischiasnervs zählen stechende Schmerzen entlang des Nervs, eingeschränkte Beweglichkeit der Gliedmaßen, Taubheitsgefühl und Kribbeln an der Rückseite des Beins und des Fußes sowie Schwierigkeiten beim Beugen des Beins am Knie.
Die Neuropathie des Ischiasnervs ist die zweithäufigste Erkrankung nach der eines seiner Äste – des Nervus peroneus. Dieser Nerv verläuft unter dem Knie und gabelt sich am Anfang des Wadenbeins. So bilden die tiefen und oberflächlichen Äste die Fortsetzung des Nervs. Der erste verläuft entlang der Außenseite des Schienbeins und der Oberseite des Fußes, der zweite entlang des vorderen seitlichen Teils des Schienbeins mit Übergang zum medialen Teil, wo der Nerv unter die Haut dringt und sich in zwei Teile verzweigt. Diese Teile werden als intermediärer und medialer Hautnerv bezeichnet.
Der tiefe Teil des Nervus peroneus ist für die Innervation der Muskeln verantwortlich, die Fuß und Zehen strecken und die Fußaußenkante anheben. Der oberflächliche Ast steuert die Muskeln, die für die Rotation und Plantarflexion des Fußes sorgen. Seine Sensibilität innerviert die Haut zwischen den Zehen und am unteren Teil des Schienbeins.
Am häufigsten ist der Wadenbeinnerv im Bereich des Wadenbeinkopfes und an der Stelle, an der er aus dem Fuß austritt, betroffen. Eine Kompression des Nervs und der umliegenden Gefäße in diesen Bereichen wird als oberes und unteres Tunnelsyndrom bezeichnet. Neben Kompression, einschließlich des Tragens enger Schuhe und längerer Ruhigstellung der Extremität, Verletzungen, systemischen Infektionen und Vergiftungen, können Veränderungen des Muskel- und Gelenkgewebes durch Wirbelsäulenerkrankungen die Ursache der Erkrankung sein. Seltener wird die Krankheit durch Tumoren, Bindegewebserkrankungen und Stoffwechselstörungen verursacht.
Peroneusnerv-Neuropathie
Als häufigste Ursachen für die Entstehung einer ischämischen bzw. kompressionsisch-ischämischen Neuropathie des Nervus peroneus gelten jedoch Gefäßerkrankungen (zum Beispiel Krampfadern oder Gefäßthrombosen) sowie eine Kompression.
Bei ischämischem und kompressivem Charakter der Pathologie treten die Krankheitssymptome allmählich auf und nehmen mit der Zeit an Intensität zu. Eine Schädigung des Nervus peroneus bis zur Verzweigung unter dem Knie führt zu Problemen bei der Streckung von Fuß und Zehen. Der Fuß bleibt nach unten gekrümmt, was beim Gehen gewisse Schwierigkeiten bereitet. Die Betroffenen müssen ihre Beine stark anheben, um den Boden nicht mit den Zehen zu berühren (Pferdegang). Schmerzen können auch an der Außenseite des Schienbeins oder Fußes auftreten.
Ist der tiefe Ast des Nervus peroneus durch eine ischämische Schädigung betroffen, ist der Fallfuß weniger ausgeprägt, es bestehen jedoch weiterhin Schwierigkeiten bei der Streckung und Bewegung der Zehen. Es kommt zu einer verminderten Sensibilität des Fußrückens und des Zwischenraums zwischen den ersten beiden Zehen. Bei länger anhaltender Erkrankung kann es zu einem Absinken der Zwischenknochen am Fußrücken kommen.
Bei einer Neuropathie des oberflächlichen Astes des Nervus peroneus kommt es zu einer Sensibilitätsminderung an den Seitenflächen des Unterschenkels und im medialen Bereich des Fußrückens. Der Patient kann an diesen Stellen Schmerzen verspüren. Die Beugung der Finger ist nicht beeinträchtigt, die Rotation des Fußes jedoch etwas geschwächt.
Ischämische Neuropathie des Nervus tibialis
Der Nervus tibialis verläuft durch die Mitte der Kniekehle, zwischen dem medialen und lateralen Kopf des fleischigen Musculus gastrocnemius, dann zwischen den Beugern der Finger und taucht in das Lumen der Knöchelgabel ein. Von dort gelangt der Nerv in den Tarsalkanal, wo er durch den Beugerhalter sicher mit einer der Tibiaarterien fixiert wird. In diesem Kanal tritt am häufigsten eine Nervenkompression auf.
Der Nervus tibialis steuert die Bewegung und Empfindlichkeit der Haut und Muskeln, die für die Beugung des Fußes und des Unterschenkels, die Einwärtsbeugung des Fußes, verschiedene Bewegungen der Zehen und die Streckung der Endphalangen verantwortlich sind.
Neben einer Kompression im Fußwurzelbereich können Verletzungen (häufig erleiden Sportler solche Verletzungen), Fußdeformitäten, längeres Verweilen in einer unbequemen Position, Erkrankungen des Kniegelenks und des Sprunggelenks, Tumorprozesse, Stoffwechselstörungen, Gefäßerkrankungen (z. B. Vaskulitis, bei der es zu Entzündungen und Zerstörungen der Gefäßwände kommt) eine ischämische Neuropathie des Nervus tibialis verursachen.
Wenn der Nervus tibialis im Bereich unterhalb des Knies betroffen ist, deutet das klinische Bild der Pathologie auf eine Verletzung der Abwärtsbeugung des Fußes hin (bei der Peroneuspathologie ist die Situation umgekehrt, obwohl in beiden Fällen das Stehen auf Zehenspitzen nicht möglich ist). Während der Bewegung legt der Mensch den Schwerpunkt auf die Ferse und versucht, sich nicht auf die Zehen zu stützen. Die hintere Muskelgruppe des Unterschenkels und des Fußes verkümmert allmählich, und der Fuß beginnt, einer Krallenpfote eines Tieres zu ähneln (eine identische Situation wird bei einer Neuropathie des Nervus ulnaris beobachtet).
Sensibilitätsstörungen treten an der Rückseite des Schienbeins und im unteren Drittel seines vorderen Teils im Bereich der Fußsohle auf. Die Sensibilität ist auf der gesamten Oberfläche der ersten drei Finger und auf der Rückseite des fünften Fingers reduziert. Der vierte Finger ist teilweise betroffen, da er von anderen Nerven innerviert wird.
Wenn die Neuropathie hingegen traumatischer Natur ist, kann die Empfindlichkeit übermäßig hoch werden und die Haut anschwellen.
Eine Kompression des Nervs und der ihn versorgenden Gefäße im Tarsalkanal äußert sich in brennenden und stechenden Schmerzen im Fußsohlenbereich, die in den Wadenmuskel ausstrahlen. Die Schmerzen verstärken sich beim Laufen und Gehen sowie bei längerem Stehen. An beiden Fußrändern ist eine krankhaft erhöhte Empfindlichkeit zu beobachten. Mit der Zeit wird der Fuß flacher, und die Zehen biegen sich leicht nach innen. Klopft man mit einem Hammer auf die Achillessehne, klagt der Patient über Schmerzen an dieser Stelle.
Eine Schädigung des Mittelnervs an der Fußsohle äußert sich in Schmerzen an der Fußinnenkante und im dorsalen Bereich der ersten drei Zehen. Klopft man im Bereich des Kahnbeins (Perkussion), treten stechende Schmerzen im großen Zeh auf.
Eine Nervenkompression im Tarsalkanal und eine Schädigung des medialen Astes des Nervus tibialis sind typisch für Menschen mit hoher körperlicher Aktivität, Sportler und Touristen. Meistens werden sie durch längeres Gehen oder Laufen hervorgerufen.
Die Läsion der Äste des Nervus tibialis im Bereich der Finger ist typisch für übergewichtige Menschen, die gerne hohe Absätze tragen. Daher ist diese Pathologie eher für Frauen typisch. Sie ist durch ein Schmerzsyndrom gekennzeichnet, das am Fußgewölbe beginnt. Der Schmerz ist an der Fußsohle spürbar und dringt auch in die ersten zwei bis vier Finger ein und verstärkt sich beim Stehen oder Gehen.
Schäden an den Ästen des Nervus tibialis im Fersenbereich, die durch längeres Gehen ohne Schuhe oder auf dünnen Sohlen sowie durch die Landung auf der Ferse bei einem Sprung aus großer Höhe verursacht werden, äußern sich in Schmerzen und einer starken Abnahme der Empfindlichkeit in diesem Bereich. Manchmal klagen Patienten jedoch über unangenehme Empfindungen in der Ferse (Kribbeln, Kitzeln usw.) oder eine erhöhte Berührungsempfindlichkeit (das Berühren des Gewebes ist schmerzhaft). Aus Angst vor solchen Symptomen versucht eine Person zu gehen, ohne auf die Ferse zu treten.
Es sollte erwähnt werden, dass unser Körper von einem riesigen Netzwerk sich kreuzender Nerven und Gefäße umgeben ist. Eine Unterbrechung des Blutflusses in irgendeinem Körperteil kann leicht zu Nervenschäden, d. h. zur Entwicklung einer ischämischen Neuropathie, führen. Und obwohl die Ursachen solcher Störungen völlig unterschiedlich sein können, beeinträchtigen die Folgen einer Nervenschädigung immer die Lebensqualität des Patienten, schränken die Bewegungsfähigkeit, die Arbeitsfähigkeit und manchmal auch die Kommunikation ein und beeinträchtigen den psycho-emotionalen Zustand einer Person.

