
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Morton-Neurom
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
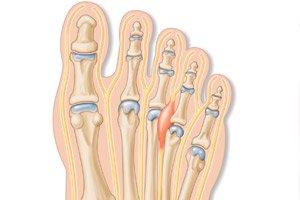
Das häufige Phänomen der Nervenverdickung im Intertarsal- und Metatarsophalangealbereich der unteren Extremität hat viele Namen, darunter das Morton-Neurom des Fußes. Mögliche weitere Begriffe sind Morton-Krankheit oder -Neuralgie, perineurale Plantarfibrose, Intertarsalneurom, Morton-Metatarsalgie-Syndrom usw. Alle Arten der Pathologie gehen mit starken Schmerzen beim Gehen und Bewegungseinschränkungen im Fußbereich einher. Die Behandlung erfolgt je nach Indikation sowohl konservativ als auch operativ. [ 1 ]
Epidemiologie
Beim Morton-Neurom handelt es sich um eine Läsion des Zehensohlennervs im Bereich des Mittelfußköpfchens. Das Nervenbündel kann durch das transversale Fußwurzelband unter Druck stehen.
In den meisten Fällen ist der gemeinsame Zehennerv im dritten Zehenzwischenraum einer Extremität betroffen. Seltener wird der Nerv in den anderen Zehenzwischenräumen des Fußes diagnostiziert.
Das Morton-Neurom ist überwiegend eine weibliche Erkrankung. Experten führen dies auf das regelmäßige Tragen von hochhackigen Schuhen durch Frauen zurück. Die Erkrankung wird von Neurologen und orthopädischen Traumatologen behandelt. Das Durchschnittsalter der Patienten, die wegen eines Morton-Neuroms einen Arzt aufsuchen, liegt bei 45-55 Jahren.
Der Begriff „Morton-Neurom“ entstand dank des Nachnamens des Arztes, der die schmerzhafte Pathologie der Interfingernerven erstmals beschrieb und als Fußneurom bezeichnete. Übrigens ist „Neurom“ in diesem Fall nicht ganz die korrekte Bezeichnung, da das Syndrom nichts mit einem gutartigen Tumor zu tun hat. Fachleute weisen darauf hin, dass es korrekter wäre, dieses Syndrom als Metatarsalgie zu bezeichnen. In der Internationalen Klassifikation der Krankheiten (ICD 10) wird das Morton-Neurom unter G57.6 als Plantarnervenschädigung geführt. [ 2 ]
Ursachen Morton-Neurom.
Die wahrscheinlichste Ursache für ein Morton-Neurom ist eine übermäßige und regelmäßige Belastung des Vorfußes, die wiederum überwiegend durch das tägliche Tragen von hochhackigen Schuhen verursacht wird. Seltenere „Übeltäter“ sind:
- Unbequeme, enge, schlecht sitzende Schuhe;
- Gangstörungen (auch aufgrund anderer pathologischer Ursachen);
- Übergewicht (zusätzliche Belastung des Fußes);
- Berufliche Tätigkeiten, bei denen Sie lange Zeit auf den Beinen sind.
Das Morton-Neurom entwickelt sich häufig bei Patienten mit einer Fußkrümmung, die unter Plattfüßen oder einer Platt-Valgus-Deformität leiden. [ 3 ]
Eine provokative Rolle wird gespielt:
- Alle Arten von traumatischen Verletzungen des distalen Teils der unteren Extremität, einschließlich Prellungen, Luxationen, Frakturen sowie anderen Verletzungen, die mit einer Schädigung oder Kompression des Nervs einhergehen;
- Infektiöse Prozesse wie Tendovaginitis oder Bursitis der Fußgelenke, obliterierende Endarteriitis oder Arteriosklerose, jegliche Tumorprozesse im Fußbereich.
Risikofaktoren
Die Entwicklung des Morton-Neuroms erfolgt unter dem Einfluss bestimmter innerer und äußerer Faktoren. Solche Faktoren können sein:
- Übergewicht, das die unteren Extremitäten übermäßig belastet und zur ständigen Kompression der Nervenfasern im Fußbereich beiträgt.
- Verletzungen der Weichteile und Knochen sowie der Gelenkmechanismen des distalen Beins.
- Infektionen (insbesondere chronischer Natur), die den Bewegungsapparat betreffen.
- Fußkrümmung, Plattfüße.
- Häufiges Tragen unbequemer Schuhe (enge, gebogene, hohe Absätze).
- Tumorprozesse der distalen Anteile der unteren Extremitäten.
- Überbeanspruchung der Beine (Sport, berufliche Überlastung, regelmäßiges langes Stehen oder Gehen).
Pathogenese
Die pathogenetischen Mechanismen der Entwicklung des Morton-Neuroms sind nur teilweise verstanden, aber Experten haben einige der wahrscheinlichsten Annahmen zu diesem Thema aufgestellt. So wurde im Verlauf der morphologischen Untersuchung festgestellt, dass sich an einer bestimmten Stelle eine Verdickung am Intertarsalast des Nervus tibialis bildet, die eigentlich kein Neurom, sondern ein falsches Neurom ist, ähnlich dem, das im Stamm des Nervus medianus oberhalb des Kompressionsbereichs beim Karpaltunnelsyndrom auftritt. Der pathologische Prozess ist höchstwahrscheinlich ischämischen Ursprungs.
Ein weiterer auslösender Faktor können wiederholte oder multiple Mikrotraumata oder eine Kompression des Nervs zwischen dem dritten und vierten Mittelfußknochen sein. Infolge dieser pathologischen Prozesse erfährt das transversale Intertarsalband des Fußes ständigen Druck, delaminiert und es bilden sich Ödeme. Der Nervus plantaris medianus und benachbarte Gefäße werden verlagert, und es kommt zu einer Ischämie.
Studien zufolge beträgt die durchschnittliche Größe des Morton-Neuroms 0,95–1,45 cm in der Länge und 0,15–0,65 cm in der Breite. Die Konfiguration des pathologischen Elements ist länglich, spindelförmig. [ 4 ]
Symptome Morton-Neurom.
Mortons Neurom kann asymptomatisch sein, jedoch nur, wenn seine Größe 5 mm nicht überschreitet. Mit fortschreitender Pathologie treten "schießende", ziehende Schmerzen im Bereich der dritten und vierten Zehe des Fußes auf. Schmerzen sind mit körperlichen Auswirkungen verbunden, meist kombiniert mit Taubheitsgefühl und Allodynie. In der Ruhephase (z. B. Nachtruhe) fehlt die Symptomatologie meist.
Ohne Behandlung verschlechtert sich das Krankheitsbild in diesem Stadium des Morton-Neuroms allmählich. Die Schmerzen werden häufiger, intensiver, von stechend bis brennend, und beginnen nicht nur bei körperlicher Aktivität, sondern auch in Ruhe zu stören. Oft berichten Patienten auch von einem Gefühl wie dem Vorhandensein eines Fremdkörpers im Schuh. Äußerlich ist der Fuß nicht verändert.
Beim Abtasten der wunden Stelle tritt ein stechender Schmerz auf. Mit der Zeit verschlimmern sich die sensorischen Störungen bis hin zum Gefühlsverlust im Bereich des pathologischen Fokus.
Erste schmerzhafte Anzeichen eines Morton-Neuroms treten meist im Hintergrund oder unmittelbar nach körperlicher Aktivität (Gehen, Laufen, längeres Stehen) auf:
- Juckreiz, punktförmiger und nach- und austretender Schmerz im Bereich der dritten und vierten Zehe des Fußes;
- Kribbelndes Unbehagen im Fußbereich, das sich bei Anstrengung verstärkt;
- Teilweiser oder vollständiger Gefühlsverlust in den Zehen des Fußes;
- Taubheitsgefühl, Schwellung der distalen unteren Extremität;
- Scharfer Schmerz im Fuß nach Anstrengung, mit möglicher Ausstrahlung in andere Zehen, Ferse, Knöchel.
Die ersten Symptome klingen oft schnell ab und treten erst nach einigen Monaten wieder auf. Das Problem lässt sich oft durch den Wechsel von hochhackigen Schuhen zu flachen Schuhen beheben.
Komplikationen und Konsequenzen
Wenn Sie die Behandlung des Morton-Neuroms ignorieren, keine Ärzte konsultieren oder orthopädische Vorschriften nicht einhalten, verschlimmert sich der Krankheitsverlauf stetig. Das Risiko ungünstiger Folgen steigt:
- Verschlimmerung des Schmerzsyndroms, nächtliche Schmerzen;
- Hinken, Gangstörungen;
- Die Notwendigkeit, nur spezielle Schuhe (orthopädische Schuhe) zu tragen;
- Krümmung der Wirbelsäule;
- Beteiligung anderer Gelenke am pathologischen Prozess, die auf eine Verletzung der Gelenkbiomechanik zurückzuführen ist;
- Entwicklung von Neurosen, Depressionen, die mit ständigen Schmerzen und der Unfähigkeit verbunden sind, normale Alltagsaktivitäten auszuführen.
Mit der Zeit verstärkt sich das Schmerzsyndrom, die Anfälle werden länger und häufiger. In fortgeschrittenen Fällen verlieren konservative Therapiemethoden ihre Wirksamkeit, und es muss ein chirurgischer Eingriff durchgeführt werden, gefolgt von einer längeren Rehabilitationsphase. [ 5 ]
Diagnose Morton-Neurom.
Die diagnostischen Maßnahmen bei Verdacht auf ein Morton-Neurom sind relativ einfach und orientieren sich vor allem an der typischen Lokalisation des Schmerzherdes (dritter bis vierter Zeh). Beim palpatorischen Drücken des dritten Intertarsalraums verspürt der Patient nach etwa einer halben Minute ein Brennen und Taubheitsgefühl. Die Gelenkfunktion ist normal. Sensibilitätsstörungen deuten auf eine Schädigung des Nervenstamms hin.
Die Tests auf Morton-Neurom sind unspezifisch, können aber im Rahmen allgemeiner klinischer Untersuchungen angeordnet werden.
Die instrumentelle Diagnose erfolgt hauptsächlich durch Röntgenaufnahmen, die in einigen Fällen die Erkennung von Knochenmustern im Bereich der Neuromkompression ermöglichen.
Obwohl Ultraschall – eine Methode der Ultraschalluntersuchung – häufig und häufig zur Beurteilung des Zustands von Weichteilen eingesetzt wird, wird er bei der Diagnose peripherer Nervenerkrankungen nur selten verwendet.
Auch die MRT kann die Diagnose eines Morton-Neuroms nicht immer bestätigen und liefert in manchen Fällen verzerrte Informationen. Auch die Computertomographie ist aufgrund fehlender Mineralablagerungen im Weichteilneurom nicht aussagekräftig.
Die therapeutische und diagnostische Blockade des Morton-Neuroms ist die häufigste Methode zur zuverlässigen Diagnose. Nach der Blockade im Bereich des Tarsalnervs bildet sich das Schmerzsyndrom zurück, was das Vorhandensein eines Neuroms beweist. [ 6 ]
Differenzialdiagnose
Die Differentialdiagnose des Morton-Neuroms wird bei folgenden Pathologien durchgeführt:
- Metatarsophalangeale Synovitis;
- Ermüdungsbruch des Mittelfußknochens;
- Metatarsophalangealarthritis;
- Knochentumoren;
- Pathologien der Lendenwirbelsäule (Schmerzen können im Bereich der Tarsalräume auftreten);
- Osteonekrose des Mittelfußköpfchens.
Neben instrumentellen Diagnosemethoden werden im Rahmen der Differenzierung weitere Fachärzte zur Konsultation hinzugezogen: Neurologe, Orthopäde, Traumatologe, Podologe. Die endgültige Diagnose des Morton-Neuroms wird gestellt, nachdem alle erforderlichen Tests durchgeführt wurden, und erst dann werden die geeigneten therapeutischen Taktiken ausgewählt.
Wen kann ich kontaktieren?
Behandlung Morton-Neurom.
Bei den meisten Patienten mit Morton-Neurom wird eine konservative Behandlung erfolgreich durchgeführt. Dazu gehören in erster Linie:
- Entlastung des Fußes;
- Verwendung von Mittelfußpolstern, Einlagen, Supinatoren, orthopädischen Einlagen;
- Einsatz eines retrokapitalen Stopps (verringert den Druck auf den Nerv beim Gehen).
Verschiedene orthopädische Geräte normalisieren die Belastung des Fußes, gleichen das Quergewölbe aus, reduzieren den Druck des Knochen- und Bänderapparates auf den betroffenen Nervenstamm, was dazu beiträgt, das Fortschreiten des pathologischen Prozesses zu verlangsamen. Gleichzeitig lässt die Entzündungsreaktion nach, die Schmerzen verschwinden, die Fußfunktion wird wiederhergestellt und der Gang verbessert sich.
Darüber hinaus können komplexe Kompressen mit Lokalanästhetika und nichtsteroidalen Antirheumatika, Dimexid und Myorelaxantien angewendet werden. Darüber hinaus gehören manuelle Therapie und Injektionen von Kortikosteroiden in den Tarsalraum von der Fußaußenseite her dazu. Dieser Ansatz hat bereits bei jedem dritten Patienten zur Genesung geführt und bei anderen zu einer dauerhaften Verbesserung des Gesundheitszustands geführt.
Wenn diese Methoden nicht wirksam sind, wird ein Chirurg aufgesucht. [ 7 ]
Medikamente
Zur Behandlung von Fußschmerzen werden Patienten mit Morton-Neurom nichtsteroidale Antirheumatika, Muskelrelaxantien, Analgetika, Kortikosteroid-Injektionen [ 8 ], [ 9 ] und sklerosierende Ethanol-Injektionen verschrieben. [ 10 ] Diese Medikamente lindern erfolgreich Schmerzen, Muskelkrämpfe und verlangsamen den Verlauf der Entzündungsreaktion. Die Medikamente können in Form von Tabletten, Injektionen, äußerlichen Präparaten (Salben, Gele) und Zäpfchen angewendet werden.
Die beliebtesten Tablettenmittel sind:
- Ketorolac (Ketanov, Ketocam, Ketofril) – wird als Einzeldosis von 10 mg eingenommen, bei wiederholter Anwendung bis zu viermal täglich, je nach Schmerzintensität. Die maximale Tagesdosis beträgt 40 mg. Die wahrscheinlichsten Nebenwirkungen: Verdauungsprobleme, hämatologische Komplikationen, Nierenfunktionsstörungen.
- Zaldiar (Tramadol mit Paracetamol) – wird vom Arzt nach Indikation verschrieben. Die maximale Tagesdosis beträgt 8 Tabletten. Der Abstand zwischen den Dosen beträgt mindestens sechs Stunden. Nebenwirkungen: Kopfschmerzen, Schlaflosigkeit, Allergien, Übelkeit, Hypoglykämie.
- Ibuprofen – nehmen Sie je nach Bedarf alle 5 Stunden 200–400 mg ein. Nehmen Sie nicht mehr als sechs Tabletten pro Tag ein. Die Behandlung sollte innerhalb von fünf Tagen abgeschlossen sein. Bei längerer Anwendung können Magen-Darm-Probleme auftreten.
- Diclofenac – verschreiben Sie 75–150 mg pro Tag, aufgeteilt auf 2–3 Dosen. Längerer Gebrauch kann Schwindel, Ohrensausen, Übelkeit und Blähungen verursachen.
Zur intramuskulären Verabreichung wird es überwiegend verabreicht:
- Meloxicam - intramuskulär verabreicht 15 mg einmal täglich, einmal oder für 2-3 Tage. Bei längerer Anwendung kann Dyspepsie, Verschlimmerung von Colitis, Gastritis entwickeln.
- Flexen – intramuskulär verabreicht nach vorläufiger Verdünnung des Lyophilisats mit Lösungsmittel. Die Dosis beträgt 100–200 mg pro Tag. Nach Beseitigung des akuten Schmerzprozesses wird empfohlen, von Injektionen auf Kapseln oder Zäpfchen umzusteigen. Die maximale Tagesdosis beträgt 300 mg.
Spazgan, Baralgin, Trigan eignen sich zur einmaligen Verabreichung zur Schmerzlinderung.
Externe Mittel in Form von Salben, Gelen und Cremes werden nur in Kombination mit anderen systemisch wirkenden Arzneimitteln verschrieben. Die unabhängige Anwendung von Salben ist ungeeignet und unwirksam. Die Liste der externen Präparate lautet ungefähr wie folgt:
- Indomethacin-Salbe wird bis zu viermal täglich topisch auf die betroffene Stelle aufgetragen und leicht eingerieben. Optimal ist es, die Salbe alle sechs Stunden aufzutragen.
- Ketoprofen – 2-3 mal täglich dünn auftragen und anschließend vorsichtig einreiben. Kann zur Phonophorese verwendet werden. Nicht anwenden bei Überempfindlichkeit gegen Ketoprofen oder andere nichtsteroidale Antirheumatika.
- Finalgon – nach Feststellung der Empfindlichkeit und bei fehlender allergischer Reaktion 2-3 mal täglich mit einem speziellen Applikator auf die betroffene Stelle auftragen. Nach der Anwendung sollten die Hände gründlich gewaschen werden.
Wenn der Patient Bettruhe einhält, sind für ihn beispielsweise rektale Zäpfchen mit schmerzstillender und entzündungshemmender Wirkung hervorragend geeignet:
- Voltaren wird vor dem Schlafengehen sowie tagsüber (nach Bedarf) als Zäpfchen angewendet. Die optimale Behandlungsdauer beträgt bis zu 4 Tage.
- Oki (Ketoprofen) wird von einem Arzt verschrieben und als Schmerzmittel verwendet. In der Regel wird täglich vor dem Schlafengehen ein Zäpfchen (160 mg) verabreicht.
Hilft eine Massage?
In vielen Fällen können Massagebehandlungen Schmerzen lindern und verkrampfte Muskeln entspannen – insbesondere, wenn sie von einem professionellen Masseur durchgeführt werden.
Patienten mit Morton-Neurom erhalten zwei Wochen lang täglich eine Fußmassage. Dies ermöglicht:
- Zur Entspannung der verspannten Muskeln;
- Lindern Sie Schmerzen, indem Sie den Druck auf den betroffenen Nerv verringern.
- Um die Entwicklung einer Entzündungsreaktion zu stoppen;
- Verbessert die Gelenkfunktion.
Es ist wichtig, während der Massage nicht zu viel Druck auf die Fußknochen auszuüben. Grober und falscher (ungleichmäßiger) Druck führt oft zu einer Verschlimmerung des Problems und verstärkten Schmerzen.
Eine gute Wirkung wird durch die Anwendung einer „kalten“ Massage erzielt. Nehmen Sie dazu eine kleine Plastikflasche, füllen Sie Eiswürfel hinein und massieren (rollen) Sie den schmerzenden Fuß auf dem Boden.
Chirurgische Behandlung
Es gibt verschiedene Möglichkeiten zur chirurgischen Behandlung des Morton-Neuroms. Der häufigste Eingriff unter Lokalanästhesie ist die tatsächliche Entfernung des pathologischen Fokus. Da das Neurom ein hypertrophierter Teil des Nervenstrangs ist, wird es isoliert und exzidiert. Normalerweise führt diese Operation zur Beseitigung des Schmerzsyndroms, jedoch verbleibt im Fußbereich ein kleiner Bereich mit Gefühlsverlust. Alle Funktionen der unteren Extremität und des Fußes bleiben erhalten, der Genesungsprozess dauert etwa einen Monat.
Viele Spezialisten halten diesen Eingriff in vielen Fällen für zu radikal. Oftmals reicht es aus, das Querband zwischen den Mittelfußknochen zu lösen, um den Nerv freizulegen. Ein weiterer Vorteil dieser Technik ist das Fehlen bleibender Sensibilitätsstörungen im Fuß. Radikalere Methoden sind nur dann sinnvoll, wenn die Lösung wirkungslos ist.
Die Osteotomie des vierten Mittelfußknochens oder die Nervendekompressionsoperation bei Morton-Neurom wird relativ selten angewendet. Die Nervendekompression wird durch die Verschiebung des Kopfes des vierten Mittelfußknochens nach der Osteotomie erreicht. Der Eingriff erfolgt durch einen winzigen Einschnitt oder eine Gewebepunktion unter Aufsicht eines Radiologen. [ 11 ]
Verhütung
Präventive Maßnahmen zur Verhinderung der Entstehung eines Morton-Neuroms sind recht einfach und umfassen folgende Punkte:
- Tragen Sie bequeme Schuhe, nicht zu eng, in der richtigen Größe und ohne hohe Absätze.
- Umfassende und rechtzeitige Behandlung jeglicher Fußpathologie unter Einsatz von medikamentöser Therapie, Physiotherapie, physikalischer Therapie, physikalischer Therapie und orthopädischen Geräten, je nach Indikation;
- Vermeidung einer Überlastung und Unterkühlung der unteren Extremitäten;
- Gewichtskontrolle;
- Vorbeugung der Krümmung der Füße und Zehen;
- Verletzungsprävention.
Wenn eine erhöhte Belastung der Füße nicht vermieden werden konnte, empfiehlt es sich, sofort eine entspannende Massage der Zehen und des gesamten Fußes durchzuführen und ein Kontrastfußbad zu nehmen. Menschen mit Plattfüßen oder anderen Fußkrümmungen sollten bei der Auswahl orthopädischer Schuhe oder spezieller Hilfsmittel (Einlegesohlen, Korrektureinlagen, Supinatoren) einen Spezialisten konsultieren.
Prognose
Die Prognose kann günstig sein, wenn sich der Patient rechtzeitig an einen Arzt wendet – bei den ersten schmerzhaften Anzeichen, wenn noch die Möglichkeit besteht, den pathologischen Prozess zu stoppen und die Entwicklung irreversibler Gewebeveränderungen zu verhindern.
Die spätere Behandlung ist in der Regel komplizierter. Oft ist die Hilfe eines Chirurgen erforderlich, um eine umfassende Verschlechterung der neurologischen Funktion und das Auftreten deutlicher Einschränkungen der motorischen Fähigkeiten zu verhindern.
In fortgeschrittenen Fällen kann es aufgrund starker Schmerzen zu einer dauerhaften motorischen Beeinträchtigung kommen. Der Patient wird tatsächlich behindert und benötigt einen dringenden chirurgischen Eingriff.
Es gibt nur eine Schlussfolgerung: Das Morton-Neurom des Fußes wird im Anfangsstadium erfolgreich konservativ behandelt. Wenn daher die ersten Anzeichen auftreten, sollten Sie unverzüglich einen Arzt aufsuchen. Eine vernachlässigte Krankheit ist ebenfalls behandelbar, jedoch komplizierter und komplexer: Eine Operation kann erforderlich sein.

