
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Neurinom des Gehirns und des Rückenmarks
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
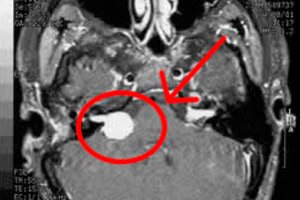
Ein gutartiger Tumorprozess, das Neurinom des Gehirns und des Rückenmarks, entsteht aus Lemmozyten. Dabei handelt es sich um sogenannte Schwann-Strukturen, Hilfsnervenzellen, die entlang der Axone peripherer Nerven gebildet werden. Ein anderer Name für den Tumor ist Schwannom. Er zeichnet sich durch langsames, aber stetiges Wachstum aus und erreicht manchmal recht große Ausmaße (mehr als 1–2 kg). Er kann bei Patienten jeden Alters auftreten und die Lebensqualität erheblich beeinträchtigen. [ 1 ]
Epidemiologie
Neurinome des Gehirns und des Rückenmarks treten bei etwa 1,5 % aller Tumorprozesse auf. Die Inzidenz steigt mit dem Alter. Die meisten Patienten mit diagnostizierten Neurinomen sind zwischen 45 und 65 Jahre alt.
Männer erkranken etwa gleich häufig wie Frauen. Auf zehn Neurinome des Gehirns kommt eines mit Beteiligung des Rückenmarks.
Die meisten primären Neurinome treten ohne klare und eindeutige Ursache auf.
Der Anteil der Verknöcherung solcher Tumorprozesse ist gering, aber nicht vollständig ausgeschlossen. Die bevorzugte Behandlungsmethode ist die chirurgische. [ 2 ]
Ursachen Neurinome des Gehirns und des Rückenmarks
Wissenschaftler haben noch keine eindeutigen Ursachen für die Entstehung von Neurinomen im Gehirn und Rückenmark identifiziert. Verschiedene Theorien deuten auf Immunstörungen und eine erbliche Veranlagung hin.
Ein großer Prozentsatz der Wahrscheinlichkeit liegt in der genetischen Veranlagung: Es gibt bereits viele Fälle, in denen Neurinome des Gehirns und des Rückenmarks buchstäblich „vererbt“ wurden. Wenn ein Elternteil eine erschwerende Veranlagung hat oder ein Neurinom hat, erkranken in 50 % der Fälle auch die Kinder an dieser Krankheit.
Als zweite mögliche Ursache gilt ein schwaches Immunsystem, das durch nahezu alle Faktoren hervorgerufen werden kann, wie zum Beispiel:
- Ungünstige Ökologie, Blähungen, Rauschzustände;
- Betont;
- Hypodynamie;
- Trauma und Überlastung.
Letztendlich kann jede der genannten Ursachen zur Bildung eines Neurinoms führen. [ 3 ]
Risikofaktoren
Zu den wichtigsten Risikofaktoren zählen:
- Alter über 35–45 Jahre und bis 65 Jahre.
- Vorgeschichte einer Neurofibromatose Typ 2 (bei bilateralen Neurinomen).
- Eine ungünstige Erbgeschichte.
Die Zugehörigkeit zu einer der Risikogruppen ist ein Zeichen dafür, dass eine Person besonders auf ihre eigene Gesundheit achten sollte. Es ist wichtig, regelmäßig zum Arzt zu gehen und die notwendigen diagnostischen Maßnahmen durchzuführen, um Neurinome des Gehirns und des Rückenmarks frühzeitig zu erkennen.
Pathogenese
Jeder Neurinomtyp weist seine eigenen Merkmale auf, darunter pathogenetische, ätiologische und klinische Merkmale. Betrachten wir die häufigsten Arten solcher Neoplasien:
- Das Neurinom der Wirbelsäule (zervikal, thorakal oder lumbal) gehört nach der allgemein anerkannten Klassifikation zur extrazerebralen Reihe, entwickelt sich von den Wirbelsäulenwurzeln und übt von außen Druck auf das Rückenmark aus. Mit zunehmendem Tumorherd erweitert und verschlechtert sich das Krankheitsbild, die Schmerzen nehmen zu.
- Ein zerebrales Neurinom ist eine Neubildung der Hirnnerven im Schädel. Betroffen sind vor allem der Trigeminusnerv und der Hörnerv. In den meisten Fällen ist die Läsion einseitig. Ein Neurinom des Hörnervs ist durch eine rasch zunehmende Kompression der umgebenden Hirnstrukturen gekennzeichnet: Der Cochlea-Teil des Nervs, der zurückziehende Nerv und der Gesichtsnerv können betroffen sein.
Der pathogenetische Mechanismus der Entstehung von Neurinomen des Gehirns und des Rückenmarks ist bis heute nicht vollständig verstanden. Der Prozess ist mit einem pathologischen Überwuchern von Schwann-Zellen verbunden, was der Krankheit ihren zweiten Namen – Schwannom – einbrachte. Berichten zufolge ist die Pathologie auf eine Mutation von Genen auf Chromosom 22 zurückzuführen. Diese Gene kodieren die Synthese eines Proteins, das das Zellwachstum in der Myelinscheide hemmt. Ein Ausfall der Proteinsynthese führt zu übermäßigem Wachstum von Schwann-Zellen.
Mit Neurinomen des Gehirns und des Rückenmarks ist eine Pathologie wie Neurofibromatose verbunden, bei der eine erhöhte Neigung zur Entwicklung gutartiger Neubildungen in verschiedenen Organen und Strukturen besteht. Die Krankheit wird autosomal-dominant vererbt. [ 4 ]
Symptome Neurinome des Gehirns und des Rückenmarks
Neurome des Gehirns und des Rückenmarks können sich lange Zeit nicht bemerkbar machen, sondern äußern sich erst nach einiger Zeit in einzelnen Symptomen, auf die es wichtig ist, rechtzeitig zu achten:
- Schmerzen vom Typ des radikulären Syndroms mit teilweiser Lähmung, Sensibilitätsstörung;
- Störungen des Verdauungssystems, der Beckenorgane (je nach Lage des Neurinoms), erektile Dysfunktion;
- Herzfunktionsstörungen;
- Verminderte Lebensqualität aufgrund einer Verschlechterung der motorischen Funktionen, Schwierigkeiten beim Gehen und bei der Ausführung normaler Alltagsaufgaben.
Die ersten Anzeichen hängen auch von der Lokalisation des Krankheitsprozesses ab und können wie folgt sein:
- Schwindel, Kopfschmerzen;
- Schmerzen im Rücken (Nacken, Brust, Lendenwirbelsäule oder Kreuzbein, mit Ausstrahlung in die Extremitäten, Schultern, Schulterblätter);
- Taubheitsgefühl in den Extremitäten, Paresen und Lähmungen;
- Motorische Beeinträchtigung;
- Tinnitus, Sehbehinderung.
Das erste klinische Bild tritt erst einige Zeit – oft mehrere Jahre – nach der Entwicklung eines Neurinoms des Gehirns und des Rückenmarks auf. [ 5 ]
Das Spinale Neurinom ist gekennzeichnet durch:
- Kniesyndrom (Schmerzen entlang der Wirbelsäule, manchmal schlaffe Lähmungen und Gefühlsstörungen im Bereich der Innervation).
- Autonome Störungen (Beckenfunktionsstörungen, Verdauungsstörungen, Herzerkrankungen).
- Rückenmarkkompressionssyndrom (Broun-Sekar-Syndrom, manifestiert durch spastische Paresen, schlaffe Lähmungen auf Höhe des Neurinoms, Gefühlsverlust auf der betroffenen Seite, Verlust der Temperatur- und Schmerzempfindlichkeit auf der Gegenseite).
- Unangenehmes Gefühl im Interskapularbereich, Schmerzen, Gefühlsverlust.
Bei zerebralen Neurinomen stehen Symptome wie diese im Vordergrund:
- Erhöhter Hirndruck;
- Geistige, intellektuelle Behinderungen;
- Ataxia;
- Muskelzuckungen;
- Muskeltonusstörungen in den Extremitäten;
- Herz- und Atemversagen;
- Sehstörungen.
Ein Hörnervneurinom wird festgestellt:
- Ohrgeräusche, Klingeln auf der betroffenen Seite;
- Allmähliche Verschlechterung der Hörfunktion;
- Atrophie der Kaumuskulatur, zahnähnliche Schmerzen;
- Funktionsstörung der Speicheldrüsen, Verlust der Geschmackswahrnehmung, Gefühlsverlust einer Gesichtshälfte, Strabismus, Doppeltsehen;
- Schwindel, Gleichgewichtsstörungen.
Radikuläres Neurinom des Rückenmarks.
Nervenwurzeltumorprozesse sind meist gutartig und entwickeln sich aus Nervengewebe oder Nervenscheidenzellen. Solche Neurinome betreffen häufiger die Brustwirbelsäule, können aber auch in anderen Teilen der Wirbelsäule vorkommen. Solche Herde vergrößern sich langsam, sind oft klein, füllen allmählich den Knochenkanal der Rückenmarkswurzel und beginnen, auf benachbarte Strukturen zu drücken. Dies führt zu starken Rückenschmerzen, ähnlich einem Ischiasanfall. Dringt der pathologische Prozess in den Wirbelkanal ein, entwickelt sich eine Parese, die Funktion der Verdauungs- und Beckenorgane wird gestört.
Die Komplexität des Problems beweist einmal mehr, dass Rückenschmerzen ein wichtiges Signal sind, das nicht ignoriert werden sollte. Es ist notwendig, rechtzeitig einen Spezialisten zu kontaktieren, um die Ursache des Schmerzsyndroms herauszufinden.
Komplikationen und Konsequenzen
Das Neurinom des Gehirns und des Rückenmarks ist eine gutartige Neubildung, die häufig einseitige Paresen und Lähmungen, einseitige Hörstörungen, Störungen der Temperatur- und Schmerzempfindlichkeit sowie Störungen der geistigen Leistungsfähigkeit und des Gleichgewichts verursacht.
Ohne rechtzeitige chirurgische Intervention komprimiert das Neurinom benachbarte Strukturen des Gehirns und des Rückenmarks, was lebensbedrohliche Zustände hervorrufen kann. Selbst bei langsamem Tumorwachstum sind Behinderung und sogar Tod möglich. Eine Malignität einer zuvor gutartigen Masse ist nicht ausgeschlossen.
Die häufigsten Komplikationen eines Neurinoms des Gehirns und des Rückenmarks sind:
- Verlust der Gliedmaßenfunktion (ähnlich den Auswirkungen nach einem Schlaganfall);
- Verlust des Sehvermögens oder des Gehörs (einseitig und beidseitig);
- Kopf- und Rückenschmerzen bis hin zur Unfähigkeit, alltägliche Aktivitäten auszuführen;
- Persönlichkeits- und Verhaltensänderungen;
- Krampfanfälle durch Reizung der Gehirnstrukturen;
- Zerebrales Koma (letzte Komplikation tumoröser intrazerebraler Prozesse).
Behandlungs- und Rehabilitationsmaßnahmen sind in jedem Fall notwendig, da Neurome die Nerven beeinträchtigen können, die lebenswichtige Körperfunktionen steuern. Eine rechtzeitige Behandlung und eine gute Genesung ermöglichen dem Patienten die Rückkehr zu seinem gewohnten Leben. [ 6 ]
Diagnose Neurinome des Gehirns und des Rückenmarks
Welche diagnostischen Tests zum Nachweis von Neurinomen des Gehirns und des Rückenmarks geeignet sind, entscheidet ein Neurochirurg oder Neurologe individuell für jeden Einzelfall. Im Allgemeinen beginnt die Diagnose mit dem Ausschluss ähnlicher Pathologien. Es ist obligatorisch, eine körperliche Untersuchung durchzuführen und die Beschwerden des Patienten anzuhören.
Die instrumentelle Diagnostik wird üblicherweise durch folgende Maßnahmen dargestellt:
- Bei einem intrakraniellen Neurinom wird der Patient zur MRT oder CT des Gehirns überwiesen. Die Computertomographie ist in dieser Situation deutlich weniger aussagekräftig – vor allem, weil sie kleine Neoplasien unter 20 mm nicht sichtbar macht. Ist eine MRT nicht möglich, kann alternativ eine kontrastmittelverstärkte CT durchgeführt werden.
- Mithilfe einer MRT- oder CT-Untersuchung der Wirbelsäule können Neurinome oder andere Neoplasien erkannt werden, die auf Wirbelsäulenstrukturen und Nervenenden drücken.
- Die Audiometrie eignet sich als Teil einer komplexen Diagnostik zur Erkennung eines Hörneurinoms. Sie gibt Aufschluss über den Grad des Hörverlusts und die Ursachen der Erkrankung.
- Ultraschall oder MRT gelten als aufschlussreich, wenn der Tumorprozess im Bereich peripherer Nerven lokalisiert ist. Ultraschall visualisiert die Verdickung des schützenden Neurilemmas, während die MRT hilft, die genaue Lage des Nidus, seine Struktur und das Ausmaß der Nervenschädigung zu bestimmen.
- Bei der Elektroneuromyographie wird der Transport elektrischer Impulse entlang der Nervenfaser ausgewertet, wodurch sich der Grad der Störung der Nervenstruktur beurteilen lässt.
- Eine Biopsie mit anschließender zytologischer Analyse ist mit einem chirurgischen Eingriff verbunden und ermöglicht die Feststellung der Bösartigkeit oder Gutartigkeit eines Neurinoms.
Die Untersuchungen werden im Rahmen der Vorbereitung des Patienten auf den Krankenhausaufenthalt und die Operation verordnet. Dem Patienten wird Blut für allgemeine und biochemische Analysen sowie eine allgemeine Urinanalyse entnommen. Bei Bedarf können nach Ermessen des Arztes weitere Laboruntersuchungen verordnet werden. [ 7 ]
Differenzialdiagnose
Die Differentialdiagnose von Neurinomen des Gehirns und des Rückenmarks sollte bei anderen Tumorprozessen (einschließlich metastasierender) sowie bei Abszessen, Lymphomen des Zentralnervensystems, entzündlichen und demyelinisierenden Erkrankungen durchgeführt werden.
Eine Magnetresonanztomographie mit Kontrastmittelanreicherung ist obligatorisch. Bei entsprechender Indikation kommen auch andere diagnostische Methoden zum Einsatz:
- Elektroenzephalographie;
- Röntgenaufnahmen;
- Ultraschalluntersuchung der Becken- und Bauchorgane sowie der peripheren Lymphknoten;
- Skelettknochenszintigraphie.
Wird ein primärer Krankheitsherd erkannt, erfolgt eine umfassende Diagnostik.
Behandlung Neurinome des Gehirns und des Rückenmarks
Bei Neurinomen des Gehirns und des Rückenmarks werden üblicherweise drei Behandlungsmethoden angewendet: Beobachtung des Tumors, Operation und Strahlentherapie. Die Wahl der Behandlungsrichtung obliegt dem behandelnden Arzt.
Abwartende Beobachtungstaktiken werden angewendet, wenn ein Neurinom zufällig entdeckt wird, ohne dass klinische Manifestationen oder Anzeichen einer Tumorprogression vorliegen. Ein solcher „ruhiger“ Zustand kann mehrere Jahre andauern. Während dieser Zeit ist es jedoch wichtig, die Dynamik des Neoplasmawachstums regelmäßig zu beobachten und im Falle einer Verschlechterung der Situation dringend mit einer Operation zu reagieren.
Bei der Strahlentherapie wird der pathologische Fokus lokal bestrahlt, falls ein vollständiger chirurgischer Eingriff nicht möglich ist. Diese Methode hilft, das Neoplasma zu „betäuben“, geht aber mit vielen Nebenwirkungen einher – Verdauungsstörungen, Hautreaktionen usw.
Die chirurgische Entfernung von Neurinomen des Gehirns und des Rückenmarks ist eine komplexe, aber radikale Methode, die eine weitere vollständige Beseitigung der Krankheit bei minimalem Rückfallrisiko ermöglicht. Eine Operation ist anderen Behandlungsmethoden von Neurinomen immer vorzuziehen. [ 8 ]
Medikamente
Die medikamentöse Therapie kann die Verwendung der folgenden Medikamente umfassen:
- Mannitol (Mannitol) ist ein osmotisches Diuretikum, das Hirnödeme beseitigt und den Hirndruck normalisiert. Es wird intravenös mit einer 20%igen Lösung über 10-15 Minuten verabreicht. Es kann mit Glukokortikosteroiden kombiniert werden. Während der Behandlung ist die Kontrolle der Diurese und des Wasser-Elektrolyt-Gleichgewichts obligatorisch. Das Medikament wird für einen kurzen Kurs verschrieben, da es bei längerer Anwendung selbst zu sekundärer Hypertonie führen kann.
- Glukokortikosteroide oral oder parenteral (Dexamethason, Prednisolon) in individuell verordneter Dosierung. Nach der Operation wird die Dosis überprüft und schrittweise reduziert.
- Medikamente, die die zerebrale Durchblutung verbessern (Kavinton – oral eingenommen, nach den Mahlzeiten, 5–10 mg dreimal täglich, oder Nicergoline – 5–10 mg dreimal täglich zwischen den Mahlzeiten).
Starke Beruhigungsmittel und Neuroleptika werden in der Regel nicht verschrieben, da sie in vielen Fällen die Verschlechterung des Zustands des Patienten „verbergen“.
Chirurgische Behandlung
Der chirurgische Eingriff – die Entfernung des Neoplasmas – ist die häufigste Behandlungsform bei Patienten mit Neurinomen des Gehirns und des Rückenmarks. Die Wahl des chirurgischen Zugangs und der Umfang der Operation richten sich nach der Größe des pathologischen Fokus sowie der Möglichkeit, die Gehirnfunktionen zu erhalten und wiederherzustellen.
Der Eingriff wird von einem Neurochirurgen unter Vollnarkose durchgeführt. Die Hauptschwierigkeiten der Operation im Gehirnbereich liegen in der Trennung des Neoplasmas von den Nerven und dem Hirnstamm. Große Neurinome „verdicken“ oft andere Nervenfasern, daher erfordert die Entfernung dieser Fasern ein hochqualifiziertes Vorgehen und eine gleichzeitige neurophysiologische Überwachung, um den einen oder anderen Nerv rechtzeitig zu erkennen.
Eine vollständige Entfernung des Neurinoms ist in 95 % der Fälle möglich. Bei den restlichen 5 % der Patienten können Schwierigkeiten auftreten, beispielsweise wenn ein Teil des Tumors mit anderen Nervenstrukturen oder dem Hirnstamm „verwachsen“ ist.
Eine Chemotherapie wird nach der Operation in der Regel nicht durchgeführt. Nach der vollständigen Entfernung des Neurinoms sind auch Strahlentherapie und Radiochirurgie nicht sinnvoll. Die Wahrscheinlichkeit eines Rückfalls wird auf etwa 5 % geschätzt.
Die radiochirurgische Methode des Gamma Knife beinhaltet eine fokale Strahlenexposition des pathologischen Fokus. Das Verfahren wird bei kleinen Neurinomen (bis zu 3 cm) und ohne Druck auf den Hirnstamm angewendet. Das Hauptziel der Radiochirurgie ist nicht die Entfernung, sondern die Verhinderung eines späteren Tumorwachstums. Manchmal ist es möglich, die Größe der Masse auf diese Weise leicht zu reduzieren.
Bei den Methoden Gamma Knife, Cyberknife und lineares Gaspedal wird eine bestimmte Menge ionisierender Strahlung in das Neoplasma eingebracht, wodurch der Fokus zerstört wird, ohne biologisches Gewebe zu schädigen. Nicht alle dieser Methoden sind nicht-invasiv. Daher erfordert die Verwendung von Gamma Knife eine starre Fixierung des Metallrahmens mit Schraubenvorrichtungen an den Schädelknochen. Darüber hinaus ist die Verwendung von Gamma Knife nicht immer effektiv, da es manchmal nicht möglich ist, eine gleichmäßige Strahlendosis zu erzeugen, was entweder zu einer unvollständigen Entfernung des Fokus oder zur Abgabe hoher Dosen an normale Bereiche des Gehirns führt. Aus diesen Gründen werden Strahlentherapie und Cyberknife-Radiochirurgie in der Behandlungspraxis häufiger eingesetzt. [ 9 ]
Verhütung
Präventive Maßnahmen sind unspezifisch, da die genauen Ursachen für Neurinome des Gehirns und des Rückenmarks bisher nicht geklärt sind. Ärzte empfehlen, allgemeine Empfehlungen zu beachten:
- Bereitstellung des normalen, gesunden Schlafs und der Ruhe, die zur regelmäßigen Wiederherstellung des Funktionszustands des Gehirns erforderlich sind;
- Vermeiden Sie Alkohol, Drogen, Rauchen und Junkfood.
- Entwicklung von Stressresistenz, Vermeidung von Konflikten, Stress und Sorgen;
- Verzehr einer ausreichenden Menge an Pflanzennahrung, Einhaltung eines angemessenen Wasserregimes;
- Vermeidung von Rücken- und Kopfverletzungen;
- Ein aktiver Lebensstil, regelmäßige Spaziergänge an der frischen Luft;
- Fehlen körperlicher und geistiger Überlastung;
- Regelmäßige Arztbesuche bei Vorliegen von Risikofaktoren, bei verdächtigen Symptomen sowie zur routinemäßigen Vorsorgediagnostik.
Prognose
Die Gesamtprognose für Neurinome des Gehirns und des Rückenmarks wird unter der Voraussetzung einer rechtzeitigen Überweisung an einen Arzt und der Einhaltung aller medizinischen Empfehlungen als positiv angesehen. Da sich das Neoplasma langsam über einen bestimmten Zeitraum entwickelt, kann eine längere abwartende Haltung angewendet werden. Befindet sich der pathologische Fokus jedoch an einer für eine Operation geeigneten Stelle, empfehlen Experten, ihn nach Möglichkeit zu entfernen, was in der Regel nicht mit dem Auftreten von Nebenwirkungen auf den Körper einhergeht. [ 10 ]
Wird die Behandlung ignoriert oder der Tumorprozess spät diagnostiziert, können Sensibilitätsstörungen, Paresen und Lähmungen sowie andere gefährliche Zustände auftreten. Daher ist es wichtig zu verstehen, dass das Neurinom des Gehirns und des Rückenmarks ein ziemlich komplexer Tumor ist, obwohl er gutartig ist und radikal und rechtzeitig behandelt werden muss. Andernfalls ist das Auftreten schwerwiegender Probleme mit Gesundheit und Lebensqualität nicht ausgeschlossen. Es besteht auch die Möglichkeit einer Malignität des Neurinoms.

