
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Neuropathie der oberen Gliedmaßen
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025

Die Innervation der Hand erfolgt durch ein ganzes System peripherer Nerven, d. h. außerhalb von Gehirn und Rückenmark. Ihre Erkrankungen nicht-entzündlicher Genese (verursacht durch verschiedene degenerative und dystrophische Prozesse) werden als Neuropathie bezeichnet. Es handelt sich dabei nicht um eine eigenständige Erkrankung, sondern um Teil eines Symptomkomplexes verschiedener pathologischer Zustände. Daher reicht es zur Festlegung der Behandlungstaktik nicht aus, das Vorhandensein einer Pathologie festzustellen, sondern man muss auch die Ursache ihrer Entstehung identifizieren. Eine Neuropathie der oberen Extremitäten kommt nicht so häufig vor wie die der unteren, da die Beine von den längsten und daher verletzlichsten Nervenfasern innerviert werden. Degenerativ-dystrophische Veränderungen der peripheren Nerven beginnen oft in den unteren Extremitäten, später sind die Nerven der Arme, des Rumpfes und des Gesichts betroffen, obwohl manchmal auch die Nerven eines bestimmten Körperteils, in unserem Fall der Arme, sofort betroffen sind.
Epidemiologie
Statistiken zeigen, dass Neuropathien der oberen Extremitäten nicht so selten sind. Die häufigste Form ist das Karpaltunnelsyndrom, das Menschen betrifft, die berufsbedingt häufig Beugebewegungen mit der Hand ausführen müssen. Zwei Drittel aller Tunnelsyndrome betreffen diese Lokalisation. Viele Berufe führten früher zur Entwicklung dieser Pathologie, heute wird sie durch die weit verbreitete Nutzung von Computern – sowohl im Beruf als auch zu Hause – ergänzt. Infolgedessen klagen jährlich 1 bis 3,8 % der Erwachsenen weltweit über diese Symptome. Auf einen Mann kommen drei bis zehn Frauen. Der Höhepunkt der Manifestation liegt im Alter von 40-60 Jahren.

Ein weiterer gefährdeter Bereich des N. medianus befindet sich im oberen Drittel des Unterarms. Degenerativ-dystrophische Veränderungen in diesem Bereich werden als Rundpronatorsyndrom bezeichnet. Zusätzlich zu den oben genannten Gründen kann die Entwicklung dieses Syndroms durch das Vorhandensein einer seltenen Anomalie verursacht werden – des Oberarmfortsatzes (Struther-Band).
Nicht selten kommt es zu Funktionseinschränkungen des Nervus ulnaris. Begünstigt wird dies auch durch Kompressionsverletzungen im Alltag, beim Sport und im Beruf.
Tunnelsyndrome treten bei mehr als 45 % der Menschen auf, die körperliche Arbeit verrichten. Dabei liegt die überwiegende Mehrheit der Läsionen rechtsseitig (ca. 83 %).
Ursachen Neuropathien der oberen Gliedmaßen
Die überwiegende Mehrheit der isolierten degenerativen und dystrophischen Veränderungen der Nervenfasern der Hand entsteht durch eine banale Kompression eines (Mononeuropathie) oder mehrerer Nerven (Polyneuropathie), die die obere Extremität innervieren. Es gibt fünf solcher Nerven: den Muskel-Haut- und den Achselnerv, die die Arbeit der Schulter und eines Teils des Unterarms bzw. seines oberen und unteren Teils regulieren; den Median-, Ulnar- und Radialnerv, die die Arbeit der Hand von der Schulter bis zu den Fingern steuern.
Verschiedene Nervenbereiche, sowohl flach unter der Haut als auch in der Mitte der Hand, können eingeklemmt werden. Die Gründe dafür können vielfältig sein – etwa zweihundert.
Am häufigsten entstehen Neuropathien eines oder mehrerer der oben genannten Nerven möglicherweise aufgrund einer unbequemen Position, in der sich die Arbeitshand über einen längeren Zeitraum befindet und monotone Bewegungen einer oder beider Hände ausgeführt werden. Und wenn früher die Arbeitshand einer Person litt, die monotone und schwere körperliche Arbeit verrichtete, dann sind mit dem Aufkommen des Computerzeitalters Büroangestellte zur Risikogruppe gestoßen. Der Kompressionscharakter von Neuropathien ist in der Hälfte der Fälle mit der beruflichen Tätigkeit verbunden. Eine der am weitesten verbreiteten Erkrankungen ist das Karpaltunnelsyndrom (verbunden mit einer Kompression des Mittelnervs an der Stelle seines Übergangs zur Hand), das Menschen betrifft, die täglich viel Zeit am Computer verbringen, Schneider, Musiker, Zahnärzte und andere Spezialisten oder Sportler, die mehrere monotone Beugebewegungen der Hand ausführen.
Außerdem entstehen bei einer Medianusneuropathie häufig ungewöhnlich hohe Belastungen des Handgelenks, Verrenkungen des Handgelenks und Verletzungen des Unterarms.
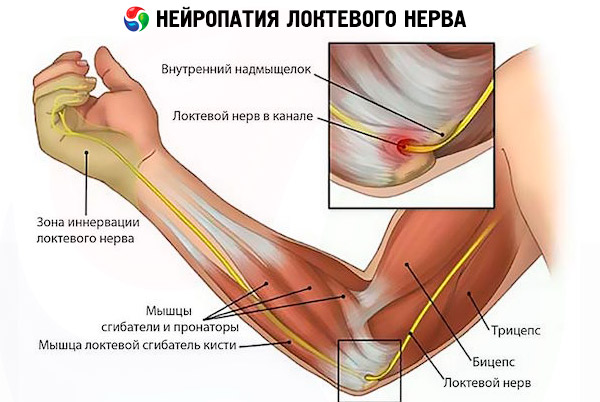
Das Kubitaltunnelsyndrom, das mit monotonen Beugebewegungen im Ellenbogen und einer Kompression des Nervus ulnaris einhergeht, tritt häufig auf. Ursache hierfür ist die Angewohnheit, den Ellenbogen ständig auf einer harten Oberfläche abzustützen, auch im Alltag, beispielsweise beim Telefonieren, oder ihn beim Hängen zu beugen, beispielsweise beim Autofahren, wenn man den Ellenbogen aus dem Fenster streckt oder ihn über die Tischkante hängen lässt, was wiederum für Büroangestellte gilt.
Eine Neuropathie des Nervus ulnaris äußert sich als Guyon-Kanal-Syndrom – in dieser Hinsicht sind Berufe, die mit Vibrationen verbunden sind, gefährlich; Radfahren, Motorradrennen; ständige Abhängigkeit von einem Gehstock (die Innervation der Palmarmuskulatur ist beeinträchtigt).
Eine Radialnervenneuropathie kann durch eine falsche Armhaltung bei längerem Schlaf („Schlaflähmung“), bei Dirigenten, Läufern und Personen auftreten, die Tätigkeiten ausüben, die häufige monotone Bewegungen in der Ellenbogenbeuge erfordern, bei Frakturen des Schlüsselbeins und des Schultergelenks sowie bei der Angewohnheit, eine schwere Tasche in der Ellenbogenbeuge zu tragen.
Der Achsel- oder Radialnerv wird durch längere Bewegungen mit Krücken usw. geschädigt.
Darüber hinaus können Neuropathien der oberen Gliedmaßen durch Handverletzungen verursacht werden – Frakturen, Luxationen, die zu direkten Schäden an Nervenfasern, angrenzendem Muskel- oder Knochengewebe und Blutgefäßen führen (Mangelernährung aufgrund von Durchblutungsstörungen, Kompression zwischen geschwollenem Gewebe, Verletzungen durch scharfe Kanten gebrochener Knochen).
Operationen am Nerv führen zur Bildung von Narbengewebe, zur Entwicklung von Ischämien und Ödemen; verlängerte intravenöse Infusionen; entzündliche Erkrankungen – Arthritis, Schleimbeutelentzündung, Lymphadenitis usw.; zervikale Osteochondrose; Tumoren sowohl des Nervengewebes selbst (z. B. Interdigitalneurom) als auch in der Nähe des Nervs lokalisierte Tumoren verursachen häufig eine Kompression oder ischämische Neuropathie.
 [ 8 ]
[ 8 ]
Risikofaktoren
Zu den Risikofaktoren für die Entwicklung zählen: häufige Unterkühlung, körperliche Überanstrengung, Kontakt mit toxischen Substanzen, entzündliche Komplikationen von Infektionskrankheiten, systemische Pathologien – endokrine, Autoimmun-, Leber-, Nierenversagen, Mangel an B-Vitaminen aufgrund von Ernährungsursachen oder Magen-Darm-Erkrankungen, Impfungen, Vererbung, Alkoholismus, Schwankungen des Hormonspiegels.
 [ 9 ]
[ 9 ]
Pathogenese
Die Pathogenese peripherer Nervenschäden ist vielfältig, sie basiert immer auf einem degenerativ-dystrophischen Prozess, der durch Kompression, Stoffwechsel- oder ischämische Störungen verursacht wird oder als Folge eines direkten Traumas (Prellung, Ruptur, Schnitt, Punktion) von Nervenfasern beginnt. Die Struktur peripherer Nerven ähnelt einem elektrischen Kabel – Nervenzellen (Axone, Neuriten) sind von einer Myelinscheide umgeben, die einem Isolator ähnelt. Entsprechend der Pathogenese wird die Neuropathie in axonale Neuropathie unterteilt, wenn die Axone (Nervenzellen) selbst zerstört sind, und demyelinisierende Neuropathie, wenn die Hülle zerstört wird.
Bei Einklemmen, Dehnung, Quetschung und Rupturen wird das Axon meist beschädigt. Bei geringer Kompression bleibt die anatomische Struktur des Nervs erhalten und erholt sich relativ schnell und vollständig. Bei schweren Verletzungen kann eine vollständige Regeneration des Nervs selbst bei intakter Myelinscheide unmöglich sein.
Im zweiten Fall ist die Myelinscheide, die als Isolator und Leiter fungiert, beschädigt. Bei der Pathogenese der demyelinisierenden Neuropathie werden genetische Prädisposition, rheumatoide Arthritis, verschiedene Formen von Diabetes, Leber- und Nierenfunktionsstörungen sowie Hypothyreose berücksichtigt. Isolierte Nervenschädigungen der oberen Extremitäten sind bei solchen Erkrankungen selten, können jedoch nicht vollständig ausgeschlossen werden. Schädigungen eines einzelnen Nervs können durch Tuberkulose, Polyarthritis, Vergiftungen mit toxischen Substanzen, einschließlich Alkohol und Medikamenten, verursacht werden.
Symptome Neuropathien der oberen Gliedmaßen
Periphere Nervenfasern werden in motorische, sensorische und vegetative Fasern unterteilt. Je nachdem, welche Fasern überwiegend von pathologischen Veränderungen betroffen sind, überwiegen diese Symptome im Krankheitsbild. Obwohl isolierte Schäden an einem Fasertyp fast nie auftreten, sind verschiedene Varianten des Symptomkomplexes möglich.
Motorische Neuropathie äußert sich in Muskelschwäche, Lethargie, Zittern selbst bei geringer körperlicher Anstrengung, Krämpfen, mit der Zeit nimmt die Muskelmasse ab, optisch wird das Glied dünner. Dem Patienten fällt es oft schwer, die Arme hochzuheben, insbesondere seitlich, seine Bewegungskoordination ist beeinträchtigt, es ist unmöglich, Gegenstände mit den Fingern zu halten.
Die ersten Anzeichen sensorischer Symptome sind ein Kribbeln in den Fingerspitzen, ein Taubheitsgefühl, das sich nach oben ausbreitet; das Gefühl, als würde man einen dicken Handschuh an der Hand tragen; ein Schmerzsyndrom von leichtem Unbehagen bis hin zu akutem und brennendem Schmerz (Kausalgie); Sensibilitätsverlust in Richtung von der Peripherie zum Zentrum (zuerst die Finger, dann die Hand und höher).
Vegetative Symptome – blasse Haut, Pigmentierung, marmorierte Haut; kalte Fingerspitzen auch bei heißem Wetter; Hyper- oder Hypohidrose; Haarausfall auf der Haut, Ausdünnung der Haut in Bereichen mit beeinträchtigter Innervation; Verdickung und Delamination der Nägel; Ulzeration der Haut.
Die Symptome nehmen mit dem Stadium der Erkrankung zu. Daher sollten Sie einen Arzt aufsuchen, wenn Schmerzen, Taubheitsgefühl, Sensibilitätsverlust und Einschränkungen der Motorik auftreten, auch wenn keine Verletzungen vorliegen.
Eine Schädigung eines einzelnen Nervs wird als Mononeuropathie bezeichnet. Nervenschäden der oberen Extremität äußern sich in folgenden Symptomen:
- der Nervus musculocutaneus steuert die Arbeit des vorderen Teils des Arms oberhalb des Ellenbogens; bei einer Schädigung sind die Funktionen des Schulter- und Ellenbogengelenks beeinträchtigt;
- eine Schädigung des Nervus axillaris beeinträchtigt die Innervation der dorsalen Oberfläche der Extremität, die Schulterabduktion und -streckung des Schultergelenks sind beeinträchtigt;
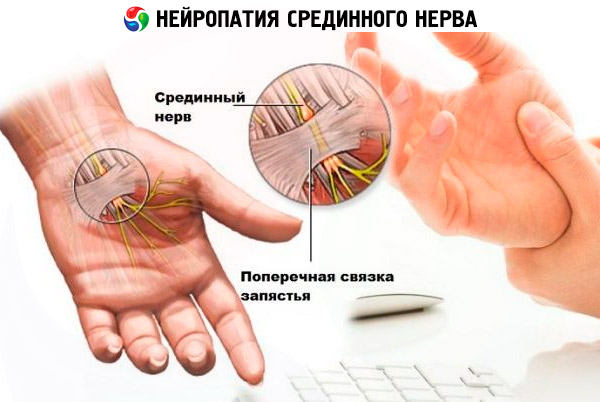
- bei einer Schädigung des Medianusnervs sind die Motorik und die Sensibilität über die gesamte Armlänge beeinträchtigt, am häufigsten jedoch an Hand, Daumen, Zeige- und Mittelfinger;
- Eine Neuropathie des Nervus ulnaris äußert sich in einer Bewegungseinschränkung der Hand, des Ring- und Mittelfingers.
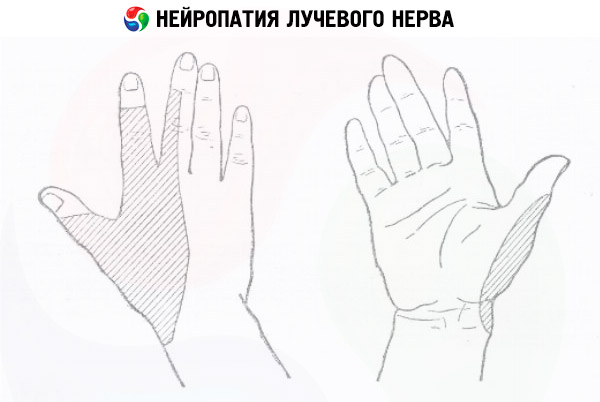
- Eine Radialisneuropathie äußert sich in einem Gefühlsverlust am Handrücken, einer Beeinträchtigung der Fingermotorik sowie einer Beugung im Ellenbogen- und Handgelenk.
Die ersten Anzeichen der häufigsten Mononeuropathie des Medianusnervs - Karpaltunnelsyndrom - sind Taubheitsgefühl und Kribbeln in den Spitzen von Daumen, Zeige- und Mittelfinger der Arbeitshand am Morgen, das nach einigen Stunden vergeht und tagsüber nicht auftritt. Auch bei solchen Symptomen müssen Sie einen Arzt aufsuchen, da die Hände später nachts taub werden und es tagsüber problematisch wird, Gegenstände mit der schmerzenden Hand zu halten. Sie verliert zunehmend ihre Funktion.
Die Schmerzen sind zunächst kribbelnd oder brennend und treten nachts oder morgens auf. Der Patient muss aufwachen und den schmerzenden Arm senken (dadurch verschwinden die Schmerzen). Zuerst schmerzen ein oder zwei Finger, dann allmählich die gesamte Handfläche und sogar der Arm bis zum Ellenbogen.
Die Motorik der Hand ist beeinträchtigt, die Finger und mit der Zeit auch die Hand selbst werden schwächer und das Halten von Gegenständen, insbesondere von kleinen und dünnen, fällt schwer.
In fortgeschrittenen Stadien der Erkrankung nimmt die Sensibilität ab, das betroffene Glied ist ständig taub, später spürt es keine Berührungen und sogar Stiche mit einem scharfen Gegenstand mehr. Atrophische Prozesse treten in Muskeln und Haut auf.
Symptome einer Ulnarisneuropathie beginnen ebenfalls mit Taubheitsgefühl und Kribbeln, lokalisiert in der Ellenbeuge, entlang der Rückseite des Unterarms und der Hand, und erfassen den Ringfinger und den kleinen Finger. Schmerzhafte Empfindungen in derselben Lokalisation und motorische Störungen nehmen zu, dann kommt es zu Sensibilitätsverlust und Muskelhypotrophie – in dieser Reihenfolge entwickelt sich das Kubitaltunnelsyndrom.
Beim Guyon-Kanal-Syndrom sind die Empfindungen lokalisiert und nehmen von der Handflächenoberfläche aus zu.
Bei leichten Formen der Neuropathie liegen noch keine schwerwiegenden motorischen oder sensorischen Beeinträchtigungen vor, sodass die Wahrscheinlichkeit einer Genesung davon abhängt, dass rechtzeitig Hilfe gesucht wird.
Komplikationen und Konsequenzen
Wie bereits erwähnt, sind die neuropathischen Empfindungen im Anfangsstadium recht erträglich. Wenn Sie jedoch nicht darauf achten, verschlechtert sich der Zustand. Die Muskeln hypertrophieren, die Hand arbeitet immer schlechter.
Ohne Behandlung kann der Prozess zu einer irreversiblen Muskelatrophie führen. Optisch nimmt das Volumen des Gliedes ab, die Hand verformt sich und ähnelt der Handfläche eines Primaten – flach, mit dem Daumen dagegen gedrückt.
Manchmal entwickelt sich bei einer teilweisen Schädigung des N. medianus und noch seltener des N. ulnaris ein Kausalgiesyndrom. So werden Verletzungen kompliziert, wenn im Moment der Wundvernarbung die afferenten Rezeptoren der Nervenzellen gereizt werden, was zu starken, einfach unerträglichen Schmerzen führt. Natürlich ist es in einem solchen Zustand unmöglich, keine Hilfe zu suchen. Kausalgie tritt etwa am fünften Tag nach der Verletzung auf, manchmal auch etwas später, zum Beispiel nach zwei Wochen.
Die axonale Neuropathie ist durch eine langsame Entwicklung und einen langen Verlauf gekennzeichnet. Unbehandelt führt der Prozess zur vollständigen Atrophie der Muskeln, deren Innervation verloren geht, und zum Verlust der Beweglichkeit der Gliedmaßen (die Hand „verkümmert“).
Die demyelinisierende Neuropathie ist durch einen relativ schnellen Krankheitsverlauf gekennzeichnet, bei dem es zu Sensibilitätsstörungen und Verlust motorischer Funktionen kommt.
Je früher mit der Behandlung begonnen wird, desto größer sind die Chancen auf eine vollständige Wiederherstellung der Funktionen. In fortgeschrittenen Fällen ist oft nur noch eine Operation möglich, und eine vollständige Heilung ist nicht immer möglich.
Diagnose Neuropathien der oberen Gliedmaßen
Bei den ersten Beschwerden – Kribbeln, Taubheitsgefühl, Brennen, Schmerzen, eingeschränkter Motorik, Muskelschwäche – sollten Sie sich an eine medizinische Einrichtung wenden.
Bei der Befragung eines Patienten werden nicht nur die Symptome berücksichtigt, die ihn stören, sondern auch berufliche Risiken, das Vorhandensein von schlechten Gewohnheiten, frühere Verletzungen und die Möglichkeit einer Vergiftung. Das Vorhandensein chronischer Krankheiten, früherer Infektionen und genetischer Veranlagungen werden berücksichtigt.
Es werden klinische Blut- und Urinuntersuchungen sowie Blutuntersuchungen zur Bestimmung des Blutzuckerspiegels, der Schilddrüsenhormone, des Proteinspiegels und der B-Vitamine verordnet. Blut- und Urintests auf toxische Substanzen können verordnet werden.
Die Nervenstämme werden direkt abgetastet, eine Biopsie der Nervenfasern durchgeführt und das Ausmaß ihrer Schädigung bestimmt. Eine Untersuchung der Zerebrospinalflüssigkeit sowie die Prüfung von Nervenreflexen und -reaktionen können verordnet werden.
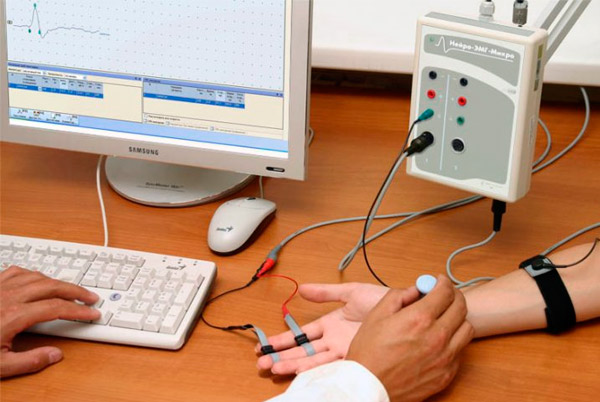
Es wird eine instrumentelle Diagnostik durchgeführt: Elektroneuromyographie, Röntgen, Ultraschalluntersuchung des Zustands der inneren Organe.
Konsultationen mit Ärzten anderer Fachrichtungen sowie zusätzliche Tests und Untersuchungen können verordnet werden.
Differenzialdiagnose
Die Differentialdiagnose erfolgt anhand der Ergebnisse von Untersuchungs-, Labor- und Instrumentenuntersuchungen.
Bei längerem Krankheitsverlauf kann eine Neuropathie oft auch visuell durch die Verletzung der Symmetrie und der Motorik der oberen Extremitäten festgestellt werden. Die Labordiagnostik hilft, die Ursache von Nervenschäden zu verstehen und das Vorhandensein von Stoffwechselstörungen, Autoimmunprozessen, Entzündungen und Infektionen festzustellen. Spezifische Tests ermöglichen die Identifizierung charakteristischer Antikörper und Antigene sowie des Gehalts an Vitaminen und Proteinen im Blutplasma.
Instrumentelle Studien zeigen eine Abnahme der Geschwindigkeit von Nervenimpulsen oder deren Fehlen (Atrophie), eine Abnahme der Aktivität der Muskelfasern.
Spezielle diagnostische Untersuchungen können Aufschluss darüber geben, welcher Nerv geschädigt ist. Bei einer motorischen Neuropathie des Nervus ulnaris beispielsweise kann der Patient die betroffene Hand nicht zur Faust ballen, da Ring- und kleiner Finger nicht beugbar sind. Er kann die Finger auch nicht spreizen und anschließend zusammenführen, die Hand auf die Tischoberfläche drücken und mit dem kleinen Finger kratzen. Sensorische Reflexe an Ring- und kleinem Finger, am Unterarm und an der ellenbogenseitigen Hand verschwinden teilweise oder vollständig.
Äußere Anzeichen einer Radialisneuropathie sind ein hängendes Handgelenk, Probleme mit der Streckung im Hand- und Ellenbogengelenk, der Daumen bewegt sich nicht vom Handgelenk weg und die Beweglichkeit von Zeige- und Mittelfinger ist beeinträchtigt. Durch Ausführen dieser und anderer Aufgaben können Sie den Ort der Störung bestimmen.
Taubheitsgefühle in den Fingern der Hand bei Kompressionsneuropathie unterscheiden sich von ähnlichen Symptomen bei Kompression der Rückenmarkswurzeln auf der entsprechenden Höhe, bei der die Pulsfüllung an der Arteria radialis abnimmt.
Die Radialnervenneuropathie wird von der de-Creven-Krankheit, der Plexitis und anderen Erkrankungen mit ähnlichen Symptomen unterschieden. In der Regel helfen Röntgenaufnahmen, Computertomografien und Kernspintomografien bei der Diagnosestellung.
Wen kann ich kontaktieren?
Behandlung Neuropathien der oberen Gliedmaßen
Abhängig vom Ursprung pathologischer Veränderungen der Nervenfasern zielt die Behandlung in erster Linie auf die Beseitigung des ätiologischen Faktors ab – Verringerung der Nervenkompression, Korrektur des Glukose- oder Schilddrüsenhormonspiegels, Unterstützung der Stoffwechseltherapie sowie Wiederherstellung des Trophik und der Funktionen der betroffenen Muskeln. Bei Kompressionsneuropathie werden spezielle Orthesen, Bandagen und Schienen eingesetzt, um den Druck auf den betroffenen Nerv bei Bewegung und in Ruhe zu begrenzen. Liegen berufliche Tätigkeiten, Gewohnheiten oder das Tragen eines Gehstocks oder von Krücken als Ursache vor, müssen traumatische Faktoren für die Dauer der Behandlung ausgeschlossen werden.
Weitere Informationen zu Behandlungsmethoden bei Neuropathie der oberen Extremitäten finden Sie in diesem Artikel.
Verhütung
Neuropathien der oberen Extremität haben in den meisten Fällen einen Kompressionscharakter und werden durch lange monotone Handhaltungen oder Wiederholungen derselben Bewegung verursacht. Es ist möglich, die Entwicklung eines pathologischen Prozesses im Zusammenhang mit einer Nerveneinklemmung zu verhindern, indem man eine gewisse Vorsicht walten lässt, die Position der Hände regelmäßig ändert und Aufwärmübungen für sie durchführt.
Es ist wichtig, schlechte Angewohnheiten abzulegen, Sport zu treiben, auf eine gesunde Ernährung zu achten und auch den Gesundheitszustand zu überwachen und bei alarmierenden Symptomen umgehend einen Arzt aufzusuchen, um eine sich entwickelnde Krankheit rechtzeitig zu erkennen und einer Chronifizierung vorzubeugen.
Prognose
Eine leichte bis mittelschwere Neuropathie der oberen Extremitäten ist mit konservativen Methoden behandelbar.
Der Verlauf einer fortgeschrittenen Erkrankung ist deutlich schwieriger vorherzusagen; die chronische Form macht sich durch periodische Schübe bemerkbar. Selbst eine chirurgische Behandlung führt nicht immer zu einer vollständigen Wiederherstellung der sensorischen und motorischen Funktionen der Hand.

