
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Parkinsonismus
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
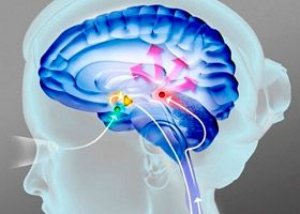
Parkinsonismus ist eine pathologische Erkrankung, die durch einen langsamen, aber fortschreitenden Verlauf gekennzeichnet ist und sich durch eine Verringerung der Bewegungsgeschwindigkeit, Muskelsteifheit und Zittern der Gliedmaßen äußert.
Bereits in den 80er Jahren des 19. Jahrhunderts, nach der Entdeckung von James Parkinson, wurde die Krankheit Schüttellähmung genannt. Es ist erwiesen, dass das Parkinson-Syndrom das wichtigste klinische Symptom einer Vielzahl neurologischer Erkrankungen ist.
Epidemiologie
Parkinsonismus tritt in etwa 0,6–1,4 % der Fälle auf, wobei die Mehrzahl der Fälle bei älteren Menschen auftritt und die Wahrscheinlichkeit der Erkrankung umso höher ist, je älter die Person ist.
Bis zum Alter von 60 Jahren liegt der Prozentsatz der Fälle dieser Erkrankung bei höchstens 1, und nach dem 60. Lebensjahr erreicht die Inzidenz der Erkrankung 5 %. Darüber hinaus ist zu beachten, dass die männliche Hälfte der Bevölkerung häufiger von dieser Erkrankung betroffen ist als die weibliche.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Ursachen Parkinsonismus
Bislang ist es nicht gelungen, die wahre Ursache für Muskelsteifheit, Zittern der Gliedmaßen und langsame Bewegungen zu entdecken. Es müssen jedoch einige Faktoren identifiziert werden, die zur Entwicklung von Parkinson beitragen.
Die Ursachen der Parkinson-Krankheit können endo- und exogen sein. Am häufigsten manifestiert sich die Pathologie bei Verwandten, da es sich um einen genetischen Übertragungsweg handelt, bei dem das mutierte Gen autosomal-dominant vererbt wird.
Parkinsonismus entsteht als Folge einer Störung der Stoffwechselprozesse der Katecholaminen, die durch traumatische Verletzungen, verschiedene Intoxikationen, Infektionskrankheiten oder atherosklerotische Gefäßläsionen hervorgerufen wird.
Die Gründe können eine frühere infektiöse Pathologie des Nervensystems sein, wie zum Beispiel eine durch Zecken übertragene Enzephalitis. Hervorzuheben sind auch zerebrale Durchblutungsstörungen, Arteriosklerose der Hirngefäße, Erkrankungen der Gefäßentstehung, Neoplasien des Nervengewebes und des Gehirns sowie eine traumatische Hirnverletzung.
Parkinsonismus kann als Folge toxischer Schäden vor dem Hintergrund der längeren Einnahme von Phenothiazin-Medikamenten wie Triftazin und Aminazin auftreten. Eine längere Einnahme von Methyldopa und einigen Medikamenten der Narkotika-Gruppe wirkt sich negativ auf das Nervensystem aus.
Intoxikationen unterschiedlicher Genese provozieren die Entwicklung dieser Störung aufgrund von Schäden am Nervengewebe und Störungen des Impulstransports. Auch eine langfristige Exposition gegenüber Kohlenmonoxid oder Mangan zerstört allmählich die Strukturen des Nervengewebes.
Pathogenese
Grundlage für die Entwicklung des Parkinsonismus ist eine Abnahme der Anzahl der Nervenzellen der Substantia nigra sowie das Auftreten sogenannter Lewy-Körper in ihnen. Die Pathogenese des Parkinsonismus beruht auf altersbedingten Veränderungen der Neuronen, erblichen Faktoren und dem Einfluss exogener Ursachen.
Eine Beeinträchtigung der motorischen Aktivität, Zittern und Muskelsteifheit können als Folge einer Störung der Stoffwechselprozesse der Katecholaminen im Gehirngewebe oder einer Funktionsstörung der Enzymsysteme auftreten, die diese Prozesse beeinflussen.
Tremor entsteht durch ein Ungleichgewicht von Dopamin und Noradrenalin. Normalerweise liegt der Dopaminspiegel auf einem bestimmten Niveau, wodurch die Aktivität von Acetylcholin, dem Aktivator des Erregungsprozesses, unterdrückt wird.
Wenn Strukturen wie die Substantia nigra und der Globus pallidus beschädigt sind, kommt es zu einer Abnahme der Dopaminkonzentration, was zu einer Störung der Übertragung von Nervensignalen an die Vorderhörner führt.
Die Pathogenese gewährleistet eine aktive Zirkulation von Impulsen in Motoneuronen – Gamma und Alpha, wobei letztere überwiegen, was wiederum zum Auftreten von Muskelsteifheit und Zittern beiträgt.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Formen
Bei der Parkinson-Krankheit unterscheidet man üblicherweise zwischen der idiopathischen Form und dem Parkinson-Syndrom mit unterschiedlichen Entstehungsursachen und zahlreichen degenerativen Prozessen in Nervenzellen und -fasern.
Parkinson-Syndrom
Bei vielen Erkrankungen des Nervensystems tritt das Parkinson-Syndrom auf. Es ist eine von mehreren klinischen Manifestationen dieser Krankheit.
Schüttellähmung ist durch Hypo- und Akinese gekennzeichnet. Infolgedessen zeigt sich eine typische Haltung: Der Kopf ist gesenkt, der Rücken gebeugt, die Arme sind an den Ellbogen und distaleren Gelenken halb gebeugt. Bemerkenswert ist außerdem die geringe Mimik.
Beim Parkinson-Syndrom kommt es zu einer allmählichen Verlangsamung der willkürlichen Bewegungen, der Gang wird „schlurfend“ und es kommt beim Gehen nicht mehr zu einer koordinierten Zusammenarbeit der Arme und Beine.
Die Sprache wird sehr leise, ohne Betonung oder Ausdruck von Emotionen, mit der Tendenz, am Ende eines Satzes auszuklingen. Tremor ist ein häufiger, aber nicht obligatorischer Bestandteil des Syndroms. Er kann sich als Zittern der Gliedmaßen, der Gesichtsmuskulatur, der Zunge und des Unterkiefers äußern, dessen Intensität in Ruhe zunimmt.
Fingerbewegungen werden als „Münzenzählen“ bezeichnet. Zittern tritt im Schlaf praktisch nicht auf, verstärkt sich aber bei Erregung deutlich. Das Parkinson-Syndrom ist auch durch psychische Störungen in Form von Verlust der Initiative, des Interesses, einer Verengung des Horizonts, langsamem Denken und einer gewissen Oberflächlichkeit gekennzeichnet. Momente übermäßiger Erregbarkeit treten häufig auf.
Vegetative Störungen äußern sich in Form von Seborrhoe, fettiger Haut und Haaren, vermehrtem Speichelfluss, Hyperhidrose und trophischen Veränderungen der unteren Extremitäten.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ]
Parkinson-Krankheit und Parkinsonismus
Jede Bewegung wird durch Signale des zentralen Nervensystems, insbesondere des Gehirns und des Rückenmarks, ausgelöst. Eine Krankheit wie die Parkinson-Krankheit äußert sich in einem allmählichen Verlust der Kontrolle über die motorische Aktivität.
Der Parkinson-Krankheit und dem Parkinsonismus liegt eine Schädigung der Strukturen des Nervensystems zugrunde, die sich durch bestimmte klinische Erscheinungen äußert.
Parkinsonismus ist eine fortschreitende Erkrankung, die sich durch das Auftreten schneller Ermüdung, Bewegungshemmung, Zittern und erhöhten Muskeltonus äußert.
Abhängig von der Ursache des Auftretens kann diese Störung primär sein, wenn Neuronen aufgrund altersbedingter Veränderungen betroffen sind, sekundär - aufgrund der Einwirkung eines schädlichen Faktors oder als Komplikation einer begleitenden Pathologie sowie aufgrund genetischer Mutationen des Gens.
Der Begriff „Parkinsonismus“ umfasst klinische Symptome, die für die Parkinson-Krankheit charakteristisch sind, jedoch zu den Syndromen einer anderen Pathologie gehören.
Meistens treten die ersten Manifestationen nach 60 Jahren auf, bei der juvenilen Form können die klinischen Manifestationen jedoch vor dem 40. Lebensjahr auftreten. In diesem Fall sollte an Hunts Parkinsonismus mit langsamem Verlauf gedacht werden.
Schäden am Nervensystem können unterschiedlich schwere Symptome aufweisen, mit fortschreitender Krankheit und ohne pathogenetische Therapie nimmt die Intensität jedoch so stark zu, dass die Lebensqualität erheblich beeinträchtigt wird.
Schwere neurologische Störungen tragen zur Entwicklung von Schluckstörungen bei, wodurch eine Person schnell Gewicht verliert. Darüber hinaus steigt aufgrund minimaler motorischer Aktivität und längerer Immobilisierung das Risiko von Atemwegserkrankungen und Dekubitus. Dies erklärt sich durch ein reduziertes Atemvolumen und Durchblutungsstörungen.
Es gibt eine gewisse Unterteilung der Pathologie in klinische Formen des Parkinsonismus. So werden starr-bradykinetische, zitternd-starre und zitternde Typen unterschieden.
Bei der starr-bradykinetischen Form kommt es zu einer Erhöhung des Muskeltonus in plastischer Form, die mit einer Hemmung aktiver Bewegungen fortschreitet und mit einer vollständigen Immobilisierung endet. Darüber hinaus ist auf das Auftreten von Muskelkontrakturen und die typische Haltung des Patienten mit halbgebeugten Armen, Beinen, gesenktem Kopf und gebeugtem Rücken zu achten.
Diese Form gilt als ungünstig und tritt als Folge arteriosklerotischer Veränderungen und nach einer Enzephalitis auf.
Eine weitere Form ist der tremorrigide Tremor, der durch das Auftreten von Zittern in den distalen Extremitäten gekennzeichnet ist. Darüber hinaus kommt es zu einer Steifheit bei der Ausführung willkürlicher motorischer Handlungen.
Die nächste Form (Tremor) ist durch ständiges oder periodisches Zittern mittlerer und großer Amplitude gekennzeichnet, das die Zunge, den Unterkiefer und die Mimik betrifft.
Willkürliche Bewegungen werden vollständig und mit normaler Geschwindigkeit ausgeführt. Diese Form wird beim Parkinsonismus nach einem Trauma oder einer Enzephalitis beobachtet.
Eine Person verliert teilweise die Kontrolle über Bewegungen, Muskeln und den gesamten Körper. Dies geschieht aufgrund einer Schädigung der Substantia nigra, wo die Verbindung zwischen beiden Hemisphären stattfindet und die Orientierung im Raum gewährleistet ist.
Vaskulärer Parkinsonismus
Eine seltene Form der Pathologie ist der vaskuläre Parkinsonismus als sekundäre Läsion des Hirngewebes. Als Ursache der Erkrankung gelten ischämische oder hämorrhagische Störungen der Verbindung zwischen Basalganglien, Mittelhirn und Frontallappen.
Die Prävalenz dieser Erkrankung liegt bei höchstens 15 % aller Krankheitsfälle. Die häufigste Ursache ist eine durch Bluthochdruck bedingte Arteriopathie.
Zu den kleinkalibrigen zerebralen Gefäßläsionen können hypertensive, senile Mikroangiopathie, Amyloidangiopathie, Vaskulitis und Vaskulopathie (SLE, Polyarteriitis nodosa) sowie erbliche Gefäßläsionen gehören.
Große Hirnarterien können durch Arteriosklerose oder meningovaskuläre Syphilis beeinträchtigt sein. Darüber hinaus können sich auch kardiogene Embolien, hypoxische Enzephalopathie, arteriovenöse Malformationen, Koagulopathie und das Antiphospholipid-Syndrom negativ auf die Hirngefäße auswirken.
Die vaskuläre Form weist einige Besonderheiten auf. Sie ist gekennzeichnet durch bilaterale Läsionen, symmetrische Symptome, fehlenden Ruhetremor, die Unwirksamkeit dopaminerger Substanzen, ausgeprägte klinische Manifestationen in den Achsenteilen und Beinen, frühzeitige Gangveränderungen und das Fehlen von Dyskinesien bei längerer Levodopa-Anwendung.
Unter den Begleitsymptomen sind das Auftreten eines schweren Pseudobulbärsyndroms, einer neurogenen Harnwegsstörung, Demenz, zerebellärer Ataxie und fokaler Symptome im Frühstadium hervorzuheben.
Arzneimittelinduzierter Parkinsonismus
Die Ursache des medikamenteninduzierten Parkinsonismus sind Medikamente – Neuroleptika und andere Wirkstoffe, die Dopaminrezeptoren hemmen können (Cinnarizin, Metoclopramid) sowie Sympatholytika (Reserpin), die die Dopaminreserven in der Präsynapse erschöpfen können.
Charakteristisch für diese Arzneimittelform sind ein rascher Krankheitsverlauf, die Einnahme bestimmter Arzneimittel in der Vorgeschichte und beidseitige klinische Symptome, die an symmetrischen Körperstellen auftreten.
Darüber hinaus wird kein typischer Ruhetremor beobachtet, jedoch ist ein Haltungstremor vorhanden. Ein wichtiges Merkmal ist die Regression der klinischen Manifestationen nach Absetzen weiterer Arzneimittelgabe.
Allerdings muss man sich darüber im Klaren sein, dass die Linderung der Symptome mehrere Monate dauern kann und in manchen Fällen sogar Jahre dauern kann.
Wenn die Symptome nicht sehr intensiv sind, kann die Krankheit allmählich fortschreiten und eine zunehmende Anzahl von Neuronen zerstören. In diesem Fall können die Krankheitssymptome auch nach Absetzen des Arzneimittels weiterhin bestehen.
Idiopathischer Parkinsonismus
Eine chronische Zerstörung von Dopaminneuronen über einen chronischen Verlauf kann die Entwicklung einer Pathologie wie der primären oder, anders ausgedrückt, idiopathischen Parkinson-Krankheit provozieren.
Die Krankheit wird nach 60 Jahren beobachtet und erfordert ständige medizinische Betreuung, da sie unheilbar ist.
Typische Anzeichen dieser Form sind eine Asymmetrie der Symptome, wenn klinische Manifestationen einseitig beobachtet werden. Der Beginn der Manifestationen kann durch ein leichtes Zittern der Finger, eine leicht spürbare Hemmung der Sprachfunktion und das Fehlen unwillkürlicher Bewegungen beim Gehen dargestellt werden.
Die idiopathische Form ist außerdem durch Kraft- und Energiemangel, Müdigkeit, psycho-emotionale Störungen und Schlaflosigkeit gekennzeichnet. Darüber hinaus bereiten zuvor gewohnheitsmäßige Handlungen Schwierigkeiten bei der Umsetzung.
Zittern in den Händen beginnt in den Fingern und kann sich bis in die unteren Gliedmaßen ausbreiten. Die „Bewegungen“ der Finger ähneln dem Rollen von etwas, und in den Beinen kann das Zittern nur ein Glied betreffen.
Der Tremor verstärkt sich bei Störungen des psycho-emotionalen Gleichgewichts, wenn Angst- und Erregungsgefühle auftreten. Im Gegenteil, im Schlaf nimmt die Schwere des Tremors ab. Die motorische Aktivität leidet nicht wesentlich, verursacht aber bei der Ausführung einige Beschwerden.
Sekundärer Parkinsonismus
In Fällen, in denen Parkinsonismus zu einer Komplikation einer bestimmten Pathologie wird, bei deren Pathogenese Stoffwechselstörungen und strukturelle Veränderungen beobachtet werden, sollte eine sekundäre Form vermutet werden.
Die Ursache seiner Entwicklung können vaskuläre und infektiöse Läsionen des Hirngewebes, traumatische Hirnverletzungen, Intoxikationen durch langfristige Einnahme von Medikamenten, Hydrozephalus sowie onkologische Neubildungen des Gehirns sein.
Die sekundäre Form tritt deutlich seltener auf als die Parkinson-Krankheit und weist bestimmte Besonderheiten auf. Dazu gehören das Fehlen von Zittern in Ruhe, die unzureichende Wirkung eines Medikaments wie Levodopa, das schnelle Einsetzen kognitiver Beeinträchtigungen und das Vorhandensein klinischer Symptome pyramidenförmigen und zerebellären Ursprungs.
Das klinische Bild des sekundären Parkinsonismus wird durch die Ursache seiner Entwicklung bestimmt, die die Lebensprognose verschlechtert. Neben einer Schädigung der Nervenzellen der schwarzen Substanz kommt es zu Funktionsstörungen einiger Verbindungen in der Verbindung der kortikalen, subkortikalen und Stammstrukturen, wodurch die motorische Aktivität gewährleistet wird.
Es ist erwähnenswert, dass die Diagnostik eine sorgfältige Untersuchung und Identifizierung der wahren Krankheitsursache erfordert. Sekundärer Parkinsonismus kann daher eine Folge des Auftretens eines Neoplasmas in der Schädelhöhle sein, das den Zustand des Patienten nach der Operation verbessert.
Auch bei der Einnahme bestimmter Medikamente (Neuroleptika) über einen längeren Zeitraum kann man einen schleichenden Beginn dieser Erkrankung vermuten.
Bei der Diagnose muss berücksichtigt werden, dass Parkinsonismus nach einem Trauma oder einer Enzephalitis in der Vergangenheit auftreten kann. In diesem Zusammenhang erfordert die Pathologie eine gründliche Anamnese unter Berücksichtigung der klinischen Manifestationen und des Zustands des Patienten.
Toxischer Parkinsonismus
Eine anhaltende Vergiftung mit verschiedenen Substanzen wie Kohlenmonoxid, Quecksilber, Organophosphaten, Methanol, Blei und vielen anderen kann zu Schäden an den Neuronen im Gehirn führen. Am häufigsten treten Vergiftungen durch Mangan, Schwefelkohlenstoff und Herbizide auf.
Toxischer Parkinsonismus kann sich auch nach längerem Konsum von Heroin und Ecstasy entwickeln, die zur Erzielung einer narkotischen Wirkung eingesetzt werden. Darüber hinaus ist zu berücksichtigen, dass unter dem Einfluss von Methylalkohol eine Schädigung des Striatums beobachtet wird und die schwarze Substanz unter dem Einfluss von MPTP, Hexan und Blei zerstört wird. Seltener sind Schäden am blassen Augapfel durch Kohlenmonoxid, Cyanide oder Mangan.
Je nach Lokalisation des betroffenen Hirnareals treten spezifische klinische Symptome auf und es ist eine unterschiedliche Reaktion auf Levodopa zu beobachten.
Die toxische Form kann sich zurückbilden oder in einem Stadium verharren, sofern der pathologische Faktor sie nicht mehr beeinflusst. Unter dem Einfluss von Mangan sowie nach dessen Absetzen kommt es jedoch zu einem langsamen Fortschreiten der Parkinson-Krankheit und einer Zunahme der Symptome.
Juvenile Parkinsonismus
Eine gesonderte Form des primären Parkinsonismus erblicher Genese ist die juvenile Form. Sie wurde erst in den letzten 10-15 Jahren eingehend untersucht.
Frauen sind häufiger betroffen. Charakteristisch ist, dass die Krankheit aufgrund der autosomal-dominanten Vererbung Verwandte betrifft. Die ersten klinischen Manifestationen können im Alter von 15 bis 35 Jahren beobachtet werden, in seltenen Fällen erkranken auch Kinder in einem früheren Alter an Parkinson.
Juveniler Parkinsonismus weist eine Reihe von Merkmalen auf, unter denen das Fehlen anderer psychischer Störungen auch bei längerem Verlauf hervorzuheben ist. Die Pathologie ist jedoch durch das Auftreten eines verstärkten Sehnenreflexes in Kombination mit Pyramidensymptomen gekennzeichnet.
Die Krankheit kann über mehrere Jahrzehnte fortschreiten und es ist auch erwähnenswert, dass die Prognose relativ günstig ist.
Das Gen, dessen Mutation die Entwicklung der juvenilen Form verursacht, wurde Ende des 20. Jahrhunderts entdeckt. Dieses Gen kodiert für das Protein Parkin, das im Zytosol und im Golgi-Apparat lokalisiert ist. Bei der juvenilen Form der Erkrankung fehlt Parkin in allen zerebralen Zellstrukturen.
Mangan-Parkinsonismus
Manganismus ist ein klinisches Syndrom, das durch erhöhte Manganwerte gekennzeichnet ist. Es wurde erstmals Mitte des 19. Jahrhunderts diskutiert, als bei Bergarbeitern Gangstörungen, Sprachprobleme, vermehrter Speichelfluss und eine schlechte Mimik auftraten.
Mangan-Parkinsonismus entsteht durch langfristiges Einatmen von Manganverbindungen. Er kann bei Schweißern, Stahl- und Batterieherstellern, Herstellern von bakteriziden Mitteln und Benzinherstellern auftreten.
Darüber hinaus ist zu bedenken, dass eine Manganintoxikation bei langfristiger parenteraler Ernährung, Nieren- oder Leberinsuffizienz sowie bei regelmäßigen Hämodialysesitzungen zunehmen kann.
Die wichtigsten klinischen Manifestationen der Krankheit sind langsame Bewegungen, Muskelsteifheit, ein schiefer Gang, Stürze und Sprachstörungen.
Während der MRT-Untersuchung wird eine Manganansammlung im Bereich der Basallymphknoten sichtbar. Mangan-Parkinsonismus ist nicht auf die therapeutische Wirkung von Levodopa anwendbar, daher werden Chelatbildner zur Behandlung eingesetzt. Es ist zu beachten, dass diese Erkrankung auch nach Beendigung der Manganexposition noch mehrere Jahre fortschreiten kann.
Postenzephalitischer Parkinsonismus
Selbst bei einer leichten epidemischen Enzephalitis können sich klinische Manifestationen von ZNS-Störungen in Form einer langsam zunehmenden Verlangsamung der Bewegungen, Zittern und Muskelsteifheit zeigen.
Postenzephalitischer Parkinsonismus kann sich durch endokrine, vaskuläre oder psychogene Symptome äußern. Sie treten im akuten Stadium der Enzephalitis und sogar in der komatösen Form auf. Darüber hinaus sollte nicht vergessen werden, dass sich die Enzephalitis in einer grippeähnlichen Form, okulomotorischen, psychosensorischen oder hyperkinetischen Formen manifestiert, was in Kombination mit den Symptomen die Heilungschancen erheblich verringert.
Bei der postenzephalitischen Form werden verstärkte Sehnenreflexe und weitere Symptome einer Pyramidenbahninsuffizienz beobachtet.
Es ist zu beachten, dass diese Form der Pathologie durch okulogyrische Krisen gekennzeichnet ist, bei denen der Blick minuten- oder stundenlang nach oben gerichtet ist und der Kopf nach hinten geworfen wird.
Darüber hinaus können die Symptome der Krise mit einem Versagen der Konvergenz und Akkommodation als Folge einer progressiven supranukleären Lähmung einhergehen.
Atypischer Parkinsonismus
Es gibt atypischen Parkinsonismus, bei dem klinische Symptome auftreten, die anderen Formen der Pathologie nicht eigen sind. Somit basiert das „Parkinsonismus-Plus-Syndrom“ auf dem Fortschreiten einer supranukleären Lähmung.
In 80 % der Fälle manifestiert es sich als symmetrisches Syndrom dieser Erkrankung ohne Zittern, Kopfstreckung, diskrete Anzeichen von Hypokinesie, Muskelsteifheit der Gliedmaßen und einen minimalen therapeutischen Effekt durch die Einnahme von Levodopa.
Darüber hinaus ist die atypische Form durch eine vertikale Lähmung der Pupille mit einer „nach unten gerichteten“ Position gekennzeichnet, wenn diese bei passiven Kopfbewegungen ihre Position verändert (das „Puppenaugen“-Phänomen).
Charakteristisch für die Parkinson-Krankheit sind häufige Stürze, pseudobulbäre Störungen mit Sprachstörungen und Veränderungen der Stimmfarbe, insbesondere zu Beginn der Erkrankung.
Mit fortschreitender supranukleärer Lähmung kommt es zu Apraxie beim Augenöffnen, Veränderungen des Gesichtsausdrucks in Form von hochgezogenen Augenbrauen, leicht geöffnetem Mund und eingefallenen Nasolabialfalten. Frontale Demenz äußert sich in verminderter Motivation, einem beeinträchtigten psychoemotionalen Zustand mit häufigen Depressionen, verminderter Aufmerksamkeit und insbesondere Gedächtnis.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Symptomatischer Parkinsonismus
Symptomatischer Parkinsonismus kann als Folge der Einwirkung verschiedener schädlicher Faktoren auftreten. Dazu gehören Medikamente wie Lithium, Natriumvalproat, Medikamente zur Senkung des Blutdrucks und Unterdrückung des Würgereflexes, Fluoxetin und Neuroleptika.
Das Krankheitsbild Parkinson kann beobachtet werden, wenn toxische Substanzen auf den Körper einwirken, beispielsweise MPTP, Methanol, Mangan oder Kohlenmonoxid.
Die symptomatische Form wird in der endokrinen Pathologie beobachtet, wenn Hormone im Blut ihre qualitative und quantitative Zusammensetzung verändern, sowie bei Stoffwechselstörungen. Dies können Verkalkungen der Basalknoten oder Funktionsstörungen der Schilddrüse sein.
Man sollte die genetische Veranlagung nicht vergessen, wenn eine Mutation eines bestimmten Gens festgestellt wird, die das Auftreten von Störungen und Krankheiten verursacht. Zu dieser Gruppe gehören das Hallervorden-Spatz-Syndrom, Chorea Huntington und andere.
Ursache für das Auftreten klinischer Symptome können frühere Infektionskrankheiten sein, die sich negativ auf das Nervensystem auswirken können, beispielsweise Neurosyphilis, Enzephalitis oder AIDS.
Diagnose Parkinsonismus
Bei jedem Fall der Entwicklung einer Parkinson-Erkrankung ist es notwendig, ein individuelles Untersuchungsprogramm auszuwählen, mit dessen Hilfe die Ursache und die Hauptherde der Erkrankung ermittelt werden.
Bei traumatischem Parkinsonismus fließt während der Spinalpunktion häufig tropfenweise Liquor aus, was auf erhöhten Druck hinweist. Darüber hinaus zeigt seine Untersuchung die physiologische Zusammensetzung von Zellen und Proteinen.
Parkinsonismus wird durch Laboruntersuchungen von Blut und anderen Körperflüssigkeiten diagnostiziert. So weist der Nachweis von Carboxyhämoglobin im Blut auf eine Kohlenmonoxidvergiftung hin. Werden Spuren von Mangan im Urin, der Gehirn-Rückenmarks-Flüssigkeit oder im Blut nachgewiesen, besteht der Verdacht auf eine Manganvergiftung.
Bei der Durchführung einer Elektromyographie wird eine Verletzung der Elektrogenese von Muskelstrukturen beobachtet, die sich in einer Zunahme der bioelektrischen Aktivität von Muskeln im Ruhezustand und dem Auftreten rhythmischer Ansammlungen potenzieller Ladungen äußert.
Zur Diagnostik wird auch die Elektroenzephalographie eingesetzt, die häufige, geringfügige Störungen der bioelektrischen Aktivität des Gehirns aufdeckt.
Natürlich darf eine objektive Untersuchung nicht vergessen werden, bei der die Leitsymptome und Syndrome sowie anamnestische Merkmale (Krankheitsverlauf, Berufserfahrung oder das Vorliegen von Begleiterkrankungen) ermittelt werden.
Zur zusätzlichen Untersuchung werden Ultraschall der Hals- und Hirngefäße, Röntgenuntersuchung der Halswirbelsäule mit Funktionstests, Tomographie des Gehirns, der Gefäße und der Wirbelsäule eingesetzt.
Wen kann ich kontaktieren?
Behandlung Parkinsonismus
Um das gewünschte Ergebnis zu erzielen, sollte die Behandlung der Parkinson-Krankheit kombiniert und langfristig erfolgen, um die Schwere der Symptome schrittweise zu verringern und eine mögliche Regression der Krankheit zu erreichen.
Zu diesem Zweck ist es notwendig, in die Behandlung komplexe Medikamente (Antiparkinsonmittel), Beruhigungsmittel, physiotherapeutische Verfahren, Korrektur des psychischen Zustands und therapeutische Übungen einzubeziehen, wobei Ursache, Form, Stadium dieser Störung sowie Alter und Begleiterkrankungen des Patienten zu berücksichtigen sind.
Die Behandlung ist recht komplex, da die Schädigung des Nervensystems auf der Ebene der Substantia nigra auftritt, wodurch die Verringerung der Schwere der klinischen Symptome ein langwieriger Prozess ist.
Die Pathogenese der Parkinson-Krankheit ist durch pathologische morphologische und biochemische Veränderungen gekennzeichnet, weshalb eine Levodopa-Ersatztherapie notwendig ist, um ein weiteres Fortschreiten der Krankheit zu verhindern. Es sollte jedoch verstanden werden, dass die Nebenwirkungen von Levodopa, wie bei vielen anderen Medikamenten, den Zustand des Patienten verschlechtern können.
Ein Neurologe, der Parkinson behandelt, muss über umfassende Erfahrung und das nötige Geschick verfügen, um Medikamente und Dosierungen richtig auszuwählen und so Nebenwirkungen und eine Verschlechterung des Allgemeinzustands zu vermeiden. Darüber hinaus ist es notwendig, einen Behandlungsplan zu entwickeln und die Krankheitsdynamik zu überwachen.
Behandlung von Parkinson mit Medikamenten
Bei leichten Formen der Erkrankung werden Medikamente wie Amantadin (Midantan) und Parasympatholytika eingesetzt, die nur minimale Nebenwirkungen haben.
Hervorzuheben sind hier Wirkstoffe mit zentralem Wirkmechanismus, beispielsweise Cyclodon und Narcopan, Dopaminrezeptor-Agonisten (Bromocriptin, Lisurid), Pyridoxin und Amantadin.
Bei schweren klinischen Symptomen erfolgt die medikamentöse Behandlung mit Levodopa in Kombination mit einem Decarboxylasehemmer. Die Behandlung sollte mit minimalen Dosen begonnen und schrittweise erhöht werden, bis die therapeutische Wirkung erreicht ist.
Levodopa hat einige Nebenwirkungen in Form von dystonen Störungen und Psychosen. Der Wirkungsmechanismus des Arzneimittels beruht auf seiner Decarboxylierung zu Dopamin beim Eintritt in das zentrale Nervensystem. Somit wird das gebildete Dopamin für die normale Funktion der Basalganglien verwendet.
Das Medikament wirkt hauptsächlich gegen Akinese und andere Symptome. Durch die Kombination mit einem Decarboxylasehemmer kann die Levodopa-Dosis reduziert werden, um das Risiko von Nebenwirkungen zu verringern.
Zusätzlich zum Hauptmedikament werden Anticholinergika verwendet, die cholinerge Rezeptoren blockieren und Muskeln entspannen können, wodurch die Bradykinesie verringert wird, sowie Atropin-ähnliche Medikamente und Medikamente vom Phenothiazin-Typ.
Die Behandlung der Parkinson-Krankheit mit Arzneimitteln verschiedener pharmakologischer Gruppen ist auf ihre unzureichende therapeutische Wirkung, das Vorhandensein von Nebenwirkungen und die Abhängigkeit von ihnen zurückzuführen.
Medikamente gegen Parkinsonismus
Zu den Behandlungstaktiken bei Parkinsonismus gehören die Wiederherstellung der normalen Körperposition, Haltung und physiologischen Beugung der Gliedmaßen sowie die Beseitigung der klinischen Manifestationen des pathologischen Zustands.
Arzneimittel umfassen Arzneimittel verschiedener pharmakologischer Gruppen. Dank ihrer kombinierten Anwendung und therapeutischen Wirkung ist es in den meisten Fällen möglich, die Schwere der Symptome zu verringern und die Lebensqualität einer Person zu verbessern.
Zusätzlich zu den Medikamenten müssen physiotherapeutische Verfahren, Massagen und Bewegungstherapie angewendet werden, deren Wirkung darauf abzielt, den normalen Muskeltonus wiederherzustellen und die Ausführung gewohnter Bewegungen sicherzustellen.
Ein besonderer Bestandteil der Behandlung ist die Arbeit mit dem psychoemotionalen Zustand des Patienten, da die Intensität der Symptome maßgeblich vom inneren seelischen Gleichgewicht abhängt. So hängt die Schwere des Tremors maßgeblich vom Zustand des Nervensystems ab, der sich in verstärktem Zittern in Momenten der Aufregung, des Stresses, der Angst oder der Anspannung äußert.
Zur Behandlung von Parkinson im Frühstadium gehört die Verwendung von Pramipexol (Mirapex), das sich als wirksam erwiesen hat und relativ wenige Nebenwirkungen aufweist.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Behandlung von Parkinson mit traditioneller Medizin
Traditionelle Behandlungsmethoden erzielen nicht immer die gewünschte Wirkung. Daher lohnt es sich, sich der Volksmedizin zuzuwenden. Dies verstärkt die therapeutische Wirkung und verringert die Schwere der Nebenwirkungen pharmakologischer Medikamente.
Bei der Behandlung mit traditioneller Medizin werden Aufgüsse und Abkochungen von Heilkräutern verwendet, mit deren Hilfe die vollständige Durchblutung der betroffenen Gehirnbereiche wiederhergestellt und die Aktivität des pathologischen Prozesses verringert wird.
Schüttellähmung wird am häufigsten mit Belladonna behandelt. Zur Zubereitung die Wurzel zermahlen, mit Weißwein übergießen und über dem Feuer erhitzen. Nach 5-10 Minuten Kochen bei schwacher Hitze abkühlen lassen und dreimal täglich 5 ml einnehmen. Kühl und dunkel lagern.
Die Behandlung von Parkinsonismus durch die Volksmedizin erfolgt auch mit Bilsenkraut, Rabenauge und Salbei. Bei einem ausgeprägten spastischen Syndrom, bei dem die Sprachfunktion beeinträchtigt ist und Krämpfe auftreten, ist die Verwendung einer Tinktur aus Stechapfelsamen erforderlich.
Eine der Behandlungsmethoden ist die östliche Akupunktur, die sich bei der Behandlung von starkem Zittern der Gliedmaßen bewährt hat. Manchmal werden Nadeln durch Pfefferpflasterstücke ersetzt und auf spezielle Energiebereiche der Gliedmaßen geklebt.
Neben körperlichen Beschwerden leiden die Patienten auch unter psychischen Beschwerden. Die Normalisierung des psycho-emotionalen Zustands ist daher ein Schwerpunkt der Behandlung dieser Störung.
Zu diesem Zweck werden verschiedene Kräutertees mit Baldrian, Minze, Zitronenmelisse und Herzgespann verwendet. Auf diese Weise wird die Reizbarkeit beseitigt und das Zittern reduziert.
Neu in der Behandlung von Parkinson
Trotz des medizinischen Fortschritts führt die Behandlung von Parkinson nicht immer zu guten Ergebnissen. Das am häufigsten eingesetzte Medikament ist Levodopa, das bei Akinese und allgemeiner Steifheit hilft. Bei Muskelsteifheit und Zittern ist es weniger wirksam.
Es ist zu bedenken, dass das Medikament in einem Viertel aller Fälle absolut wirkungslos ist und häufig Nebenwirkungen verursacht. In diesem Fall ist es sinnvoll, eine stereotaktische Operation an den subkortikalen Ganglien durchzuführen.
Während der Operation wird eine lokale Zerstörung des ventrolateralen Kerns, des Globus pallidus und der subthalamischen Strukturen durchgeführt. Als Ergebnis des chirurgischen Eingriffs wird ein positiver Effekt in Form einer Abnahme des Muskeltonus, Hypokinesie und einer Abnahme oder vollständigen Beseitigung des Zitterns beobachtet.
Die Operation wird auf der Seite durchgeführt, auf der keine klinischen Manifestationen vorliegen. Bei entsprechenden Indikationen werden die subkortikalen Strukturen auf beiden Seiten zerstört.
In den letzten Jahren hat sich in der Behandlung von Parkinson etwas Neues ergeben. Dabei werden embryonale Zellen aus der Nebenniere in das Corpus striatum implantiert. Klinische Ergebnisse können noch nicht beurteilt werden. Diese Art der Operation wird bei Choreoathetose, Schiefhals und Hemiballismus durchgeführt.
Übungen gegen Parkinson
Der Behandlungskomplex der Pathologie sollte Übungen gegen Parkinson beinhalten. Es ist jedoch zu beachten, dass diese bei Kontrakturen, Dystonie und verminderter Ausdauer nicht das gewünschte Ergebnis erzielen können. Übungen helfen im Anfangsstadium der Krankheit und sorgen für ein gutes Ergebnis.
Sie werden im Liegen, Sitzen oder Stehen durchgeführt, um alle Muskelgruppen zu trainieren. Die Übungen sollen Entspannung bieten, um die Steifheit zu reduzieren, und umfassen langsame, rhythmische Drehbewegungen, Beugung und Streckung des Rumpfes, isometrische Übungen und Dehnungen.

Darüber hinaus ist es notwendig, die richtige Sitzposition und die Kontrolle über Bewegungen (passiv und aktiv) zu lehren. Gleichgewichtsübungen, Bewegungskoordination sowie anaerobe Übungen zur Aktivierung der Herz-Kreislauf-Funktion in Form von Schwimmen oder Gehtraining sind ebenfalls notwendig.
Vergessen Sie nicht die Gesichtsmuskulatur und lernen Sie, vor jedem Satz tief durchzuatmen, einschließlich Atemübungen. Besonderes Augenmerk sollte auf das Training auf einem Fahrradergometer und Übungen zur funktionellen Aktivität (Überführung des Körpers aus der liegenden in die sitzende Position) gelegt werden.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ]
Massage bei Parkinson
Eine der Behandlungsmethoden ist die Massage. Sie ist bei Parkinson sehr wichtig, da ihre therapeutischen Fähigkeiten darauf abzielen, die normale Bewegungsfähigkeit einer Person wiederherzustellen.
Massagen tragen zur Steigerung der Muskelbeweglichkeit bei und haben eine positive Wirkung auf das zentrale Nervensystem. Es wird empfohlen, täglich oder jeden zweiten Tag eine Massage durchzuführen. In Kombination mit Medikamenten, physiotherapeutischen Verfahren und körperlichen Übungen erzielt dies eine gute Wirkung.
Um die gestellten Aufgaben zu erfüllen, ist es notwendig, zu Beginn der Massage Streichungen anzuwenden. Diese können direkt, kombiniert, im Zickzack, kreisförmig oder abwechselnd erfolgen. Dies ermöglicht Ihnen, sich zu entspannen und die Muskeln auf intensivere Techniken vorzubereiten. Anschließend kommen Knet-, Reib- und Klopftechniken sowie Vibrationen zum Einsatz, die die Muskeln stärken.
Die Massage bei Parkinson wird im Kragenbereich, am Rücken, insbesondere im paravertebralen Bereich, und an den Gliedmaßen durchgeführt. Die Massage dauert eine Viertelstunde. Die Anzahl der Behandlungen beträgt 15-20, sofern sie regelmäßig durchgeführt werden.
Die Massage ist am wirksamsten, wenn sie mit Schwefelwasserstoffbädern, therapeutischen Übungen, Baden im Meerwasser, Induktionstherapie und Elektrophorese mit medizinischen Präparaten kombiniert wird.
Physiotherapie bei Parkinson
Zusätzlich zur medikamentösen Haupttherapie wird bei Parkinson eine Bewegungstherapie eingesetzt, die die Intensität der klinischen Manifestationen der Pathologie verringert.
Die Wirksamkeit von Gymnastikübungen hängt vom Schweregrad und der Aktivität der Erkrankung ab. Je früher mit der Anwendung von Gymnastikübungen begonnen wird, desto höher ist die Wahrscheinlichkeit, optimale Ergebnisse zu erzielen.
Eine Bewegungstherapie kann das Fortschreiten des pathologischen Prozesses nicht vollständig verhindern, mit ihrer Hilfe lässt sich jedoch eine Verlangsamung der Zerstörung der Substantia nigra und eine Zunahme der Schwere der Symptome feststellen.
Darüber hinaus dient der Sportunterricht dazu, die Entwicklung von Behinderungen und Schäden an Muskel- und Knochenstrukturen sekundärer Genese aufgrund mangelnder körperlicher Aktivität des Patienten zu verhindern und den Allgemeinzustand der Person zu verbessern.
Bei unregelmäßiger Anwendung therapeutischer Übungen werden auch bei pathogenetischer medikamentöser Therapie schwere Kontrakturen beobachtet. In diesem Fall kann eine orthopädische Korrektur erforderlich sein, um ein Fortschreiten des pathologischen Prozesses zu verhindern.
 [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 52 ], [ 53 ], [ 54 ], [ 55 ]
Ernährung bei Parkinson
Ein umfassender Ansatz zur Behandlung von Parkinson umfasst den Einsatz von Ersatzmedikamenten, Physiotherapie, Bewegungstherapie und Massage. Es ist jedoch wichtig zu verstehen, dass viel auch von der Ernährung einer Person abhängt.
Zu diesem Zweck müssen Patienten mit Parkinson-Diagnose ein bestimmtes Regime einhalten – eine Diät. Ernährung bedeutet daher die Aufnahme kalorienarmer Nahrung, um die Entstehung von Arteriosklerose und zusätzlichen Schäden an den Hirngefäßen zu vermeiden.
Es ist notwendig, den Verzehr von Obst, Gemüse, Pflanzenöl, fettarmen Fleisch- und Fischsorten sowie fermentierten Milchprodukten zu erhöhen. Alkoholkonsum und Rauchen sind strengstens verboten, da diese schlechten Gewohnheiten den Krankheitsverlauf verschlimmern können. Darüber hinaus gewährleistet die Einhaltung dieser Ernährungsweise eine vollständige Versorgung des Körpers mit Vitaminen und wichtigen Mineralstoffen für die lebenswichtigen Funktionen. Eine gesunde Ernährung trägt dazu bei, eine Verschlimmerung vieler anderer Begleiterkrankungen zu vermeiden.
Durch die richtige Ernährung bei Parkinson ist es möglich, die Schwere der klinischen Symptome der Krankheit zu verringern, einer Verschlimmerung vorzubeugen und die Lebensqualität zu verbessern.
Verhütung
Wenn man die Hauptfaktoren für das Auftreten von Parkinson berücksichtigt, kann man versuchen, das Risiko einer Entwicklung durch Befolgen bestimmter Empfehlungen zu verringern. So verringern Beeren, Äpfel, Orangen sowie flavonoidhaltige Lebensmittel die Wahrscheinlichkeit einer Pathologie.
Flavonoide kommen in Pflanzen, Früchten (Grapefruit) und Schokolade vor und sind als Vitamin P und Citrin bekannt. Ein wichtiger Bereich der Prävention ist die Kontrolle chronischer Erkrankungen, Infektionskrankheiten und Vergiftungen des Körpers.
Die Vorbeugung von Parkinson besteht in der Einhaltung einer bestimmten Diät und der Reduzierung des Verzehrs von fetthaltigen, frittierten und mehligen Lebensmitteln sowie süßen Speisen. Gleichzeitig wird empfohlen, Obst, Gemüse, Milchprodukte, Pflanzenöl sowie fettarme Fleisch- und Fischsorten zu essen.
Darüber hinaus ist es notwendig, Ihren psycho-emotionalen Zustand zu normalisieren und Stresssituationen und Sorgen zu vermeiden. Sportunterricht hilft bei der Behandlung und Vorbeugung vieler Krankheiten, einschließlich der Vorbeugung dieser Störung.
Ausreichende körperliche Aktivität hilft, die Muskeln in Form zu halten und beugt Verspannungen vor. Tägliches Gehen, Schwimmen und Morgengymnastik sind hierfür gute Möglichkeiten.
Darüber hinaus haben Untersuchungen gezeigt, dass regelmäßige geistige und körperliche Aktivität die Produktion von Dopamin aktiviert, das für die Prävention unerlässlich ist.
Prognose
Abhängig von der Ursache der Pathologie ist es üblich, die Prognose für die Zukunft zu bestimmen. In den meisten Fällen schreitet die Krankheit trotz Substitutionstherapie und Anwendung verschiedener Behandlungsmethoden fort.
Bei der Entwicklung einer Pathologie aufgrund einer Arzneimittelintoxikation oder einer Vergiftung mit Mangan und anderen Substanzen ist die Prognose des Parkinsonismus wesentlich günstiger. Dies liegt an der Möglichkeit einer Regression der klinischen Symptome nach Absetzen des Arzneimittels oder Beendigung der Exposition gegenüber dem schädlichen Faktor.
Im Anfangsstadium der Entwicklung können mit der Behandlung gute Ergebnisse erzielt werden. In schwereren Stadien sind die therapeutischen Methoden jedoch weniger wirksam. Letztendlich führt dies nach einigen Jahren zu einer Behinderung.
Das Wichtigste ist, die Krankheit rechtzeitig zu erkennen und mit der pathogenetischen Behandlung zu beginnen. Dank moderner Methoden kann Parkinson sowohl konservativ als auch chirurgisch behandelt werden, was die Lebensqualität des Patienten verbessert.
Parkinsonismus ist eine Erkrankung des Nervensystems, bei der bestimmte Gehirnstrukturen zerstört werden und sich ein typisches Krankheitsbild entwickelt. Je nach Krankheitsursache können die ersten Symptome bereits im Alter von etwa 20 Jahren auftreten. Durch Befolgen der Präventionsempfehlungen können Sie jedoch versuchen, das Auftreten dieser Erkrankung zu vermeiden und Zittern der Gliedmaßen und Muskelsteifheit zu vermeiden.

