
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Polen-Syndrom
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
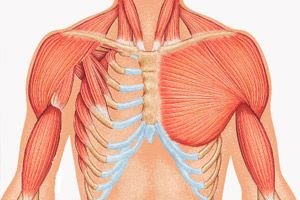
Eine seltene Anomalie der intrauterinen Körperstrukturbildung, die hauptsächlich aus einer Hypoplasie des sternalen und costalen Teils des Musculus pectoralis major oder dessen vollständigem Fehlen besteht. Sie trägt den Namen eines englischen Chirurgen, der ein Präparat mit einem Rippenmuskeldefekt beschrieb, das er während seiner Teilzeitarbeit in einem Leichenschauhaus entdeckte, als er noch während seines Studiums arbeitete. A. Poland war nicht der Erste; vor ihm hatten bereits zu Beginn des 19. Jahrhunderts in Frankreich und Deutschland einzelne Fälle Aufmerksamkeit erregt, aber seine Veröffentlichung markierte den Beginn einer ernsthaften Erforschung dieser angeborenen Pathologie. An der Schwelle zum 20. Jahrhundert veröffentlichte J. Thompson eine vollständige Beschreibung dieser Krankheit. Seitdem wurden in der weltweiten medizinischen Literatur etwa 500 solcher Fälle beschrieben.
Epidemiologie
Morbiditätsstatistiken zeigen, dass angeborene Rippenmuskelanomalien in unterschiedlichem Ausmaß durchschnittlich bei einem von 30.000 oder etwas mehr lebend geborenen Kindern auftreten. Jungen werden häufiger mit solchen Entwicklungsstörungen geboren.
Bis zu 80 % der Deformitäten beim Poland-Syndrom sind rechtsseitig. Die Störungen sind unterschiedlich ausgeprägt, und es besteht keine Übereinstimmung zwischen der Schwere der Anomalien in der Brust- und Handbildung.
Ursachen Polen-Syndrom
Die Ursachen für die Geburt von Kindern mit dieser Anomalie sind bis heute hypothetisch. Der Vererbungstyp und das diese Pathologie übertragende Gen sind nicht geklärt, es gibt jedoch Beschreibungen seltener Familienanamnesen mit Poland-Syndrom. Es wird ein rezessiver Erbgang angenommen. Man geht davon aus, dass die Wahrscheinlichkeit der Übertragung der Krankheit von einem kranken Elternteil auf dessen Kinder bei etwa 50 % liegt. Die meisten Fälle sind Einzelfälle. Risikofaktoren für die Geburt von Kindern mit dieser Anomalie sind externe und interne teratogene Wirkungen auf den Embryo während der Legephase und der Entwicklung von Organen und Systemen. Es gibt mehrere Hypothesen zur Erklärung der Ätiologie und Pathogenese dieses Rippen-Muskel-Defekts, aber keine davon konnte vollständig bestätigt werden. Die wahrscheinlichste Annahme ist, dass ein ungünstiger Faktor in der sechsten Schwangerschaftswoche, wenn sich die Arteria subclavia bildet, eine Insuffizienz der embryonalen Blutversorgung hervorruft. Dies führt zu ihrer Unterentwicklung (Verengung des Lumens) und unzureichender Blutversorgung, was zu lokaler Hypoplasie der Weichteile und Knochen führt. Das Ausmaß der Läsion wird durch den Grad der Schädigung der Arterie und/oder ihrer Äste bestimmt.
Zu den Gründen zählen auch eine Störung der Zellwanderung im Brustrippenmuskelgewebe des Embryos oder deren intrauterines Trauma. Für keine dieser Hypothesen liegen jedoch bislang ausreichend zuverlässige Beweise vor.
Symptome Polen-Syndrom
Die ersten Anzeichen dieser angeborenen Anomalie sind bereits im Säuglingsalter durch das charakteristische Erscheinungsbild des Brustmuskels und der Achselhöhle optisch erkennbar. Und bei Vorliegen einer Handhypoplasie - von Geburt an.
Der Symptomkomplex des Syndroms ist wie folgt:
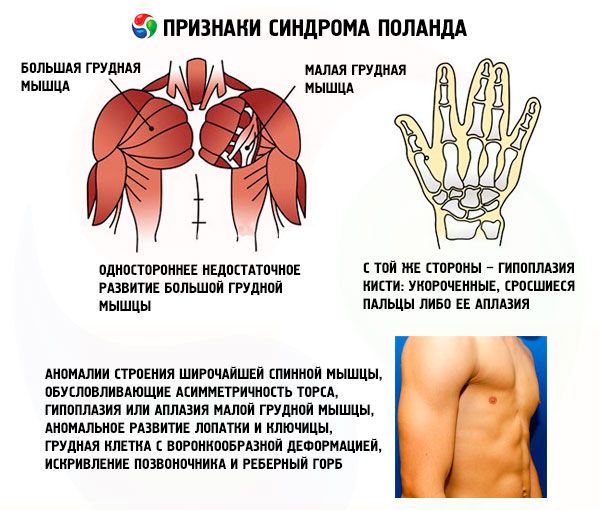
- einseitige unzureichende Entwicklung des großen Brustmuskels oder seiner Fragmente, am häufigsten des Brust- und Rippenmuskels;
- auf der gleichen Seite – Handhypoplasie: verkürzte, verwachsene Finger oder deren Aplasie; unzureichende Entwicklung der Brustdrüse oder deren Fehlen, Atelien; Ausdünnung der Unterhautfettschicht; Fehlen der Achselbehaarung; Anomalien in der Struktur des knorpeligen/knöchernen Rippengewebes oder deren vollständiges Fehlen (normalerweise III und IV).
Das Vorhandensein aller im zweiten Teil beschriebenen Zeichen ist nicht zwingend, sie können mit dem ersten auf vielfältige Weise kombiniert werden.
Darüber hinaus können äußerst seltene Anomalien in der Struktur des Musculus latissimus dorsi auftreten, die eine Asymmetrie des Rumpfes, eine Hypoplasie oder Aplasie des Musculus pectoralis minor, eine abnormale Entwicklung des Schulterblatts und des Schlüsselbeins, eine Trichterbrust, eine Verkrümmung der Wirbelsäule und einen Rippenbuckel verursachen.
Bei der linken Defektseite kommt es häufig zu einer Transposition der inneren Organe, insbesondere zu einer Verlagerung des Herzens nach rechts. Bei normaler Herzlage und fehlenden Rippen ist das Herz praktisch ungeschützt und sein Schlag ist unter der Haut spürbar.
Bei Kindern ist das Poland-Syndrom meist schon bei der Geburt erkennbar, in manchen Fällen werden kleinere Defekte jedoch erst im Alter von etwa drei Jahren festgestellt.
Je nach Lokalisation werden Defekte der Strukturelemente des Brustkorbs in Deformationen der Vorder-, Hinter- und Seitenwände unterteilt.
Das Poland-Syndrom bei Mädchen in der Pubertät, selbst in seiner mildesten Form, äußert sich darin, dass sich die Brust auf der defekten Seite nicht ausbildet oder in ihrer Entwicklung zurückbleibt und deutlich höher liegt als auf der normalen Seite. In leichten Fällen der Erkrankung bei Jungen wird das Syndrom manchmal erst recht spät, in der Adoleszenz, erkannt, wenn es nicht möglich ist, den Muskel auf der defekten Seite „aufzupumpen“.
Das Poland-Syndrom hat bei Frauen keinen Einfluss auf den Hormonspiegel oder die Fähigkeit, ein Kind zu zeugen.
In den meisten Fällen handelt es sich beim Poland-Syndrom um einen kosmetischen Defekt: Meistens ist der Brustmuskel deformiert oder fehlt, es liegt kein Brustdefekt vor und die Hand ist voll funktionsfähig. Die motorischen Funktionen der oberen Extremität bleiben erhalten, und nichts hindert diese Patienten daran, intensiv Sport zu treiben.
Es gibt jedoch auch andere, traumatischere Formen dieser Erkrankung. Die Folgen und Komplikationen solcher Fälle sind etwas schwerwiegender. Je nach Schwere der Deformationen können Atemwegs- und Hämodynamikstörungen auftreten. Bei vollständigem Fehlen des costochondralen Gerüsts wird meist eine Lungenhernie festgestellt, und Atemwegserkrankungen manifestieren sich von Geburt an.
In selteneren Fällen linksseitiger Pathologien in Kombination mit dem Fehlen von Rippen bei normaler Organdisposition befindet sich das Herz direkt unter der Haut. Das Leben eines solchen Patienten ist ständig durch die Gefahr eines möglichen Traumas und Herzstillstands bedroht.
Ein Kind mit einem ausgeprägten Brustdefekt hat in der Regel hämodynamische Probleme aufgrund eines verringerten systolischen und erhöhten diastolischen arteriellen Drucks in Kombination mit einem erhöhten Venendruck. Solche Kinder sind durch erhöhte Müdigkeit und asthenisches Syndrom gekennzeichnet und können in der körperlichen Entwicklung hinter ihren Altersgenossen zurückbleiben.
Die Manifestationen des Poland-Syndroms betreffen auch die Struktur der Arteria subclavia und/oder ihrer Äste, was Bedingungen für eine Störung des arteriellen Blutflusses auf der Seite des Defekts schafft.
Es werden einige anatomische Anomalien der Struktur und Platzierung lebenswichtiger innerer Organe beobachtet. Der Grad ihrer Ausprägung kann den Zustand des Patienten erheblich komplizieren. Dies ist eine Abweichung des Herzens von der normalen Position in die eine oder andere Richtung bis hin zur Transposition, Erweiterung seiner Grenzen oder Drehung im Uhrzeigersinn, Hypoplasie der Lunge und Niere auf der defekten Seite.
Bühnen
Bei dieser Erkrankung lassen sich vier Stadien der Brustbildung unterscheiden.
Die erste ist typisch für die meisten bekannten Fälle, bei denen nur die Weichteile abnormal entwickelt sind und die Form des Brustkorbs sowie die Struktur der Knorpel- und Knochenteile der Rippen normal sind.
Die zweite Variante ist, wenn die Deformationen den Brustkorb betreffen: Die defekte Seite, auf der die Knochen- und Knorpelanteile der Rippen erhalten sind, ist im Bereich der Rippenknorpel leicht eingedrückt, das Brustbein ist halb zur Seite gedreht und auf der gegenüberliegenden Seite ist oft ein hervorstehender (kielförmiger) Brustkorbbereich zu beobachten.
Im dritten Stadium bleibt die Struktur des Knochenteils der Rippen erhalten, der Knorpelteil ist jedoch unterentwickelt, der Brustkorb ist asymmetrisch, das Brustbein ist in Richtung der Deformation abgeschrägt, es werden jedoch keine groben Anomalien festgestellt.
Das vierte Stadium ist durch das Fehlen des knorpeligen und knöchernen Teils der Rippen eins bis vier (von III bis VI) gekennzeichnet. Auf der defekten Seite befindet sich anstelle der fehlenden Rippen eine Vertiefung, das Brustbein ist merklich gedreht.
In jedem Stadium der Bildung der Elemente der Bruststruktur kann der Zustand des kindlichen Körpers jedoch normal (kompensiert), mit periodischen Verbesserungen (subkompensiert) und mit zunehmender Verschlechterung der Funktion der inneren Organe und des Skelettsystems (dekompensiert) sein. Dies hängt von den individuellen Merkmalen des Körpers, der Entwicklungsgeschwindigkeit, Komorbidität und dem Lebensstil ab.
Diagnose Polen-Syndrom
Die angeborene Rippen-Muskel-Pathologie wird visuell bestimmt, der Arzt tastet den Patienten ab und verschreibt eine Röntgenaufnahme. Dies reicht in der Regel aus, um Grad und Art der Brustschädigung zu bestimmen. Ein genaueres Bild der Erkrankung können Computertomographie und Magnetresonanztomographie liefern.
Außerdem wird eine Ultraschalluntersuchung der Arteria subclavia zur Bestimmung ihres Durchmessers, eine Ultraschalluntersuchung des Gehirns und je nach Indikation weitere instrumentelle Diagnostik verordnet.
Zur Beurteilung begleitender anatomischer Defekte sind eine Konsultation beim Kardiologen sowie eine Elektrokardiographie, eine Ultraschalluntersuchung des Herzens, eine Fahrradergometrie, eine Echokardiographie und eine Dopplerographie der Hauptgefäße erforderlich.
Bei Atemwegserkrankungen ist eine Konsultation mit einem Lungenfacharzt erforderlich, der eine Untersuchung des Funktionszustands der Lunge, beispielsweise eine Spirographie, verschreiben kann.
Die Testergebnisse für diese Krankheit liegen normalerweise im Normbereich, sofern keine Begleiterkrankungen vorliegen.
Durch sorgfältige diagnostische Maßnahmen lässt sich der Umfang rekonstruktiver Eingriffe präzise einschätzen.
Welche Tests werden benötigt?
Differenzialdiagnose
Behandlung Polen-Syndrom
Diese Pathologie unterliegt einer chirurgischen Behandlung. Je nach Indikation beginnt sie oft schon in der frühen Kindheit. Manchmal sind mehrere chirurgische Eingriffe erforderlich, beispielsweise bei einem ausgeprägten Thoraxdefekt oder einer Rippenaplasie, um die Herzfunktion zu gewährleisten oder die Atmung zu normalisieren. Solche Operationen werden in Abteilungen für Thoraxchirurgie durchgeführt. Ihr Ziel ist es, die inneren Organe optimal zu schützen, ihre normale Funktion sicherzustellen, Krümmungen des Brustkorbs zu beseitigen, ihn wiederherzustellen und die natürliche anatomische Beziehung der Weichteile wiederherzustellen.
Die wichtigste und schwierigste Phase der chirurgischen Behandlung dieses Syndroms ist die Beseitigung der Krümmung der Skelettelemente des Brustkorbs und der Ersatz fehlender Rippen. Verschiedene Thorakoplastik-Methoden kommen zum Einsatz. Bei rechtsseitigem Defekt und Fehlen beispielsweise der dritten und vierten Rippe wird die zweite und fünfte Rippe gespalten. Fehlen vier Rippen, wird dies durch die Transplantation von Rippenteilen der gesunden Brustseite des Patienten korrigiert. In der modernen medizinischen Praxis werden Titanimplantate bevorzugt zur Transplantation von Patientengewebe eingesetzt.
Bei Vorschulkindern wird im Bereich des Rippendefekts ein dichtes Netz platziert, das die inneren Organe schützt und die weitere Entwicklung der Rippen nicht stört, da es bei Rippenplastiken bei Kindern zu einer sekundären Krümmung der Elemente des Brustskeletts kommen kann, die durch die ungleichmäßige Bildung gesunder und operierter Rippen des Kindes verursacht wird.
Die chirurgische Korrektur einer starken Brustbeinverkrümmung erfolgt mittels Keilsternotomie.
Bei einer Unterentwicklung der Hand erfolgt eine operative Versorgung durch orthopädische Traumatologen.
Im ersten Stadium des Poland-Syndroms besteht das einzige Ziel des chirurgischen Eingriffs darin, den kosmetischen Defekt zu beseitigen. Liegt ein Defekt der Brustmuskulatur vor, wird die normale anatomische Beziehung entweder durch Verwendung des Muskelgewebes des Patienten (ein Teil des vorderen Sägemuskels oder des geraden Bauchmuskels kann hierfür verwendet werden) oder durch den Einsatz einer Silikonprothese wiederhergestellt. Für Männer sind einzelne Silikonprothesen wünschenswerter, da eine Muskeltransplantation keinen vollständigen kosmetischen Effekt bietet und anstelle eines Muskeldefekts zwei auftreten. Die Wahl der Operationsmethode wird jedoch immer im Einzelfall bestimmt.
Bei Frauen wird der Latissimus dorsi-Muskel von hinten nach vorne verlagert, wodurch gleichzeitig ein Muskelgerüst und eine Muskelschicht entstehen. Nach der Heilung wird eine rekonstruktive Mammoplastik durchgeführt.
Diese Operationen gelten als sauber. Die medikamentöse Prophylaxe wird individuell unter Berücksichtigung des Operationsumfangs, des Vorhandenseins von Implantaten, der Arzneimittelverträglichkeit, des Alters und der Begleiterkrankungen des Patienten verordnet. Das Mindestvolumen der medikamentösen Prophylaxe umfasst die präoperative Antibiotikatherapie (eine Stunde vor Operationsbeginn verschrieben und spätestens ein bis zwei Tage später beendet), Schmerzlinderung und Sedierung, Wiederherstellung der Darmfunktion und Drainage der Pleurahöhle (bei Thorakoplastik). Zur Vorbeugung bakterieller Komplikationen werden am häufigsten Cephalosporin-Antibiotika der zweiten und dritten Generation eingesetzt.
Cefuroxim ist ein Breitband-β-Lactam-Bakterizid, dessen Wirkmechanismus darin besteht, die Synthese der Bakterienzellmembran zu unterbrechen. Es ist ein Antagonist grampositiver und gramnegativer Bakterienstämme, einschließlich solcher, die gegen die synthetischen Penicilline Ampicillin und Amoxicillin resistent sind. Nach intramuskulärer Verabreichung von 0,75 g des Arzneimittels wird der maximale Serumspiegel nach spätestens einer Stunde erreicht, intravenös nach 15 Minuten. Die erforderlichen Konzentrationen bleiben jeweils über fünf bzw. acht Stunden erhalten und werden in Knochen, Weichteilen und der Haut aufgezeichnet. Es wird innerhalb von 24 Stunden vollständig eliminiert. Kontraindiziert bei Sensibilisierung gegenüber anderen Cephalosporinen und mit Vorsicht bei Allergien gegen Penicillin-artige Mittel.
Bei einer Allergie gegen Cephalosporine kann Vancomycin verschrieben werden. Dieses Medikament wird ausschließlich intravenös über eine Stunde verabreicht (0,5 g nach sechs Stunden oder 1 g nach zwölf Stunden). Bei Patienten mit Nierenfunktionsstörung wird die Dosis angepasst.
Vor der Verschreibung eines Antibiotikums wird in der Regel ein Empfindlichkeitstest durchgeführt, um Komplikationen während der Operation zu vermeiden. Nebenwirkungen, mit Ausnahme allergischer Reaktionen, können bei kurzfristiger Prophylaxe vernachlässigt werden.
Am ersten Tag nach dem chirurgischen Eingriff wird die Schmerzlinderung durch narkotische Analgetika erreicht. Beispielsweise Promedol, ein opioides Schmerzmittel, das die Schmerzschwelle deutlich erhöht, Reaktionen auf Reizstoffe hemmt, beruhigt und das Einschlafen beschleunigt. Es wird als Injektion, subkutan und intramuskulär, angewendet. Die Höchstdosis beträgt 160 mg pro Tag. Der Körper reagiert gelegentlich auf die Einnahme dieses Medikaments mit Übelkeit, Schwindel und Euphorie.
Am zweiten Tag nach der Operation wird das Betäubungsmittel mit einem nicht-betäubenden Mittel abgewechselt, dann wird Promedol nur vor dem Schlafengehen verschrieben.
In der postoperativen Phase, vor Beginn der spontanen Defäkation, erhalten die Patienten hypertone Einläufe. Der Konsum von Süßigkeiten und kohlensäurehaltigem Wasser ist ausgeschlossen. Proserin wird verschrieben, das die Sekretionsfunktion der Drüsen des Magen-Darm-Trakts sowie der Schweiß- und Bronchialdrüsen stimuliert und die glatte Muskulatur von Darm und Blase sowie die Skelettmuskulatur stärkt. Kontraindiziert bei Sensibilisierung, Thyreotoxikose und schweren Erkrankungen des Herz-Kreislauf-Systems. Die tägliche Dosis (nicht mehr als 50 mg) wird eine halbe Stunde vor den Mahlzeiten oral eingenommen und in zwei oder drei Dosen aufgeteilt.
Außerdem werden Medikamente verschrieben, die die Durchblutung des Gewebes und seine Sauerstoffversorgung verbessern: Riboxin, Solcoseryl, Actovegin – verbessern Stoffwechselprozesse, die Mikrozirkulation des Blutes und die Heilung postoperativer Wunden.
Zur Kontrolle der Pleurahöhlen in der frühen postoperativen Phase wird mittels Ultraschalluntersuchung eine Pleuradrainage durchgeführt, wenn dort Blut und Transsudat nachweisbar sind.
Nach der Rippentransplantation wird der Patient etwa 14 Tage lang im Krankenhaus beobachtet, die Erholungsphase dauert mehrere Monate. Nach der Operation wird empfohlen, körperliche Aktivitäten einzuschränken und Stöße und Schläge im Operationsbereich für ein Jahr zu vermeiden.
Bei der Muskelplastik handelt es sich um einen weniger traumatischen Eingriff; der Patient wird in der Regel nach zwei bis drei Tagen entlassen; die körperliche Aktivität muss für einen Monat eingeschränkt werden.
Rehabilitationsmaßnahmen sollen eine schnelle Entgiftung des Körpers und eine Normalisierung der Stoffwechselprozesse, eine Verbesserung der Mikrozirkulation des Blutes sowie die Wiederherstellung des Gewebes im Operationsgebiet fördern. Den Patienten werden Vitamine (C, A, E, Gruppe B, D3, Kalzium, Zink) verschrieben, die die Heilung von Haut, Weichteilen und Knochen fördern, das Immunsystem stärken und den Allgemeinzustand des Körpers verbessern. Im Krankenhaus werden Vitamine intramuskulär und oral verabreicht; nach der Entlassung kann der Arzt die Einnahme von Vitamin- und Mineralstoffkomplexen empfehlen.
Nach der chirurgischen Behandlung passen sich Kreislauf und Atmungssystem gut an den medikamentös induzierten Schlaf an. Vom ersten bis zum zehnten Behandlungstag werden den Patienten Atemübungen, Massagen und therapeutische Übungen empfohlen.
Während der Rehabilitationsphase werden physiotherapeutische Behandlungen verordnet, die auf die Steigerung des Tonus der Skelett- und Atemmuskulatur sowie auf die Entwicklung einer korrekten Körperhaltung und eines korrekten Gangs abzielen: Elektrophorese, Elektro- und Magnetfeldtherapie, Wärmebehandlungsverfahren (Heilschlamm, Paraffin, Ozokerit), Hydrotherapie (Schwimmen, Hydromassage, Perlenbäder).
Alternative Behandlung
Die traditionelle Medizin kann bei der Vorbereitung auf eine Operation helfen und die Genesungsprozesse im Körper anregen, indem sie ihn mit natürlichen statt synthetischen Vitaminen versorgt.
Sinnvoll ist die Einnahme von Vitamin- und Mineralstoffmischungen, die das Immunsystem stärken, die Durchblutung verbessern und die Heilung postoperativer Wunden beschleunigen.
- 500 g Cranberries, ein Glas geschälte Walnüsse und vier große Äpfel mit grüner Schale mahlen und das Kerngehäuse entfernen. Ein halbes Glas Wasser und 500 g Zucker hinzufügen und bei schwacher Hitze erhitzen. Unter regelmäßigem Rühren aufkochen lassen. In einem Glas mit Deckel aufbewahren. Mehrmals täglich einen Esslöffel einnehmen.
- Getrocknete Aprikosen, Rosinen, Walnüsse und Zitronen zu gleichen Gewichtsteilen mahlen und dabei die Kerne, aber die Schale entfernen. Die gleiche Menge Honig dazugeben und gut verrühren. Im Kühlschrank in einem Glas mit Deckel aufbewahren. Morgens 30 Minuten vor dem Essen einen Esslöffel dieser Mischung einnehmen.
Es ist gut, frisch zubereitete Säfte aus verfügbarem Gemüse und Obst (im Winter Karotten, Äpfel, Zitrusfrüchte) zu trinken. Sie können gemischt werden, zum Beispiel ist die klassische Kombination Karotten und Äpfel. Die Saftkur dauert drei Wochen: 1 Woche – einmal täglich morgens vor den Mahlzeiten ein halbes Glas, 2 Wochen – die gleiche Menge, aber morgens und vor dem Mittagessen, 3 Wochen – wieder einmal täglich ein halbes Glas. Die Kur kann wiederholt werden, jedoch frühestens nach zehn Tagen.
Sie können sowohl schwarzen als auch grünen Tee mit getrockneten Zitrusschalenstücken aufbrühen.
Sie können Ihre Immunität stärken und Ihre Durchblutung verbessern, insbesondere im Winter und Frühling, wenn Ihr Körper unter Vitaminmangel leidet, indem Sie verschiedene Kräuterbehandlungen anwenden. Die folgenden Kräutermischungen werden anstelle von Tee zum Frühstück nach den Mahlzeiten getrunken.
- Zerkleinerte Brennnessel- und Zitronengrasblätter (je 150 g) mit 50 g Salbei mischen. Einen Teelöffel der Kräutermischung in einer Thermoskanne mit 200 ml kochendem Wasser überbrühen. Nach zwei Stunden abseihen und einen Teelöffel Honig hinzufügen.
- Aus gehacktem Schöllkraut, Erdbeerblättern und Kamillenblüten eine Kräutermischung zubereiten. Einen Esslöffel der Mischung mit 250 ml kochendem Wasser überbrühen und nach 20 Minuten abseihen.
Ein Aufguss aus getrockneter roter Eberesche wird viermal täglich in einem halben Glas getrunken: zwei Esslöffel Beeren in ½ Liter kochendem Wasser aufbrühen, mindestens eine Viertelstunde ziehen lassen, abseihen, Honig kann hinzugefügt werden.
Homöopathie ist eine konservative Behandlungsmethode und kann bei angeborenen Fehlbildungen kaum helfen. Homöopathische Präparate können jedoch durchaus zur Vorbereitung auf Operationen oder zur Aktivierung des Heilungsprozesses eingesetzt werden. Arsenicum album, Arnica und Mancinella fördern die Wundheilung, Calcarea fluorica und Calcarea phosphorica die Knochenfusion. Homöopathische Präparate sollten von einem homöopathischen Arzt verschrieben werden.
Das homöopathische Medikament Traumeel S kann postoperativ eingesetzt werden und profitiert von seinen starken stärkenden Eigenschaften. Die Wirksamkeit des Medikaments beruht auf seiner Fähigkeit, die Reaktionskette des Immunsystems zu aktivieren und den Klon von Th3-Lymphozyten zu stimulieren. Dadurch wird das Gleichgewicht von pro- und entzündungshemmenden Zytokinen an der Operationsstelle normalisiert, was zur Beseitigung von Ödemen, Schmerzen und Hyperämie beiträgt. Es stellt die gestörte Mikrozirkulation des Blutes und die Gewebefunktionen wieder her.
Die Injektionen erfolgen intramuskulär und intradermal unter die Haut mittels Biopunktur und Homöosiniatrie. Die Tagesdosis beträgt für Patienten ab sechs Jahren 2,2 ml, für Kinder unter sechs Jahren maximal 0,55 ml. In schweren Fällen können Erwachsenen zwei Ampullen täglich verabreicht werden.
Wenn sich der Zustand verbessert, wechseln Sie zur Tablettenform des Arzneimittels (sublingual): Patienten ab drei Jahren kann dreimal eine Tablette verschrieben werden, 0-2 Jahre - dreimal eine halbe Tablette. Zur Linderung akuter Zustände werden die Tabletten im Abstand von einer Viertelstunde aufgelöst. Dieser Vorgang kann zwei Stunden lang (maximal acht Mal) durchgeführt werden.
Prognose
Die meisten Fälle dieses angeborenen Körperdefekts beschränken sich auf eine muskuläre Unterentwicklung, die weder die Funktion der Gliedmaßen und inneren Organe noch die Fruchtbarkeit der Frau beeinträchtigt und ein behebbarer kosmetischer Defekt ist. Selbst bei komplexeren kombinierten Läsionen garantiert eine rechtzeitige Behandlung dem Patienten die Möglichkeit, ein erfülltes Leben zu führen.


 [
[