
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ablehnung von Zahnimplantaten
Facharzt des Artikels
Zuletzt überprüft: 05.07.2025
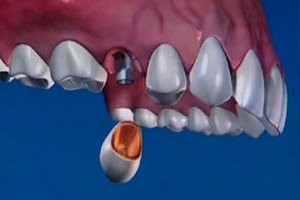
Zahnimplantate sind derzeit die optimale Methode, verlorene Zähne zu ersetzen. Immer mehr Menschen bevorzugen Implantate anstelle von klassischem herausnehmbarem Zahnersatz oder orthopädischen Zahnkonstruktionen. Dies liegt vor allem an der hohen Funktionsstabilität von Implantaten und der Möglichkeit, ein ästhetisches Ergebnis zu erzielen. Der Wettbewerb auf dem Dentalmarkt führt dazu, dass Implantate jedes Jahr für immer zugänglicher werden. Neben den unbestreitbaren Vorteilen der Implantation gibt es jedoch auch eine Reihe von Kontraindikationen für diese Behandlungsart. Diese schränken den Kreis potenzieller Patienten erheblich ein. Darüber hinaus gibt es weitere Faktoren, die Menschen dazu zwingen, diese Art der Zahnrekonstruktion abzulehnen. Dies sind vor allem die finanziellen Schwierigkeiten, mit denen eine Person konfrontiert wird, wenn sie die Kosten einer komplexen Behandlung erfährt. Der zweite Grund ist die Angst des Patienten vor einer möglichen Abstoßung des Implantats. In der Regel ist die Frage der finanziellen Möglichkeiten der häufigste Grund für die Ablehnung einer Implantation. Angst vor einer Abstoßung tritt in der Regel bei einer kleineren Anzahl von Personen auf, häufig bei Personen, deren Erfahrungen mit einer Implantation erfolglos waren. Dennoch wird das Problem der Implantatabstoßung derzeit von führenden Herstellern zahnmedizinischer Geräte aktiv untersucht. Die Technologien zur Herstellung, Verarbeitung und Beschichtung von Implantaten werden ständig verbessert, wodurch die Erfolgsquote der Osseointegration erhöht wird. Die individuellen Eigenschaften jedes Organismus bergen jedoch immer ein gewisses Risiko auf dem Weg zum gewünschten Ergebnis.
Warum wird das Implantat abgestoßen?
Es gibt viele Gründe für den Verlust eines Implantats. Jeder Fall einer erfolglosen Implantation hat seine eigenen, einzigartigen Faktoren, die zusammen zu einem unbefriedigenden Ergebnis führen. Betrachtet man jedoch die Hauptursachen für jede Situation, sind die häufigsten: Periimplantitis und Mukositis, Implantatabstoßung selbst, allergische Reaktion, Komplikationen im Zusammenhang mit der Kieferhöhle und Implantatversagen.
Periimplantitis
Periimplantäre Implantate sind eine ansteckende, entzündlich-destruktive Erkrankung, die die Knochenstrukturen und Weichteile rund um das Implantat befällt. Es ist erwähnenswert, dass diese Komplikation unter allen Gründen für eine erfolglose Implantation eine führende Rolle spielt. Patienten haben daher Angst vor dieser Komplikation, was oft dazu führt, dass sie eine Zahnimplantation ablehnen. Auslöser für die Entwicklung dieser Erkrankung können viele Faktoren sein. Minderwertige Implantate können aus billigen Legierungen hergestellt sein oder eine Beschichtung aufweisen, die das Einwachsen des Implantats nicht fördert. Auch eine unsachgemäß durchgeführte Operation kann die Ursache sein. Zu den Fehlern können Verstöße gegen aseptische und antiseptische Regeln, Abweichungen von Knochenbehandlungsprotokollen (Überhitzung des Knochens, falsche Wahl der Fräser usw.) und die Fixierung orthopädischer Strukturen gehören.
Es lohnt sich auch, auf die Hygiene nach der Implantation zu achten. Viele Menschen mittleren und höheren Alters können sich nicht an eine neue, längerfristige Methode der Mundpflege gewöhnen. Dies führt zur Entstehung von Karies an den verbleibenden Zähnen und zur Entwicklung von entzündlichen Erkrankungen wie Mukositis, Gingivitis und Parodontitis.
Periimplantitis kann auch durch die Implantation von Implantaten bei Patienten verursacht werden, bei denen diese kontraindiziert sind. Viele Menschen möchten dem Zahnarzt nicht von ihren körperlichen Erkrankungen erzählen. Dies geschieht aus verschiedenen Gründen. Manche Patienten halten diese Informationen für eine Operation in der Mundhöhle nicht für notwendig. Andere befürchten, dass der Arzt die Implantatbehandlung ablehnt und sie anschließend eine herausnehmbare Prothese tragen müssen. Dadurch kann es zu Komplikationen kommen, die zum Verlust des Implantats führen können.
Das klinische Bild einer Periimplantitis ähnelt einer Verschlimmerung einer Parodontitis. Im betroffenen Bereich verfärbt sich die Schleimhaut leuchtend rot. Beim Zähneputzen kann das Zahnfleisch um das Implantat herum bluten. Ein häufiges Anzeichen einer Periimplantitis ist eine Fistel, die im Bereich des Implantatvorsprungs am Zahnfleisch auftritt. Der Allgemeinzustand ist nicht immer beeinträchtigt, jedoch sind ein Anstieg der Körpertemperatur und das Auftreten von Vergiftungssymptomen möglich. Eine Implantatbeweglichkeit wird beobachtet, wenn die Periimplantitis kurz nach dem Einschrauben des Implantats oder in fortgeschrittenen Stadien der Erkrankung auftritt.
Zur Diagnose einer Periimplantitis ist eine Röntgenuntersuchung erforderlich. Abhängig vom Ausmaß der Knochenzerstörung um das Implantat herum wird der Schweregrad der Erkrankung bestimmt. Die erste Klasse der Periimplantitis manifestiert sich durch eine geringfügige horizontale Zerstörung des Knochengewebes. Die zweite Klasse ist durch einen mäßigen horizontalen Knochenverlust und die Bildung eines einseitigen vertikalen Knochendefekts im Bereich des Implantats gekennzeichnet. Die dritte Klasse unterscheidet sich von der zweiten dadurch, dass der vertikale Defekt das Implantat allseitig umgibt. In diesem Stadium kann eine Implantatbeweglichkeit beobachtet werden. Das vierte Stadium ist durch eine ausgeprägte Knochenresorption mit Zerstörung einer der Wände des Alveolarfortsatzes gekennzeichnet.
Die Behandlung einer Periimplantitis sollte so früh wie möglich beginnen. Nur unter dieser Voraussetzung ist es möglich, das Implantat zu erhalten und negative Folgen (Implantatentfernung) zu vermeiden. Die Methode zur Beseitigung des entzündlich-destruktiven Prozesses hängt in erster Linie vom Stadium des pathologischen Prozesses ab. Darüber hinaus ist es wichtig, in welchem Stadium der Implantation die Periimplantitis aufgetreten ist. Befindet sich das Implantat im Stadium der Osseointegration, wird ein Einschnitt vorgenommen, ein Zugang zum Implantat geschaffen und der Stopfen herausgeschraubt. Anschließend wird die Wunde mit antiseptischen Lösungen gespült und ein Zahnfleischformer eingesetzt. Nach der Verschreibung einer entzündungshemmenden medikamentösen Behandlung verschwinden die Krankheitssymptome innerhalb von 3-4 Tagen. Eine Woche nach der Therapie wird der Zahnfleischformer entfernt und der Stopfen eingeschraubt. Bei korrekter Durchführung aller Maßnahmen schließt sich die Wunde von selbst. Die zweite und dritte Phase erfordern zusätzliche Maßnahmen, bei denen Knochensubstanz in die Resorptionszone eingebracht wird. Die vierte Klasse der Periimplantitis kann mit der gleichen Technik behandelt werden, die Erfolgsaussichten sind jedoch gering. In den meisten Fällen ist eine Entfernung des Implantats mit Reimplantation nach 6 Monaten erforderlich.
Mukositis und Hyperplasie der Schleimhaut
Mukositis ist eine weniger gefährliche Komplikation als Periimplantitis. Dies liegt vor allem daran, dass der pathologische Prozess nur das Weichgewebe um das Implantat herum betrifft. Vergleicht man klassische Zahnerkrankungen, so ist Mukositis mit Gingivitis und Periimplantitis mit Parodontitis vergleichbar. Trotz ihrer relativ geringen Bedeutung sollte Mukositis ernst genommen werden, da sie durch Periimplantitis kompliziert werden kann. Die häufigsten Ursachen dieser Erkrankung sind ein akutes Trauma mit Infektion an der Wundoberfläche, ein chronisches Trauma und Verstöße gegen die Mundpflegeregeln.
Das klinische Bild einer Mukositis äußert sich in Rötung, Zyanose und Schwellung im betroffenen Bereich. Betroffene klagen möglicherweise über Schmerzen, Juckreiz, Brennen, Speichelviskosität und Mundbeschwerden. Um das Implantat herum wird manchmal Granulationswachstum festgestellt, was auf Hyperplasieprozesse hinweist. Im Röntgenbild sind keine Veränderungen erkennbar.
Die Behandlung einer Mukositis beschränkt sich auf die Beseitigung der Ursache. Dazu führt der Arzt eine professionelle Zahnreinigung durch, verschreibt antiseptische und entzündungshemmende Medikamente und passt die Zahnreinigungstechnik an. Bei Granulation im Implantatbereich wird eine gründliche Kürettage unter Anwendung von Parodontalverbänden durchgeführt.
Vorschieben des Implantats in die Kieferhöhle
Ein Implantat, das in die Kieferhöhle gelangt, kommt selten vor, verursacht jedoch erhebliche Probleme. Der Grund für die Lokalisation des Implantats in der Kieferhöhle ist vor allem eine falsche Behandlungsplanung. Einige Kliniken versuchen, die Preise ihrer Leistungen zu senken, weigern sich jedoch, die wesentlichen Prinzipien der Implantologie einzuhalten. Eine korrekte Behandlungsplanung umfasst beispielsweise die Durchführung eines CT-Scans, dessen gründliche Analyse und eine digitale Modellierung der Implantation. Letzterer ermöglicht es, die Position des zukünftigen Implantats sowie dessen erforderliche Größe, Durchmesser und Form millimetergenau zu bestimmen. Dank eines CT-Scans lassen sich die Grenzen der Kieferhöhle erkennen und die Notwendigkeit eines Sinuslifts abwägen. Werden diese Schritte versäumt, wird die Implantation unvorhersehbar. Beispielsweise kann eine falsch gewählte Implantatlänge zu einer Perforation der Kieferhöhle führen. Infolgedessen kann das Implantat vollständig in die Kieferhöhle fallen. Ein weiterer Risikofaktor für diese Komplikation ist eine signifikante Kieferatrophie. In diesem Fall ist der Implantatfixierungsbereich zu klein und der künstliche Knochen bleibt nach dem Sinuslift lange Zeit weich. Infolgedessen kann sich das Implantat tiefer in die Kieferhöhle verlagern.
Das klinische Bild einer Implantatbewegung in die Kieferhöhle ist recht unvorhersehbar. Beispielsweise kann ein Fremdkörper, der in die Kieferhöhle gelangt, eine Entzündung (Sinusitis) auslösen. Es sind auch Fälle bekannt, in denen das Implantat beim Niesen durch die Nasengänge austritt. Dies deutet darauf hin, dass der Ausgang eines Implantats in der Kieferhöhle schwer vorherzusagen ist.
Die Behandlung dieser Komplikation umfasst einen chirurgischen Eingriff und die Entfernung des Fremdkörpers. Bei der Operation wird ein Zugang durch die Seitenwand der Kieferhöhle geschaffen, indem ein Teil davon herausgeschnitten wird. Nach der Entfernung des Implantats wird der herausgeschnittene Wandabschnitt wieder eingesetzt und vernäht. Nach Feststellung der Ursache der Komplikation und des Zustands der Kieferhöhle werden die erneute Implantation und die Vorgehensweise festgelegt.
Allergische Reaktion
Titan ist eines der Schlüsselmetalle der modernen Medizin. Es ist das optimale Material für die Herstellung von künstlichen Gelenken, Befestigungselementen und Zahnimplantaten. Titan gilt heute als bioinertes Material, d. h. es ist neutral gegenüber biologischem Gewebe. Diese Eigenschaft ermöglicht die erfolgreiche Integration von Implantaten in den Knochen. Seine biologischen Eigenschaften sind jedoch noch nicht vollständig erforscht. Einige Forscher behaupten, dass Titan allergische Reaktionen auslösen kann. Die meisten Experten teilen diese Meinung jedoch nicht. Sie glauben, dass ein Implantat eine Allergie auslösen kann, aber nicht Titan, sondern Verunreinigungen anderer Substanzen dafür verantwortlich sind. Tatsächlich ist die Herstellung von reinem Titan technologisch sehr schwierig. Während große Unternehmen es sich leisten können, verwenden Hersteller billiger Implantate weit entfernt von reinem Titan. In der Regel enthält die Legierung neben Titan selbst auch Eisen, Nickel, Silizium, Kohlenstoff und andere Elemente. Ihr Anteil in der Legierung kann je nach den technologischen und wirtschaftlichen Möglichkeiten des Herstellers variieren. Wenn wir jedoch von Allergien sprechen, wäre es logisch anzunehmen, dass es die Verunreinigungen sind, die eine Reaktion auf das Implantat auslösen. Dies wird damit begründet, dass diese Stoffe allergene Eigenschaften haben. Da sich auch diese Theorie noch im Forschungsstadium befindet, können Wissenschaftler noch keine konkrete Antwort geben.
Das klinische Bild einer Allergie gegen ein Implantat kann als klassisch bezeichnet werden. Die Person leidet unter Mundtrockenheit, Brennen und Juckreiz des Zahnfleisches. Zur Diagnose sollte ein Allergietest durchgeführt werden, der eine genaue Identifizierung und Eliminierung des Allergens ermöglicht.
Die Behandlung einer Allergie sollte sich nach dem individuellen Krankheitsbild richten. Ideal wäre natürlich der Austausch des Implantats durch ein Zirkoniumimplantat. Allerdings ist nicht jeder Patient bereit, die gesamte Behandlung von vorne zu beginnen. Daher sollte zunächst eine antiallergische Therapie durchgeführt werden. Erst danach, wenn keine Besserung eintritt, muss die Struktur entfernt und durch eine Zirkoniumstruktur ersetzt werden. Tritt jedoch eine Besserung ein, sollte der Zustand des Implantats eine Zeit lang genau beobachtet werden.
Implantatversagen
Die meisten Implantate bestehen aus einem sehr robusten Material – Titan. Wie bereits erwähnt, sparen viele Hersteller jedoch an Forschung und Technologie. Dies ermöglicht es ihnen, mit größeren Unternehmen zu konkurrieren und den Verbrauchern günstigere Produkte anzubieten. Infolgedessen kommen viele Implantatsysteme von eher minderer Qualität auf den Markt, was zu unerwarteten Komplikationen nach der Zahnrehabilitation führt.
Ein Implantatbruch ist eine seltene und gefährliche Komplikation. Neben der Beeinträchtigung des gesamten Behandlungsergebnisses entstehen sowohl Patient als auch Arzt ernsthafte Probleme. Erstens wird das gebrochene Implantat beweglich. Dadurch können pathogene Mikroorganismen in den Bruchspalt gelangen und eine entzündliche Erkrankung auslösen. Es ist außerdem zu beachten, dass die Implantatfragmente vollständig entfernt werden müssen. Die Entfernung eines mit dem Knochen verwachsenen Implantats ist selbst für einen erfahrenen Chirurgen keine leichte Aufgabe.
Wenn das Implantat infolge einer schweren Verletzung gebrochen ist, wird die Aufgabe dadurch erschwert, dass mit der Struktur auch eine große Menge menschlichen Knochengewebes verloren geht.
Symptome einer Implantatabstoßung
Die Implantatabstoßung ist eine Erkrankung, die mit einem entzündlichen Prozess im Knochen um das Implantat herum einhergeht. Der Unterschied zur Periimplantitis besteht darin, dass bei der Periimplantitis der Knochen lediglich resorbiert wird und in diesem Fall der Fokus des Entzündungsprozesses liegt. Tatsächlich kann die Implantatabstoßung als lokale Osteomyelitis bezeichnet werden.
Das klinische Bild einer Implantatabstoßung kann sich auf verschiedene Weise äußern. An der Grenze zwischen Knochen und Implantat kann Granulationsgewebe auftreten. Gründe dafür sind häufig eine Überhitzung des Knochens während der Vorbereitung des Implantatbetts. Ein weiterer Auslöser kann eine unsterile Oberfläche des Implantats sein, die pathogene Mikroorganismen enthält. Vergessen Sie außerdem nicht das Immun- und Hormonsystem des Körpers, das die Implantation gewährleistet. Funktionieren diese Systeme nicht richtig, ist die Integration des Implantats zunächst unmöglich.
Symptome einer Implantatabstoßung sind: Schmerzen, Schwellung und Rötung des Zahnfleisches im Bereich des Implantats. Wenn die Operation in einem Schritt durchgeführt wurde (wenn der intraossäre Teil und das Abutment ein Stück sind), kann der Patient die Beweglichkeit der Struktur spüren. Darüber hinaus wird das Zahnimplantat im Falle einer Abstoßung aufgrund der übermäßigen Beweglichkeit häufig vom Patienten selbst entfernt. Wenn die zahnärztliche Rehabilitation in einem zweistufigen Schritt durchgeführt wurde, wird der intraossäre Teil unter dem Druck des Granulationsgewebes selbstständig herausgedrückt. Danach ist der Entzündungsprozess deutlich zurückgegangen. Das Röntgenbild zeigt eine etwa 1 mm breite Zone der Knochenzerstörung um den gesamten Umfang des Implantats. Die Behandlung dieses Zustands besteht in der Entfernung des Implantats und einer entzündungshemmenden Therapie. Eine erneute Implantation kann frühestens nach 6 Monaten erfolgen.
Das zweite Krankheitsbild der Implantatabstoßung ist durch die Bildung eines Sequesters gekennzeichnet, der das Implantat und den umgebenden Knochen umschließt. Dieser pathologische Prozess wird in der Regel durch eine starke Überhitzung des Knochens während der Präparation oder durch die Implantation in einem Bereich mit geringer Blutversorgung des Knochengewebes ausgelöst. Einige Tage nach der Operation verspürt der Patient einen stechenden Schmerz im Implantationsbereich. Schmerzmittel wirken nur vorübergehend, und entzündungshemmende Medikamente erzielen nicht die gewünschte Wirkung. In den ersten 14 Tagen sind im Röntgenbild keine pathologischen Prozesse erkennbar, jedoch kann sich das Implantat in dieser Zeit verschieben. Die Behandlung dieser Form der Implantatabstoßung besteht in der Entfernung des Implantats, dem Stoppen des Entzündungsprozesses und der Beseitigung des entstandenen Knochendefekts.
Vorbeugung von Komplikationen nach der Implantation
Die Vorbeugung von Komplikationen sollte bereits bei der Behandlungsplanung berücksichtigt werden. Eine sorgfältige Diagnostik, die Abwägung von Indikationen und Kontraindikationen, Motivation und Beruf des Patienten sind wichtig für die Vorhersage des Behandlungsergebnisses. Hören Sie stets aufmerksam zu und befolgen Sie die Anweisungen des Arztes. Selbst wenn Sie mit Hygienemaßnahmen bestens vertraut sind, kann eine erneute Information das Ergebnis nur verbessern. Nach der Implantation ist die Wahrscheinlichkeit einer Periimplantitis und einer Implantatabstoßung immer gegeben. Auslöser können somatische Erkrankungen sein. Legen Sie daher schlechte Gewohnheiten ab und pflegen Sie einen gesunden Lebensstil. Dies beugt vielen unangenehmen Erkrankungen vor, die alle Körpersysteme betreffen. Tragen Sie beim Sport stets Schutzausrüstung. Die Einhaltung der Sicherheitsvorschriften verlängert die Lebensdauer der Implantate um viele Jahre.
Lohnt sich eine Implantation?
Die Implantation ist eine komplexe und umfassende Form der zahnärztlichen Rehabilitation. Sie hat sowohl Vor- als auch Nachteile. Nach Betrachtung der verschiedenen Komplikationen einer Implantation stellt sich möglicherweise die Frage: „Lohnt sich der Einsatz von Implantaten überhaupt?“ Die Entscheidung liegt bei Ihnen. Wenn Sie jedoch die finanziellen Mittel für eine Implantation haben, sollten Sie diesen Schritt unbedingt wagen. Zahnimplantate stellen heute den Höhepunkt der Zahnmedizin dar. Sie bieten viele Vorteile und sind hochwirksam. Mithilfe von Implantaten können einzelne oder alle Zähne im Ober- und Unterkiefer ersetzt werden. Versorgungen auf Implantaten wirken ästhetisch ansprechend und natürlich. Ein schönes Lächeln verleiht einem Menschen so viel Selbstvertrauen, dass eine erfolgreiche Implantation ihn dazu anregt, mehr mit anderen zu kommunizieren. Dies eröffnet neue Perspektiven in Beruf, Familie und Freundschaft.
Es sei daran erinnert, dass Sprachfehler nach der Implantation korrigiert werden können. Wenn die Diktionsstörungen auf fehlende Zähne oder deren falsche Position zurückzuführen sind, ermöglicht die Implantation einer Person, ernsthafter und eindrucksvoller zu sprechen.
Eine normale Kaufunktion ist einer der wichtigsten Faktoren für die Gesundheit des Magen-Darm-Trakts. Ohne Zähne wird die Nahrung nicht richtig zerkleinert. Dadurch ist der Verdauungsprozess weniger produktiv. Implantatprothesen zeichnen sich durch eine ideale anatomische Form aus, die ein hocheffizientes Kauen der Nahrung ermöglicht.
Haltbarkeit
Die Lebensdauer von Implantaten wird in zehn Jahren berechnet. Dies liegt an der hohen Festigkeit der Struktur und der gleichmäßigen Lastverteilung auf die Zähne. Bei Verwendung von Zahnbrücken beträgt die optimale Lebensdauer 10-15 Jahre. Es ist erwähnenswert, dass diese Option recht gut ist, wenn es um Zahnprothetik geht. Viele Menschen lassen sich jedoch schon in jungen Jahren Zahnbrücken einsetzen. Wenn sich also jemand mit 30 Jahren einer Prothese unterzieht, wird er höchstwahrscheinlich bereits mit 45 Jahren ohne Brückenprothese und Stützzähne dastehen. Wenn eine Implantation durchgeführt wurde, bleiben das Implantat und die Stützzähne bei richtiger Pflege erhalten. Darüber hinaus kann eine Prothese auf einem Implantat ein Leben lang halten. Die Entfernung eines Implantats nach fünf oder mehr Jahren ist meist mit dem Auftreten allgemeiner somatischer Pathologien verbunden.
Finanzieller Nutzen
Auf den ersten Blick scheinen Implantate eine sehr teure Behandlungsmethode zu sein. Ihre Lebensdauer rechtfertigt jedoch die Kosten voll und ganz. Beispielsweise müssen klassische herausnehmbare Totalprothesen alle 5 Jahre erneuert werden. Das bedeutet, dass Sie sich in 20 Jahren viermal einer Prothetik unterziehen müssen. Hinzu kommen die Kosten für die Fixierpaste, die höchstwahrscheinlich zur Befestigung der Unterkieferprothese benötigt wird. Infolgedessen betragen die Ausgaben für herausnehmbare Prothesen über 20 Jahre nicht weniger als die Kosten für die Implantation. Und wenn man die Lebensqualität mit herausnehmbarer Prothese und Implantation vergleicht, ist letztere Option vorzuziehen und rationaler.


 [
[