
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Eine ektopische Eileiterschwangerschaft
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
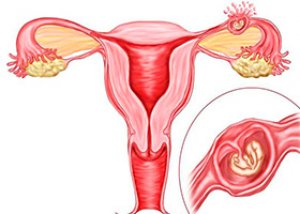
Symptome ektopische Eileiterschwangerschaft
Eine Eileiterschwangerschaft verursacht im Körper einer Frau die gleichen Veränderungen wie eine Gebärmutterschwangerschaft: Verzögerung der Menstruation, Schwellung der Brustdrüsen, Auftreten von Kolostrum, Übelkeit und Geschmacksstörungen.
Fortschreitende Eileiterschwangerschaft
Bei der Untersuchung wird eine Zyanose des Scheidenvorhofs, der Vaginalschleimhaut und des Gebärmutterhalses festgestellt. Die Gebärmutter vergrößert sich, wird weicher, die Gebärmutterschleimhaut wandelt sich in eine Dezidualmembran um. Der Gelbkörper der Schwangerschaft wird im Eierstock gebildet, die immunologische Reaktion auf die Schwangerschaft ist positiv.
Interstitielle Eileiterschwangerschaft
Eine interstitielle Eileiterschwangerschaft vor ihrem Abbruch, der meist im 3.-4. Monat auftritt, unterscheidet sich nicht von einer normalen Gebärmutterschwangerschaft und wird daher nicht diagnostiziert. Ihr Abbruch erfolgt als äußerer Riss der Fruchtblase, begleitet von starken Blutungen und einem deutlich ausgeprägten Krankheitsbild. Eine genaue Diagnose wird in der Regel während einer Operation gestellt, wenn eine Deformation der Gebärmutter aufgrund der Vorwölbung einer ihrer Ecken, einer hohen Trennung des Bandapparates von der betroffenen Seite in der Schräglage des Gebärmutterfundus festgestellt wird. Das Perforationsloch kann unterschiedlich groß sein, kommuniziert aber nicht mit der Gebärmutterhöhle; oft ragt Choriongewebe aus der Wunde heraus. Massiver Blutverlust erfordert schnelles Handeln des Gynäkologen und Anästhesisten.
Ruptur des Eileiters
Ein geplatzter Eileiter ist durch ein akutes Krankheitsbild gekennzeichnet. Die Patientin verspürt plötzlich einen akuten Schmerzanfall im Unterbauch mit Ausstrahlung in den Enddarm. Kalter Schweiß, Blässe und sogar kurzzeitige Bewusstlosigkeit sowie Blutdruckabfall sind möglich. Der Puls wird schwach und schnell. Der Blutdruck kann gesenkt sein. Die Körpertemperatur ist normal oder erhöht. Das Phrenicus-Symptom ist positiv, wenn sich mindestens 500 ml Blut in der Bauchhöhle befinden und Symptome einer Peritonealreizung auftreten. Bei einer geplatzten Eileiterschwangerschaft hängt der Zustand der Patientin vom Ausmaß des Blutverlustes ab: Er kann zufriedenstellend, mittelschwer oder schwer sein.
Der Bauch ist mäßig angeschwollen, es besteht eine leichte Anspannung der Muskeln der vorderen Bauchdecke und Schmerzen im Unterbauch, häufiger auf der Seite des gerissenen Eileiters. In den seitlichen Teilen des Bauches wird ein dumpfes Klopfgeräusch festgestellt (freies Blut in der Bauchhöhle). Das Shchetkin-Blumberg-Symptom ist schwach ausgeprägt. Bei einer gynäkologischen Untersuchung (diese sollte äußerst sorgfältig durchgeführt werden, um wiederholte Schmerzschocks, verstärkte Blutungen und Kollaps zu vermeiden) wird üblicherweise eine leichte Vergrößerung der Gebärmutter festgestellt, deren Palpation und Bewegungen des Gebärmutterhalses stark schmerzhaft sind. Durch den seitlichen Scheidengewölbe im Bereich der Gliedmaßen werden Pastosität und eine tumorartige Bildung einer teigigen Konsistenz ohne klare Konturen festgestellt. Der hintere Gewölbebogen ist abgeflacht oder ragt sogar in die Vagina hinein. Die Palpation des hinteren Gewölbes ist stark schmerzhaft. Kurz nach dem Schmerzanfall tritt leichter dunkler blutiger Ausfluss aus dem Gebärmutterhalskanal auf (in den ersten Stunden kann dieser fehlen). Wenige Stunden nach dem Schmerzanfall wird das Dezidualgewebe, ein fast vollständiger Abdruck der Gebärmutterhöhle, von der Gebärmutter abgestoßen. Der Zustand der Patientin kann sich für einige Zeit stabilisieren oder sogar verbessern, doch mit zunehmenden inneren Blutungen entwickelt sich ein Bild von schwerem Kollaps und Schock. Der Schweregrad des Zustands der Patientin wird durch das Ausmaß des Blutverlusts bestimmt, wobei die Anpassungsfähigkeit der Patientin an den Blutverlust von großer Bedeutung ist.
Ein aussagekräftiger diagnostischer Test ist die Kuldozentese, die das Vorhandensein von freiem Blut in der Bauchhöhle bestätigt. Das durch die Punktion gewonnene Blut ist dunkel gefärbt, enthält weiche Gerinnsel und gerinnt nicht, was es von Blut aus einem Blutgefäß (scharlachrotes Blut mit schneller Gerinnselbildung) unterscheidet. Wird durch die Punktion durch den hinteren Fornix kein Blut gewonnen, schließt dies die Diagnose einer Eileiterschwangerschaft nicht aus, da die Punktion möglicherweise fehlerhaft durchgeführt wurde oder sich aufgrund von Verwachsungen und Wucherungen im Beckenbereich kein Blut in der retrouterinen Höhle befindet. Ein Hämoperitoneum gilt als Indikation für eine Notfalloperation. Ein Eileiterriss ist eine relative Kontraindikation für eine organerhaltende Operation. Ein hämorrhagischer Schock Grad II–III ist eine Indikation für eine Laparotomie. In dieser Hinsicht hängt die Wahl des chirurgischen Zugangs bei einem Eileiterriss vom Zustand der Patientin ab.
Eileiterabtreibung
Die Symptome eines Eileiteraborts bestehen aus einer Kombination objektiver und subjektiver Schwangerschaftsanzeichen sowie Symptomen eines Schwangerschaftsabbruchs. Üblicherweise treten nach einer kurzen Verzögerung der Menstruation krampfartige, periodisch wiederkehrende Schmerzattacken im Unterbauch auf, oft einseitig. Aus dem Genitaltrakt tritt spärlicher, dunkler, blutiger Ausfluss auf, der durch die Abstoßung der Decidualmembran der Gebärmutter verursacht wird. Ein Eileiterabort dauert in der Regel lange und verläuft oft ohne akute klinische Manifestationen. Zu Beginn der Erkrankung gelangt Blut aus der Ablösung der Eizelle vom Eileiter in kleinen Mengen in die Bauchhöhle, ohne dass es zu akuten Peritonealsymptomen und Anämie kommt. Eine Labilität von Puls und Blutdruck, insbesondere bei Positionswechseln, gilt jedoch als recht charakteristisches Symptom. Weitere klinische Manifestationen eines Eileiteraborts sind wiederholte Blutungen in die Bauchhöhle, die Bildung eines retrouterinen Hämatoms und Anämie. Es treten Symptome einer Peritonealreizung auf. Bei einer vaginalen Untersuchung wird häufig die Gebärmutter vergrößert. Bei einer Verschiebung der Gebärmutter, ihres Gebärmutterhalses und des hinteren Gewölbes treten starke Schmerzen auf. Links oder rechts der Gebärmutter ist häufig eine stark schmerzhafte runde Formation zu ertasten.
Diagnose ektopische Eileiterschwangerschaft
Die Diagnose einer fortschreitenden Eileiterschwangerschaft im Frühstadium ist äußerst schwierig. Bei einer fortschreitenden Eileiterschwangerschaft ist der Allgemeinzustand in der Regel zufriedenstellend. Es gibt jedoch Anzeichen, die eher für eine Eileiterschwangerschaft als für eine Gebärmutterschwangerschaft charakteristisch sind:
- der hCG-Gehalt ist etwas niedriger als bei einer intrauterinen Schwangerschaft gleicher Dauer;
- die Vergrößerung der Gebärmutter entspricht nicht dem erwarteten Gestationsalter;
- Im Bereich der Gliedmaßen ist eine tumorartige Gebilde von teigiger Konsistenz tastbar, die bei der Untersuchung schmerzhaft ist.
Dank der Verbesserung der diagnostischen Qualität (vor allem Ultraschall und hCG-Überwachung) ist es heute möglich, eine fortschreitende Eileiterschwangerschaft zu diagnostizieren. Zuverlässige diagnostische Anzeichen werden durch Ultraschall (Bestimmung der befruchteten Eizelle im Eileiter) und Laparoskopie ermittelt.
Die dynamische Überwachung einer Patientin mit Verdacht auf eine fortschreitende Eileiterschwangerschaft wird nur in einem Krankenhaus mit einem 24-Stunden-Operationssaal durchgeführt, da der Abbruch plötzlich erfolgt und mit Blutungen in die Bauchhöhle einhergeht.
Bei der Anamneseerhebung werden der Verlauf des Menstruationszyklus, die Anzahl und der Ausgang früherer Schwangerschaften, die angewandten Verhütungsmethoden abgeklärt und das Risiko einer Eileiterschwangerschaft abgeschätzt.
Wenn die voraussichtliche Schwangerschaftsdauer 3–4 Wochen beträgt, keine Ultraschalldaten für eine intrauterine Schwangerschaft vorliegen und positive hCG-Ergebnisse im Blut vorliegen, ist eine diagnostische und therapeutische Laparoskopie angezeigt.
Die Reaktion auf hCG sollte bei einem negativen Ergebnis mehrmals wiederholt werden. Unter modernen Bedingungen gilt als Hauptbehandlungsmethode für eine fortschreitende Eileiterschwangerschaft eine organerhaltende Operation mit endoskopischem Zugang.
Wen kann ich kontaktieren?
Behandlung ektopische Eileiterschwangerschaft
Der chirurgische Eingriff umfasst die Entfernung des Gebärmutterwinkels und das Anbringen zweier Reihen separater Catgut-Nähte an der Wunde: muskulär-muskulär und serös-muskulär. Die Peritonisation erfolgt unter Beteiligung des runden Gebärmutterbandes.
Weitere Informationen zur Behandlung


 [
[