
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Diagnose eines Astrozytoms des Gehirns
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
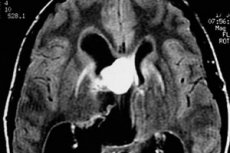
Das Problem der rechtzeitigen Diagnose und wirksamen Behandlung von Hirntumoren wird durch die späte Hilferufe der Patienten erschwert. Wie viele eilen mit Kopfschmerzen zum Arzt, insbesondere wenn das Symptom erst vor kurzem aufgetreten ist? Und wenn zu den Kopfschmerzen Erbrechen hinzukommt, hat sich der Tumor oft bereits deutlich vergrößert, insbesondere wenn es sich um eine bösartige Neubildung handelt. Bei kleinen Tumoren können dauerhafte Symptome völlig ausbleiben.
Im Frühstadium kann eine Hirnerkrankung zufällig bei einer Tomographie- oder Röntgenuntersuchung entdeckt werden. Für eine solche Untersuchung sind jedoch zwingende Gründe erforderlich.
Unabhängig davon, ob der Patient mit Beschwerden zum Termin kam oder der Tumor während der Untersuchung entdeckt wurde, interessiert sich der Arzt für die bestehenden Symptome. Zunächst wird der neurologische Status beurteilt. Dazu gehören Symptome wie Kopfschmerzen, Übelkeit, Erbrechen, Schwindel und Krampfanfälle. Der Arzt untersucht auch das Vorhandensein allgemeiner zerebraler Symptome in Form von schneller Ermüdung, verminderten kognitiven Fähigkeiten sowie lokalen Symptomen, die je nach Lage des Tumors variieren können, und führt eine vorläufige Beurteilung des Ausmaßes der intrakraniellen Hypertonie durch (Fundusuntersuchung).
Klinische Untersuchung
Bei der körperlichen Untersuchung wird der allgemeine somatische Status nach der Karnovsky- oder ECOG-Skala [ 1 ] beurteilt. Dabei handelt es sich um eine Einschätzung der Fähigkeit einer Person, ein normales aktives Leben zu führen, ohne fremde Hilfe für sich selbst zu sorgen und den Bedarf an medizinischer Versorgung zu decken. Diese Einschätzung wird auch bei der Behandlung von Krebspatienten herangezogen. Laut Karnovsky bedeutet ein Indikator von 0-10, dass die Person im Sterben liegt oder bereits tot ist, bei 20-40 Punkten muss die Person ins Krankenhaus eingeliefert werden, 50-70 Punkte deuten auf Arbeitsunfähigkeit des Patienten und möglichen Bedarf an medizinischer Versorgung hin, 80-100 Punkte zeigen normale Aktivität mit unterschiedlicher Schwere der Krankheitssymptome an.
Wird der Patient in ernstem Zustand in eine medizinische Einrichtung eingeliefert, wird sein Bewusstsein anhand der Glasgow-Skala beurteilt. Drei Hauptsymptome werden bewertet: Augenöffnen, Sprachaktivität und motorische Reaktion. Das Ergebnis wird durch die Summe der Punkte bestimmt. Die maximale Punktzahl (15) weist auf klares Bewusstsein hin, 4–8 Punkte entsprechen einem Koma und 3 Punkte weisen auf den Tod der Großhirnrinde hin.
Tests
Konventionelle Tests, die eher zur Beurteilung des allgemeinen Zustands des Körpers des Patienten und des Vorhandenseins von Begleiterkrankungen verordnet werden, sind nicht aussagekräftig für Tumoren. Die Veränderungen in den klinischen und biochemischen Bluttests sind nicht spezifisch, dienen aber als Richtlinie bei der Verschreibung der Behandlung. Zusätzlich können folgende Untersuchungen verordnet werden (allgemeine Urinanalyse, Analyse auf HIV-Antikörper, Wasserman-Reaktion, Bestimmung von Hepatitis B- und C-Markern, Tumorantigen). Da die Tumorbehandlung normalerweise mit einem chirurgischen Eingriff verbunden ist, der eine Bluttransfusion erforderlich machen kann, sind die Analyse der Blutgruppe und des Rhesusfaktors obligatorisch. Die Molekulardiagnostik von Gliomen wird in der klinischen Routinepraxis ebenfalls zunehmend eingesetzt [ 2 ], [ 3 ], [ 4 ]. Außerdem wurde ein Pilotprojekt zur Früherkennung von Astrozytomen des Gehirns mittels MRT-Untersuchung gestartet [ 5 ].
Eine histologische Untersuchung der während einer Biopsie entnommenen Tumorprobe ist obligatorisch. Das Problem ist jedoch, dass eine solche Probe nicht überall ohne Operation entnommen werden kann. Meistens wird ein kleiner Bereich des Tumors nach seiner Entfernung untersucht. Obwohl die moderne Medizin heute keine neuen Methoden der minimalinvasiven Biopsie zur Verfügung hat (z. B. die stereotaktische Biopsie, die auf zwei Arten durchgeführt wird), werden diese basierend auf den Ergebnissen instrumenteller Studien eingesetzt. [ 6 ]
Instrumentelle Diagnostik
Die instrumentelle Diagnostik von Hirntumoren umfasst:
- Magnetresonanztomographie (MRT) oder Computertomographie (CT) des Gehirns. Bevorzugt wird die MRT, die in drei Projektionen und drei Modi mit und ohne Kontrastmittel durchgeführt wird. Ist eine MRT nicht möglich, wird eine Computertomographie mit Kontrastmittel durchgeführt. [ 7 ]
- Zusätzliche MRT-Funktionen:
- Diffusions-MRT, das quantitative Indikatoren für die Diffusion von Wassermolekülen im Hirngewebe bestimmt, wodurch die Blutversorgung des Organgewebes, das Vorhandensein eines Hirnödems und degenerativer Prozesse darin beurteilt werden können.
- Mo-Perfusion des Gehirns, die es ermöglicht, die Eigenschaften der Hirndurchblutung zu beurteilen und verschiedene Pathologien zu unterscheiden. [ 8 ]
- Mithilfe der MRT-Spektroskopie können Stoffwechselvorgänge im Gehirn beurteilt und die genauen Grenzen des Tumors bestimmt werden.
- Zusätzliche Forschung:
- Die Positronen-Emissions-Tomographie (PET) ist eine innovative Methode, die es ermöglicht, einen Tumor bereits im Frühstadium zu erkennen. Sie kann Tumoren kleinster Größe erkennen. Sie wird auch zur Differentialdiagnostik rezidivierender Gliatome eingesetzt. [ 9 ], [ 10 ]
- Die direkte oder CT-Angiographie ist eine Untersuchung der Hirngefäße. Sie wird verordnet, wenn Voruntersuchungen eine ausreichende Blutversorgung des Tumors ergeben haben. Die Angiographie ermöglicht auch die Bestimmung des Ausmaßes der Schädigung der Hirngefäße.
- Röntgen. Dies ist nicht die zuverlässigste Methode zur Diagnose von Tumorprozessen. Eine Röntgenaufnahme der Wirbelsäule kann jedoch ein Ausgangspunkt für eine anschließende CT- und MRT-Untersuchung sein, wenn der Arzt auf dem Bild einen verdächtigen Bereich bemerkt.
Weitere Methoden zur Beurteilung des Gesundheitszustands des Patienten können ein Elektrokardiogramm, ein Elektroenzephalogramm, Ultraschall, Organradiographie, Broncho- und Gastroduodenoskopie (bei Vorliegen von Begleiterkrankungen) sein, d. h. es handelt sich um eine vollständige umfassende Untersuchung des Patienten, die die Wahl des Tumorbehandlungsprotokolls beeinflusst.
Eine instrumentelle Untersuchung wird nicht nur im Stadium der Krankheitsdiagnostik, sondern auch postoperativ empfohlen, um die Qualität der Operation und die Prognose möglicher Komplikationen zu beurteilen. Bei diffusen Tumoren ohne eindeutige Lokalisation sowie bei tiefen Neoplasien agiert der Arzt praktisch durch Berührung. Die anschließende Computertomographie, die den Standard der postoperativen Diagnostik darstellt, und die empfohlene MRT mit und ohne Kontrastmittel sollten innerhalb der ersten drei Tage nach der Operation durchgeführt werden.
Differentialdiagnose von Astrozytomen
Die Primärdiagnostik eines zerebralen Astrozytoms wird dadurch erschwert, dass die Hauptsymptome der Pathologie auch bei Tumoren anderer Ätiologie, einigen organischen Erkrankungen des Gehirns und sogar bei somatischen Erkrankungen auftreten. Nur durch eine umfassende und gründliche Differentialdiagnostik kann die genaue Ursache der Symptome ermittelt werden. [ 11 ]
Benigne noduläre Astrozytome erscheinen im MRT meist als homogene Formation mit klaren Grenzen (die Heterogenität lässt sich durch das Vorhandensein von Verkalkungen und kleinen Zysten erklären). Mit Kontrastmittel werden solche Tumoren in 40 % der Fälle verstärkt (dies ist typischer für benigne gemstozytäre Astrozytome), während bei der anaplastischen Form des Astrozytoms eine Verstärkung immer deutlich zu erkennen ist.
Diffuse Astrozytome erscheinen auf dem Bild als unscharfe Flecken ohne klar erkennbare Grenzen. Wenn solche Tumoren bösartig werden, verändert sich ihre Struktur und es tritt eine charakteristische Heterogenität auf.
Der Unterschied zwischen pilozytischem Astrozytom und seinen anderen nodulären Varianten vom Glioblastom und anaplastischen Astrozytom kann durch die folgenden Anzeichen bestimmt werden: das Vorhandensein klarer Grenzen und Konturen des Tumors im ersten Fall, relativ langsames Tumorwachstum, das Fehlen von zellulärem Polymorphismus, Granula, eine kleinere Tumormasse und eine mehr oder weniger gleichmäßige Färbung der pathologischen Läsion im MRT. [ 12 ]
Der Hauptunterschied zwischen diffusen Astrozytomen und lokalen Tumoren (knotig, fokal) besteht im Fehlen klarer Grenzen des Neoplasmas. Der geringe Malignitätsgrad des Neoplasmas wird durch die vergleichsweise Homogenität der inneren Strukturen des Tumors und das Fehlen von Nekroseherden angezeigt.
Das anaplastische Astrozytom ist eine Kreuzung zwischen niedriggradigen diffusen Astrozytomen und aggressiven Glioblastomen. Es unterscheidet sich von gewöhnlichen diffusen Astrozytomen durch seinen zellulären Polymorphismus (das Vorhandensein von Zellen unterschiedlicher Form, Größe und Dimension im Tumor) und seine mitotische Aktivität, d. h. die Anzahl der Zellen, die eine Mitose durchlaufen. Die Mitose ist ein vierstufiger Prozess der Teilung aller Zellen im Körper mit Ausnahme der Keimzellen. [ 13 ]
Das anaplastische Astrozytom unterscheidet sich von Glioblastomen durch zwei Faktoren: das Fehlen nekrotischer Herde und Anzeichen einer Gefäßproliferation. Nur Gliazellen teilen sich. Die Gefahr dieses Tumors liegt in seinem schnellen Wachstum und der Schwierigkeit, die Lokalisationsgrenzen zu bestimmen. Das Glioblastom wächst nicht nur extrem schnell (über mehrere Wochen und Monate), sondern verursacht auch den Tod von Gehirnzellen, Veränderungen der Kopfgefäße und stört die Funktion des Organs vollständig, was selbst im Falle einer Behandlung zum Tod des Patienten führt.
Große Hoffnungen in der Differentialdiagnostik werden auf die MRT des Gehirns gesetzt [ 14 ]. Dabei werden viele Faktoren berücksichtigt:
- Häufigkeit (Gliatumoren werden bei 1/3 der Patienten nachgewiesen, davon fast die Hälfte Astrozytome verschiedener Lokalisationen),
- das Alter des Patienten (bei Kindern werden häufiger niedrigmaligne Astrozytome diagnostiziert, seltener die anaplastische Variante des Tumors; bei Erwachsenen und älteren Menschen hingegen sind apaplastische Astrozytome und Glioblastome mit hoher Wahrscheinlichkeit einer Entartung zu Krebs häufiger),
- Lokalisation des Tumors (bei Kindern sind am häufigsten die Kleinhirn- und Hirnstammstrukturen betroffen, seltener entwickelt sich der Tumor im Bereich des Sehnervs und des Chiasmas, bei Erwachsenen bilden sich Neoplasien meist im Mark der Großhirnhemisphären und der Großhirnrinde),
- Art der Ausbreitung (bei Glioblastomen und niedrig differenzierten Astrozytomen gilt die Ausbreitung des Prozesses in die zweite Gehirnhälfte als charakteristisch).
- Anzahl der Herde (mehrere Herde sind typisch für bösartige Tumoren mit Metastasen; manchmal manifestiert sich ein Glioblastom auf diese Weise),
- Innerer Aufbau des Tumors:
- 20 % der Astrozytome sind durch das Vorhandensein von Verkalkungen im Tumor gekennzeichnet, während Tumoren aus Oligodendroglia in fast 90 % der Fälle Verkalkungen enthalten (besser durch Computertomographie bestimmt)
- Bei Glioblastomen und Tumoren mit Metastasen ist die Heterogenität der Struktur das charakteristische Merkmal, das durch MRT sichtbar wird.
- Reaktion auf Kontrastmittel (gutartige Astrozytome neigen im Gegensatz zu bösartigen nicht zur Ansammlung von Kontrastmitteln),
- Die Diffusions-MRT ermöglicht die Unterscheidung eines Tumorprozesses im Gehirn von einem Abszess, einer Epidermoidzyste oder einem Schlaganfall anhand der Signalstärke (bei Tumoren ist sie schwächer) [ 15 ]. Bei einem Schlaganfall ist ein charakteristischer keilförmiger Fleck zu beobachten.
Eine Biopsie hilft, einen infektiösen Prozess im Gehirn von einem neoplastischen (Tumor-)Prozess zu unterscheiden und die Art der Tumorzellen zu bestimmen. Wenn eine offene Operation nicht möglich ist oder der Tumor tief liegt, wird eine minimalinvasive stereotaktische Biopsie durchgeführt. Diese hilft, ohne Öffnung des Schädels die Bösartigkeit des Tumors zu beurteilen.

