
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Behandlung von Astrozytomen des Gehirns und des Rückenmarks
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
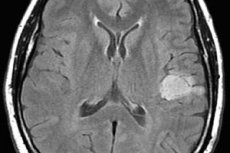
Astrozytom des Gehirns ist eine Sammelbezeichnung für verschiedene Varianten des Tumorprozesses des Gliagewebes, die sich in ihrer Wachstumsaggressivität, der Wahrscheinlichkeit einer Entartung zu einem bösartigen Tumor und der Behandlungsprognose unterscheiden. Es ist klar, dass wir nicht von einem allgemeinen Behandlungsplan sprechen können. Gleichzeitig unterscheiden sich nicht nur die Behandlungsansätze für verschiedene Arten von Astrozytomen, sondern auch die Therapieschemata für jeden einzelnen Patienten.
Es gibt offizielle, speziell entwickelte Protokolle für die Diagnose und Behandlung von Astrozytomen als Gliatumoren sowie empfohlene Behandlungsschemata für einzelne Tumorarten unter Berücksichtigung des Bösartigkeitsgrades. Im Ausland arbeitet die Medizin nach einem gemeinsamen, bewährten Protokoll zur Behandlung gutartiger und bösartiger Tumoren, das gute Ergebnisse liefert. In unserem Land wird eine solche Einheitlichkeit nicht eingehalten. Behandlungsprotokolle werden oft von behandelnden Ärzten erstellt, wobei der Schwerpunkt auf ihren eigenen Erfahrungen liegt, obwohl sie eigentlich von Spezialisten entwickelt werden sollten, um dem praktizierenden Arzt zu helfen.
In der Ukraine befindet sich die Implementierung von Behandlungsprotokollen, die Ärzte mit wirksamen Methoden zur Diagnose und Behandlung einer bestimmten Krankheit (in diesem Fall Astrozytom) vertraut machen und Patienten die Kontrolle über die Rechtfertigung des ärztlichen Handelns ermöglichen, noch in der Entwicklungsphase. Nur wenige Spezialisten wenden internationale Methoden an, und inländische Methoden werden oft von den falschen Personen entwickelt und beantworten die falschen Fragen (sie stellen die Behandlungskosten in den Vordergrund, was nicht zur Rettung des Patientenlebens beiträgt, während den bestehenden Methoden nicht die notwendige Aufmerksamkeit geschenkt wird).
Es ist klar, dass selbst die wissenschaftlichsten Protokolle, die Behandlungsmethoden mit nachgewiesener Wirksamkeit anbieten, kein Dogma sind. Die Medizin steht nicht still und entwickelt immer neue Methoden, die es ermöglichen, einen Patienten zu retten und sein Leben so weit wie möglich zu verlängern. Daher sollten bestehende Protokolle, die im Wesentlichen dokumentierte klinische Empfehlungen darstellen, regelmäßig angepasst werden, um die Arbeit des Arztes zu optimieren.
Eine Behandlung mit unbewiesener Wirksamkeit, die auf dem Wissen und der Erfahrung eines bestimmten Arztes beruht, ist einer der Gründe für eine schlechte Prognose der Krankheit. In der Onkologie ist Zeit entscheidend, und der Arzt hat kein Recht, Fehler zu machen, um verschiedene Behandlungsmethoden am Patienten zu testen. Behandlungsprotokolle für Tumoren verschiedener Malignitäten sollen die Arbeit des Arztes erleichtern und so effektiv wie möglich gestalten. Niemand verbietet die Anwendung neuer Methoden mit unbewiesener Wirksamkeit mit Zustimmung des Patienten oder seiner Angehörigen, dies muss jedoch im Rahmen des Behandlungsprotokolls als unterstützende Maßnahme erfolgen.
Da die Behandlung von Tumorerkrankungen verschiedene Formen der Patientenversorgung umfasst, orientiert sich das Behandlungsprotokoll für solche Patienten an den einschlägigen Protokollen (z. B. Protokollen zur palliativen Versorgung von Schmerzsyndromen und Blutungen bei unheilbar kranken Patienten), die nicht nur in der Praxis onkologischer Krankenhäuser Anwendung finden.
Heutzutage umfassen Behandlungsprotokolle für Astrozytome Standardmethoden wie Operation, Chemotherapie und Strahlentherapie. Diese haben nichts mit der Radiowellenbehandlung zu tun, sondern sind im Wesentlichen eine Beeinflussung der Läsion mit ionisierender Strahlung (Strahlentherapie). Betrachten wir diese Methoden genauer.
Chirurgische Behandlung von Astrozytomen
Wenn bei der Behandlung der meisten somatischen Erkrankungen, bei denen ein chirurgischer Eingriff erforderlich ist, eine Operation als extreme Maßnahme angesehen wird, wird sie im Falle eines Tumorprozesses in erster Linie bevorzugt. Tatsache ist, dass die klassische Operation unter den Tumorbehandlungsmethoden als die sicherste für den Menschen gilt, da ihre Folgen nicht mit den Folgen von Chemotherapie und Bestrahlung verglichen werden können. Es ist zwar nicht immer möglich, einen Tumor chirurgisch zu entfernen, daher wird die Entscheidung für eine Operation unter Berücksichtigung eines Konzepts wie "Operabilität" getroffen.
Die Notwendigkeit einer Operation bei einem Astrozytom des Gehirns ergibt sich aus der Tatsache, dass ein Hirntumor vorliegt, da mit dem Wachstum des Neoplasmas (jeden Malignitätsgrades) der Masseneffekt zunimmt (die Folgen sind Kompression der Hirngefäße, Deformation und Verschiebung seiner Strukturen). Bei der Bestimmung des möglichen Umfangs eines chirurgischen Eingriffs werden das Alter des Patienten, der Allgemeinzustand (der Zustand des Patienten nach Karnovsky und der Glasgow-Skala), das Vorhandensein von Begleiterkrankungen, die Lokalisation des Tumors und seine chirurgische Erreichbarkeit berücksichtigt. Die Aufgabe des Chirurgen besteht darin, möglichst viele Tumorbestandteile zu entfernen, das Risiko funktioneller Komplikationen und des Todes zu minimieren, den Flüssigkeitsabfluss (Zirkulation der Zerebrospinalflüssigkeit) wiederherzustellen und die morphologische Diagnose zu klären. Die Operation sollte so durchgeführt werden, dass sie die Lebensqualität des Patienten nicht einschränkt, ihm aber hilft, ein mehr oder weniger erfülltes Leben zu führen.
Die Wahl der Operationstaktik basiert auf folgenden Punkten:
- Lage und chirurgische Erreichbarkeit des Tumors, die Möglichkeit seiner vollständigen Entfernung,
- Alter, Zustand des Patienten nach Karnovsky, bestehende Begleiterkrankungen,
- die Möglichkeit, die Folgen des Masseneffekts mit Hilfe der gewählten Operation zu reduzieren,
- Intervall zwischen den Operationen im Falle eines wiederkehrenden Tumors.
Zu den chirurgischen Behandlungsmöglichkeiten bei Hirntumoren gehören die offene und stereotaktische Biopsie sowie die vollständige oder partielle Tumorresektion. Die Entfernung eines Hirnastrozytoms verfolgt verschiedene Ziele. Einerseits bietet sie die Möglichkeit, den intrakraniellen Druck und die Intensität neurologischer Symptome durch eine maximale Reduzierung des Tumorvolumens zu senken. Andererseits ist sie die beste Möglichkeit, die benötigte Menge an Biomaterial für die histologische Untersuchung zu entnehmen, um den Bösartigkeitsgrad des Tumors genau zu bestimmen. Die weitere Behandlungstaktik hängt von diesem letztgenannten Faktor ab.
Ist eine vollständige Entfernung des Neoplasmas nicht möglich (die vollständige Entfernung eines Astrozytoms bedeutet die Entfernung des Tumors im sichtbaren gesunden Gewebe, jedoch nicht weniger als 90 % der Tumorzellen), wird eine partielle Resektion durchgeführt. Dies soll die Symptome der intrakraniellen Hypertonie lindern und liefert zudem Material für eine umfassendere Untersuchung des Tumors. Studien zufolge ist die Lebenserwartung von Patienten nach vollständiger Tumorresektion höher als die von Patienten mit subtotaler Resektion [ 1 ].
Die Tumorentfernung erfolgt üblicherweise mittels Kraniotomie. Dabei wird eine Öffnung in den weichen und knöchernen Kopfhäuten geschaffen, durch die der Tumor mithilfe mikrochirurgischer Instrumente sowie Navigations- und Kontrolloptiken chirurgisch entfernt wird. Nach der Operation werden die Hirnhäute mit einem Implantat hermetisch verschlossen. Auch eine offene Biopsie wird auf diese Weise durchgeführt.
Bei einer stereotaktischen Biopsie wird das Untersuchungsmaterial mit einer speziellen Nadel entnommen. Die minimalinvasive Operation wird mithilfe eines stereotaktischen Rahmens und eines Navigationssystems (Tomograph) durchgeführt. Das Biomaterial wird mit einer speziellen Nadel entnommen, ohne dass eine Kraniotomie durchgeführt wird. [ 2 ] Diese Methode wird in bestimmten Fällen angewendet:
- wenn die Differentialdiagnose schwierig ist (es ist nicht möglich, den Tumor von entzündlichen und degenerativen Herden, Metastasen eines anderen Tumors usw. zu unterscheiden),
- wenn eine operative Entfernung des Tumors nicht möglich ist (z. B. weil Kontraindikationen für eine Operation vorliegen) oder eine solche Entfernung als nicht sinnvoll erachtet wird.
Für eine hochgenaue Diagnose sollte das Material für die histologische Untersuchung ein Gewebebereich sein, der ein Kontrastmittel intensiv anreichert.
Bei älteren Patienten oder Patienten mit schweren körperlichen Erkrankungen kann selbst der Einsatz minimalinvasiver Diagnosemethoden Bedenken hervorrufen. In diesem Fall basiert die Behandlungstaktik auf klinischen Symptomen und Tomogrammdaten.
Nach der Entfernung eines Astrozytoms im Gehirn ist dessen histologische Untersuchung obligatorisch, um die Art des Tumors und den Grad seiner Bösartigkeit zu bestimmen. Dies ist notwendig, um die Diagnose zu klären und kann die Behandlungstaktik des Patienten beeinflussen, da die Wahrscheinlichkeit einer Fehldiagnose auch nach stereotaktischer und manchmal offener Biopsie bestehen bleibt, wenn ein unbedeutender Teil der Tumorzellen zur Untersuchung entnommen wird. [ 3 ] Die Tumordegeneration ist ein schleichender Prozess, daher können nicht alle Zellen im Anfangsstadium der Bösartigkeit atypisch sein.
Die endgültige und zuverlässige Diagnose wird basierend auf der Schlussfolgerung über die Art des Tumors durch drei Pathomorphologen gestellt. Wenn bei einem Kind unter 5 Jahren ein bösartiger Tumor festgestellt wird, wird zusätzlich eine genetische Untersuchung verordnet (mit einer immunhistochemischen Methode wird die Deletion des INI-Gens untersucht, die zu einer Veränderung der Zelleigenschaften und ihrer unkontrollierten Teilung führen kann).
Auch beim Glioblastom wird eine immunhistochemische Analyse des Tumors mit dem Antikörper IDH1 durchgeführt. Dies ermöglicht Vorhersagen zur Behandlung dieser aggressiven Krebsart, die innerhalb eines Jahres (und nur bei durchgeführter Behandlung) zum Absterben von Gehirnzellen führt.
Die histologische Untersuchung von Tumorgeweben ermöglicht eine unwiderlegbare Diagnose nur, wenn ausreichend Biomaterial vorhanden ist. Wenn wenig davon vorhanden ist, keine Anzeichen von Malignität gefunden werden und der Index der fokalen proliferativen Aktivität (Ki-67-Marker) nicht mehr als 8 % beträgt, kann die Diagnose zweifach lauten: „Astrozytom WHO Grad 2 mit Tendenz zu Grad 3“, wobei WHO die internationale Abkürzung der Weltgesundheitsorganisation ist. [ 4 ] Außerdem wird eine immunhistochemische Analyse von Proteinen der Bcl-2-, Bcl-X- und Mcl-1-Familie durchgeführt [ 5 ]. Eine Korrelation von ATRX, IDH1 und p53 beim Glioblastom mit dem Patientenüberleben wurde nachgewiesen. [ 6 ]
Handelt es sich um ein malignes Astrozytom ohne nekrotische Herde und unzureichendes Biopsiematerial, kann die Diagnose „malignes Astrozytom WHO Grad 3-4“ gestellt werden. Diese Formulierung bestätigt einmal mehr die Tatsache, dass Astrozytome zur Progression und Degeneration zu einem malignen Tumor neigen, weshalb auch Neoplasien der Malignität 1-2 besser behandelt werden sollten, ohne auf eine Veränderung ihrer Eigenschaften und ihres Verhaltens zu warten.
Moderne Technologien (Radiochirurgie)
Kleine Tumoren im Frühstadium der Erkrankung können bei entsprechender Indikation mit minimalinvasiven Verfahren entfernt werden. Dazu gehören die stereotaktische Radiochirurgie, bei der gut- und bösartige Tumoren ohne Gewebeschnitte entfernt werden, und die Kraniotomie mittels ionisierender Strahlung.
Neurochirurgen und Neuroonkologen verwenden heute zwei effektive Systeme: ein Cyber Knife auf Photonenbasis und ein Gamma Knife mit Gammastrahlung. Letzteres wird ausschließlich für intrakranielle Operationen eingesetzt. Mit dem Cyber Knife können Tumore an verschiedenen Stellen ohne starre traumatische Fixierung (beim Gamma Knife wird der Kopf des Patienten mit einem im Schädel verschraubten Metallrahmen fixiert, beim Cyber Knife reicht eine thermoplastische Maske), Schmerzen und Anästhesie entfernt werden. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrozytome des Gehirns können sowohl im Kopf als auch im Rückenmark vorkommen. Mithilfe des Cyberknifes ist es möglich, solche Tumore ohne traumatische Eingriffe an der Wirbelsäule zu entfernen.
Bei der Entfernung von Astrozytomen des Gehirns sind folgende Hauptanforderungen zu beachten:
- Tumorverifizierung, d. h. Beurteilung der morphologischen Natur des Neoplasmas, Klärung der Diagnose durch Biopsie,
- die Tumorgröße beträgt nicht mehr als 3 cm im Durchmesser,
- Fehlen schwerer Herz- und Gefäßerkrankungen (EKG erforderlich),
- der Karnofsky-Status des Patienten nicht unter 60 % liegt,
- die Einwilligung des Patienten zur Anwendung einer Strahlentherapie (dies wird bei radiochirurgischen Systemen verwendet).
Es ist offensichtlich, dass diese Methode zur Behandlung einer fortgeschrittenen Erkrankung ungeeignet ist. Es ist sinnlos, einen großen Tumor lokal zu bestrahlen, ohne ihn chirurgisch zu entfernen, da nicht garantiert ist, dass alle pathologischen Zellen absterben. Auch die Wirksamkeit der Radiochirurgie bei diffusen Tumoren mit unscharfer Lokalisation ist fraglich, da ionisierende Strahlung nicht nur Krebszellen, sondern auch gesunde Gehirnzellen abtötet, was bei einem großen Tumor zu einer Behinderung im wahrsten Sinne des Wortes führen kann.
Ein Nachteil der Radiochirurgie besteht darin, dass der Tumor nach seiner Entfernung nicht nachgewiesen werden kann, da kein biologisches Material für eine histologische Untersuchung zur Verfügung steht.
Strahlentherapie bei Astrozytomen
Der Einsatz radiochirurgischer Technologien zur Behandlung gutartiger und hochdifferenzierter maligner Astrozytome in einem frühen Stadium ihrer Entwicklung gibt eine umfassende Antwort auf die Frage, ob Astrozytome bestrahlt werden sollten. Die Strahlentherapie verlangsamt nicht nur das Tumorwachstum, sondern führt auch zum Absterben von Krebszellen.
Bei bösartigen Neubildungen wird üblicherweise eine Strahlentherapie eingesetzt; gutartige Tumoren können operativ entfernt werden. Die Tücke von Gliatumoren, die aus Astrozyten bestehen, liegt jedoch in ihrer Rezidivneigung. Sowohl bösartige als auch gutartige Tumoren können rezidivieren. Ein Rezidiv gutartiger Astrozytome des Gehirns geht oft mit der Degeneration eines ansonsten harmlosen Tumors zu einem bösartigen Tumor einher. Daher gehen Ärzte lieber auf Nummer sicher und festigen das Operationsergebnis mithilfe einer Strahlentherapie. [ 11 ]
Indikationen für eine Strahlentherapie können sowohl die durch eine Biopsie bestätigte Diagnose eines gutartigen oder bösartigen Tumors als auch ein Tumorrückfall nach einer Behandlung (einschließlich Strahlentherapie) sein. Das Verfahren kann auch verordnet werden, wenn ein Tumornachweis (ohne Biopsie) bei einem Astrozytom im Hirnstamm, an der Schädelbasis, im Bereich der Sehnervenkreuzung und in einigen anderen chirurgisch schwer zugänglichen Bereichen nicht möglich ist.
Da die meisten Patienten mit zerebralen Astrozytomen Patienten onkologischer Kliniken sind (die Verteilung von malignen und benignen Gliatumoren ist keineswegs zugunsten der letzteren), ist die radiochirurgische Tumorbehandlung seltener als die fraktionierte Fernbestrahlung. Bei malignen Tumoren wird sie nach Entfernung pathologischer Zellen verordnet. Der Abstand zwischen Operation und erster Strahlentherapie beträgt in der Regel 14–28 Tage. [ 12 ], [ 13 ]
Bei besonders aggressiven Tumoren mit blitzschnellem Wachstum kann bei zufriedenstellendem Zustand des Patienten nach 2-3 Tagen eine Strahlentherapie verordnet werden. Die nach der Tumorentfernung verbleibende Läsion (Bett) wird mit 2 cm gesundem Gewebe um sie herum bestrahlt. Gemäß dem Standard umfasst die Strahlentherapie die Verschreibung von 25-30 Fraktionen über 1-1,5 Monate.
Die Bestrahlungszone wird anhand der MRT-Ergebnisse bestimmt. Die Gesamtstrahlendosis der Läsion sollte 60 Gy nicht überschreiten. Bei Bestrahlung des Rückenmarks sollte sie sogar noch geringer sein, bis zu 35 Gy.
Eine der Komplikationen der Strahlentherapie ist die Bildung einer nekrotischen Läsion im Gehirn nach einigen Jahren. Dystrophische Veränderungen im Gehirn führen zu einer Funktionsstörung, die mit entsprechenden Symptomen einhergeht, die denen des Tumors selbst ähneln. In diesem Fall wird der Patient untersucht und eine Differentialdiagnose durchgeführt (PET mit Methionin, Computer- oder Magnetresonanzspektroskopie werden verschrieben), um Strahlennekrose von einem Tumorrückfall zu unterscheiden. [ 14 ]
Neben der Fernstrahlentherapie kann auch die Kontaktstrahlentherapie (Brachytherapie) eingesetzt werden, wird jedoch bei Hirntumoren nur sehr selten eingesetzt. In jedem Fall führt der Fluss ionisierender Strahlung, der die pathologische DNA von Zellen beeinflusst und zerstört, zum Absterben von Tumorzellen, die empfindlicher auf einen solchen Einfluss reagieren als gesunde Zellen. Modernisierte Linearbeschleuniger ermöglichen es, den Grad der zerstörerischen Wirkung auf gesundes Gewebe zu reduzieren, was insbesondere im Gehirn wichtig ist.
Eine Strahlentherapie hilft, die verbleibenden verborgenen Tumorzellen zu zerstören und deren Wiederauftreten zu verhindern. Diese Behandlung ist jedoch nicht für jeden geeignet. Wenn Ärzte ein hohes Risiko für mögliche Komplikationen feststellen, wird keine Strahlentherapie durchgeführt.
Zu den Kontraindikationen für die Strahlentherapie gehören:
- Lokalisation und infiltratives Wachstum des Tumors in lebenswichtigen Teilen des Gehirns (Stamm, subkortikale Nervenzentren, Hypothalamus).
- Schwellung des Hirngewebes mit Symptomen einer Luxation (Verschiebung) des Gehirns
- Vorhandensein eines postoperativen Hämatoms,
- eitrig-entzündliche Bereiche im Bereich der Exposition gegenüber ionisierender Strahlung,
- unangemessenes Patientenverhalten, erhöhte psychomotorische Erregbarkeit.
Bei unheilbar kranken Patienten mit schweren körperlichen Erkrankungen wird keine Strahlentherapie durchgeführt, da diese den Zustand des Patienten nur verschlimmern und das unvermeidliche Ende beschleunigen kann. Diesen Patienten wird eine Palliativtherapie (gemäß dem entsprechenden Protokoll) verschrieben, um Schmerzen zu lindern und starke Blutungen zu verhindern. Mit anderen Worten: Ärzte versuchen, das Leiden des Patienten in den letzten Tagen und Monaten seines Lebens so weit wie möglich zu lindern.
Chemotherapie bei Astrozytom
Die Chemotherapie ist eine systemische Methode zur Behandlung des Körpers mit dem Ziel, die verbleibenden atypischen Zellen zu zerstören und ihr erneutes Wachstum zu verhindern. Der Einsatz potenter Wirkstoffe, die sich schädlich auf die Leber auswirken und die Blutzusammensetzung verändern, ist nur bei bösartigen Tumoren gerechtfertigt. [ 15 ] Eine frühe Chemotherapie, eine parallele Chemotherapie und eine kurze Chemotherapie nach einer Strahlentherapie sind möglich und werden gut vertragen [ 16 ].
Wenn es sich um Astrozytome handelt, kann in einigen Fällen eine Chemotherapie für einen gutartigen Tumor verschrieben werden, wenn ein hohes Risiko besteht, dass er sich zu Krebs entwickelt. Beispielsweise können bei Menschen mit einer erblichen Veranlagung (es gab Fälle von bestätigter Onkologie in der Familie) gutartige Neubildungen auch nach chirurgischer Entfernung und Strahlentherapie wiederkehren und sich in Krebstumoren verwandeln.
Eine ähnliche Situation kann bei Doppeldiagnosen beobachtet werden, wenn keine Gewissheit besteht, dass der Tumor einen geringen Malignitätsgrad aufweist, oder wenn Kontraindikationen für eine Strahlentherapie vorliegen. In solchen Fällen wird das kleinere von zwei Übeln gewählt, nämlich die Chemotherapie.
Das maligne Astrozytom des Gehirns ist ein aggressiver Tumor, der zu schnellem Wachstum neigt. Daher ist es notwendig, mit ebenso aggressiven Methoden dagegen vorzugehen. Da Astrozytome zu den primären Hirntumoren zählen, werden Medikamente zur Behandlung dieser Art von Onkologie ausgewählt, wobei der histologische Typ des Tumors berücksichtigt wird.
Bei der Chemotherapie des Astrozytoms werden zytostatische Antitumormittel mit alkylierender Wirkung eingesetzt. Die Alkylgruppen dieser Medikamente können an die DNA atypischer Zellen binden, diese zerstören und deren Teilung (Mitose) unmöglich machen. Zu diesen Medikamenten gehören: Temodal, Temozolomid, Lomustin, Vincristin (ein Medikament auf Basis des Immergrünalkaloids), Procarbazin, Dibromodulcitol [ 17 ] und andere. Mögliche Verschreibungen sind:
- Platinpräparate (Cisplatin, Carboplatin), die die DNA-Synthese in atypischen Zellen hemmen, [ 18 ]
- Topoisomerasehemmer (Etoposid, Irinotecan), die die Zellteilung und die Synthese von Erbinformationen verhindern),
- monoklonale IgG1-Antikörper (Bevacizumab), die die Blutversorgung und Ernährung des Tumors stören und dessen Wachstum und Metastasierung verhindern (sie können unabhängig verwendet werden, häufiger jedoch in Kombination mit Topomerasehemmern, beispielsweise mit dem Medikament Irinotecan). [ 19 ]
Bei anaplastischen Tumoren sind Nitroderivate (Lomustin, Fotemustin) oder deren Kombinationen (Lomustin + Medikamente aus einer anderen Reihe: Procarbazin, Vincristin) am wirksamsten.
Bei Rezidiven anaplastischer Astrozytome ist Temozolomid (Temodal) das Mittel der Wahl. Es wird allein oder in Kombination mit einer Strahlentherapie angewendet; eine Kombinationsbehandlung wird üblicherweise bei Glioblastomen und rezidivierenden anaplastischen Astrozytomen verordnet. [ 20 ]
Zur Behandlung von Glioblastomen werden häufig Zweikomponentenschemata eingesetzt: Temozolomid + Vincristin, Temozolomid + Bevacizumab, Bevacizumab + Irinotecan. Eine Behandlungskur umfasst 4–6 Zyklen im Abstand von 2–4 Wochen. Temozolomid wird täglich über 5 Tage verschrieben, die übrigen Medikamente sollten an bestimmten Behandlungstagen 1–2 Mal während der Kur verabreicht werden.
Man geht davon aus, dass diese Therapie die einjährige Überlebensrate von Patienten mit bösartigen Tumoren um 6 % erhöht. [ 21 ] Ohne Chemotherapie überleben Patienten mit Glioblastom selten länger als ein Jahr.
Um die Wirksamkeit von Strahlen- und Chemotherapie zu beurteilen, wird eine erneute MRT durchgeführt. In den ersten 4–8 Wochen kann ein atypisches Bild beobachtet werden: Der Kontrast nimmt zu, was auf ein Fortschreiten des Tumorprozesses hindeuten kann. Ziehen Sie keine voreiligen Schlüsse. Es ist sinnvoller, 4 Wochen nach der ersten MRT eine erneute MRT und gegebenenfalls eine PET-Untersuchung durchzuführen.
Die WHO definiert Kriterien zur Beurteilung der Therapiewirksamkeit. Dabei müssen der Zustand des zentralen Nervensystems des Patienten und die begleitende Behandlung mit Kortikosteroiden berücksichtigt werden. Ein akzeptables Ziel einer komplexen Behandlung ist die Erhöhung der Zahl der überlebenden Patienten und derjenigen, die innerhalb von sechs Monaten keine Anzeichen einer Krankheitsprogression zeigen.
Bei einem 100%igen Verschwinden des Tumors spricht man von einer vollständigen Regression, eine Abnahme des Neoplasmas um 50% oder mehr von einer partiellen Regression. Niedrigere Werte deuten auf eine Stabilisierung des Prozesses hin, was ebenfalls als positives Kriterium gilt und einen Stopp des Tumorwachstums ermöglicht. Eine Zunahme des Tumors um mehr als ein Viertel deutet jedoch auf das Fortschreiten der Krebserkrankung hin, was ein schlechtes Prognosesymptom darstellt. Es wird auch eine symptomatische Behandlung durchgeführt.
Behandlung von Astrozytomen im Ausland
Der Zustand unserer Medizin ist so, dass die Menschen oft Angst haben, nicht so sehr an der Krankheit zu sterben, sondern eher an einem Operationsfehler oder dem Mangel an notwendigen Medikamenten. Das Leben eines Menschen mit einem Hirntumor ist nicht zu beneiden. Was sind die ständigen Kopfschmerzen und epileptischen Anfälle wert? Die Psyche der Patienten ist oft am Limit, daher sind nicht nur professionelle Diagnostik und der richtige Behandlungsansatz sehr wichtig, sondern auch die angemessene Haltung des medizinischen Personals gegenüber dem Patienten.
In unserem Land befinden sich Menschen mit Behinderungen und schweren Erkrankungen noch immer in einer zwiespältigen Lage. Viele Menschen bemitleiden sie zwar nur mit Worten, doch in Wirklichkeit erhalten sie nicht die Liebe und Fürsorge, die sie brauchen. Schließlich ist Mitleid nicht die Hilfe, die einen nach einer Krankheit wieder auf die Beine bringt. Was wir brauchen, ist Unterstützung und die Vermittlung von Zuversicht, dass es fast immer Hoffnung gibt und dass selbst die kleinsten Chancen zum Leben genutzt werden müssen, denn das Leben ist der höchste Wert auf Erden.
Auch Menschen mit Krebs im Endstadium, die ein grausames Urteil erhalten, brauchen Hoffnung und Fürsorge. Selbst wenn einem Menschen nur noch wenige Monate bleiben, kann er diese auf unterschiedliche Weise überstehen. Ärzte können das Leiden des Patienten lindern, und Angehörige können alles tun, damit ihr geliebter Mensch glücklich stirbt.
Manche Menschen leisten mit Unterstützung anderer in den ihnen zugeteilten Tagen und Wochen mehr als in ihrem ganzen Leben. Dies erfordert jedoch die entsprechende Einstellung. Krebspatienten benötigen mehr als alle anderen die Hilfe von Psychologen, die ihnen helfen, ihre Einstellung zur Krankheit zu ändern. Leider wird diese Hilfe in inländischen medizinischen Einrichtungen nicht immer angeboten.
Wir haben onkologische Ambulanzen und Fachabteilungen, behandeln Krebserkrankungen verschiedener Lokalisationen und verfügen über qualifizierte Fachkräfte dafür. Die Ausstattung unserer medizinischen Zentren lässt jedoch oft zu wünschen übrig. Nicht alle Ärzte führen Gehirnoperationen durch, die psychologische Betreuung und die Einstellung des Personals lassen meist zu wünschen übrig. All dies ist der Grund für die Suche nach einer Behandlungsmöglichkeit im Ausland, da die Bewertungen ausländischer Kliniken überwiegend positiv und dankbar sind. Dies gibt selbst denen Hoffnung, die aufgrund der möglicherweise ungenauen Diagnose zum Scheitern verurteilt sind (eine schlechte Ausstattung mit Diagnosegeräten erhöht das Fehlerrisiko).
Wir haben uns bereits daran gewöhnt, dass ausländische Ärzte Patienten behandeln, die von einheimischen Spezialisten abgelehnt wurden. So wurden bereits viele Patienten mit malignem anaplastischem Astrozytom in israelischen Kliniken erfolgreich behandelt. Die Menschen haben die Möglichkeit erhalten, weiterhin ein erfülltes Leben zu führen. Gleichzeitig ist die Rückfallstatistik in israelischen Kliniken deutlich niedriger als in unserem Land.
Heute ist Israel mit seiner hochmodernen Klinikausstattung und hochqualifiziertem Personal führend in der Behandlung onkologischer Erkrankungen, einschließlich des zerebralen Astrozytoms. Die hohe Wertschätzung der Arbeit israelischer Spezialisten kommt nicht von ungefähr. Der Erfolg der Operationen wird durch moderne, regelmäßig aktualisierte und verbesserte Geräte, die Entwicklung wissenschaftlich erprobter und wirksamer Behandlungsschemata und -methoden sowie die gute Einstellung gegenüber Patienten – egal ob Staatsbürger oder Besucher – begünstigt.
Sowohl staatliche als auch private Kliniken legen Wert auf ihr Prestige, und ihre Arbeit wird von staatlichen Stellen und einschlägigen Gesetzen kontrolliert, die niemand zu verletzen gedenkt (eine andere Mentalität). In Krankenhäusern und medizinischen Zentren stehen das Leben und die Gesundheit des Patienten an erster Stelle, und sowohl medizinisches Personal als auch spezielle internationale Organisationen kümmern sich um sie. Patientenbetreuungs- und -assistenzdienste helfen bei der Eingewöhnung im Ausland, ermöglichen eine schnelle und effiziente Durchführung der notwendigen Untersuchungen und bieten die Möglichkeit, die Kosten der angebotenen Leistungen bei finanziellen Schwierigkeiten zu senken.
Der Patient hat immer die Wahl. Ein niedrigerer Preis für Dienstleistungen bedeutet jedoch nicht zwangsläufig eine schlechtere Qualität. In Israel können sich nicht nur private, sondern auch staatliche Kliniken ihres weltweiten Rufs rühmen. Dieser Ruhm ist zudem auf die vielen erfolgreichen Operationen und geretteten Leben zurückzuführen.
Bei der Betrachtung der besten israelischen Kliniken zur Behandlung von Astrozytomen sind die folgenden staatlichen Institutionen zu beachten:
- Hadassah-Universitätsklinikum in Jerusalem. Die Klinik verfügt über eine Abteilung zur Behandlung von ZNS-Krebstumoren. Die neurochirurgische Abteilung bietet Patienten ein umfassendes Spektrum an diagnostischen Leistungen: Untersuchung durch einen Neurologen, Röntgen, CT oder MRT, Elektroenzephalographie, Ultraschall (für Kinder empfohlen), PET-CT, Angiographie, Spinalpunktion, Biopsie in Kombination mit histologischer Untersuchung.
Operationen zur Entfernung von Astrozytomen unterschiedlichen Malignitätsgrades werden von weltbekannten Neurochirurgen durchgeführt, die auf die Behandlung von Krebspatienten spezialisiert sind. Behandlungstaktiken und -schemata werden individuell ausgewählt, was die Ärzte jedoch nicht daran hindert, wissenschaftlich fundierte Behandlungsprotokolle einzuhalten. Die Klinik verfügt über eine Abteilung für neuroonkologische Rehabilitation.
- Das Sourasky Medical Center (Ichilov) in Tel Aviv ist eine der größten staatlichen medizinischen Einrichtungen des Landes und nimmt auch ausländische Patienten auf. Die Wirksamkeit der Krebsbehandlung ist beeindruckend: 90 % der Behandlungserfolgsraten werden mit 98 % erfolgreichen Gehirnoperationen kombiniert. Das Ichilov-Krankenhaus zählt zu den Top 10 der beliebtesten Kliniken. Es bietet eine umfassende Untersuchung und Betreuung durch mehrere Spezialisten, eine schnelle Erstellung eines Behandlungsplans und die Berechnung der Kosten. Alle im Krankenhaus tätigen Ärzte sind hochqualifiziert, haben Praktika in renommierten Kliniken in den USA und Kanada absolviert, verfügen über umfassendes Wissen und ausreichend praktische Erfahrung in der Behandlung von Krebspatienten. Die Operationen werden mithilfe von Neuronavigationssystemen durchgeführt, was mögliche Komplikationen minimiert.
- Itzhak Rabin Medical Center. Eine multidisziplinäre medizinische Einrichtung mit dem größten onkologischen Zentrum „Davidov“, ausgestattet mit modernster Technologie. Ein Fünftel aller Krebspatienten in Israel wird in diesem Zentrum behandelt, das für seine hohe Diagnosegenauigkeit (100 %) bekannt ist. Etwa 34–35 % der Diagnosen, die in Krankenhäusern anderer Länder gestellt werden, werden hier angefochten. Menschen, die sich für unheilbar krank hielten, erhalten eine zweite Chance und das Wertvollste – Hoffnung.
Bei der Behandlung von Krebspatienten kommen die neuesten Entwicklungen, zielgerichtete Immuntherapien und Robotik zum Einsatz. Während der Behandlung wohnen die Patienten in hotelähnlichen Stationen.
- Staatliches Medizinisches Zentrum „Rambam“. Ein modernes, gut ausgestattetes Zentrum, hochkarätige Spezialisten, langjährige Erfahrung in der Behandlung von Patienten mit Hirntumoren, eine gute Betreuung und Betreuung der Patienten unabhängig von ihrem Wohnsitzland – dies ist die Chance auf eine qualitativ hochwertige Behandlung in kurzer Zeit. Sie können das Krankenhaus ohne Zwischenhändler kontaktieren und innerhalb von 5 Tagen zur Behandlung einfliegen. Es besteht die Möglichkeit, an experimentellen Methoden für Patienten mit einer schlechten Prognose für die Behandlung mit traditionellen Methoden teilzunehmen.
- Sheba Medical Center. Ein renommiertes staatliches Universitätsklinikum, das seit vielen Jahren mit dem amerikanischen MD Anderson Cancer Center kooperiert. Die Besonderheit der Klinik liegt neben der guten Ausstattung, der hohen diagnostischen Genauigkeit und den erfolgreichen Operationen zur Entfernung von Astrozytomen im Gehirn vor allem in einem speziellen Patientenbetreuungsprogramm, das eine kontinuierliche psychologische Betreuung umfasst.
Was private Kliniken betrifft, in denen Sie sich einer qualifizierten und sicheren Behandlung von Astrozytomen des Gehirns unterziehen können, lohnt es sich, auf die multidisziplinäre Klinik „Assuta“ in Tel Aviv zu achten, die auf der Grundlage des Instituts errichtet wurde. Es ist erwähnenswert, dass dies eine der bekanntesten und beliebtesten Kliniken ist, deren Kosten mit denen in öffentlichen Krankenhäusern vergleichbar sind und vom Staat kontrolliert werden. Präzise Diagnostik, moderne Behandlungsmethoden für Hirntumore, eine hohe Heilungsquote bei Krebs im Stadium 1 (90 %), modernste Ausstattung von Laboren, Diagnoseräumen und Operationssälen, komfortable Bedingungen für die Patienten, Professionalität aller an der Behandlung des Patienten beteiligten Ärzte und Nachwuchskräfte.
Eine Besonderheit fast aller privaten und öffentlichen Kliniken in Israel ist die Professionalität der Ärzte und ein umsichtiger, fürsorglicher Umgang mit den Patienten. Heutzutage gibt es in Israel keine besonderen Probleme hinsichtlich der Kommunikation und Anmeldung zur Behandlung (mit Ausnahme finanzieller Probleme, da ausländische Patienten dort gegen Gebühr behandelt werden). Die Bezahlung der Behandlung erfolgt in der Regel nach Erhalt, zusätzlich besteht die Möglichkeit einer Ratenzahlung.
Hoher Wettbewerb, staatliche Kontrolle und ausreichende Finanzierung zwingen israelische Kliniken, wie sie sagen, dazu, ihren Ruf zu wahren. Bei uns gibt es weder eine solche Konkurrenz noch die Möglichkeit, präzise Diagnosen und qualitativ hochwertige Behandlungen durchzuführen. Wir haben gute Ärzte, die der Krankheit nicht aus Mangel an Wissen und Erfahrung, sondern aus Mangel an der notwendigen Ausrüstung machtlos gegenüberstehen. Patienten würden ihren einheimischen Spezialisten gerne vertrauen, können es aber nicht, weil ihr Leben auf dem Spiel steht.
Heutzutage ist die Behandlung von Hirntumoren in Israel die beste Möglichkeit, sich selbst oder seine Angehörigen zu versorgen, unabhängig davon, ob es sich um Hirnkrebs handelt oder eine Operation an anderen lebenswichtigen Organen erforderlich ist.

