
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ursachen und Pathogenese des Prostataadenoms
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
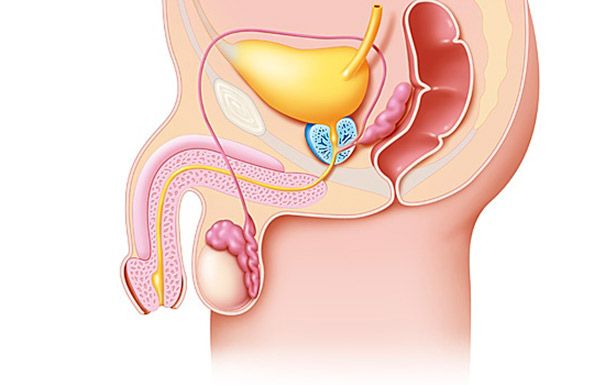
Das Verständnis der Pathogenese des Prostataadenoms (Prostata) ist ohne Berücksichtigung moderner Daten zu seiner Anatomie und Morphologie unmöglich. Die moderne Theorie der Entwicklung des Prostataadenoms (Prostata) basiert auf dem zonalen Konzept der Prostatastruktur, wonach in der Prostata mehrere Bereiche unterschieden werden, die sich in den histologischen und funktionellen Eigenschaften der sie bildenden Zellelemente unterscheiden. Dies sind die peripheren, zentralen und Übergangszonen (transienten Zonen) sowie der Bereich des vorderen fibromuskulären Stromas und des präprostatischen Segments.
Im Bereich des Samenschlauchs öffnen sich die Austrittsöffnungen des Samenleiters. Die Wand des proximalen Harnröhrenabschnitts besteht aus längsverlaufenden glatten Muskelfasern. Der präprostatische (genitale) Schließmuskel, gebildet aus einer dicken Schicht glatter Muskelfasern, umschließt den proximalen Harnröhrenabschnitt vom Blasenhals bis zur Spitze des Samenschlauchs und verhindert das Auftreten einer retrograden Ejakulation.
Histologische Untersuchungen haben gezeigt, dass das Wachstum des Prostataadenoms (Prostata) in der zentralen und Übergangszone der Prostata beginnt. Die Übergangszone der Prostata besteht aus zwei getrennten Drüsen, die sich unmittelbar hinter dem inneren Schließmuskel der Blase befinden. Die Ausführungsgänge dieser Zone befinden sich an der Seitenwand der Harnröhre in der Nähe des Samenschlauchs. Die proximale Übergangszone enthält die Drüsen der periurethralen Zone, sie grenzen an den inneren Schließmuskel der Blase und verlaufen parallel zur Harnröhrenachse. Adenomatöse Knoten können sich sowohl in der Übergangszone als auch in der paraurethralen Zone entwickeln. Neben der nodulären Hyperplasie neigt die Übergangszone dazu, mit zunehmendem Alter zu wachsen.
Die Prostatakapsel spielt eine wichtige Rolle bei der Entwicklung von Symptomen eines Prostataadenoms (Vorsteherdrüse). So ist die Prostatakapsel bei Hunden schlecht entwickelt, und selbst bei ausgeprägter Hyperplasie treten selten Krankheitssymptome auf. Die Kapsel überträgt den Druck des vergrößerten Prostatagewebes auf die Harnröhre, was zu einem erhöhten Harnröhrenwiderstand führt.
Prostataadenom (Prostata): Pathophysiologie
Der Prostataanteil der Harnröhre ist verlängert und auf 4–6 cm oder mehr deformiert, hauptsächlich aufgrund des Bereichs der Hinterwand oberhalb des Samenhöckers. Der Blasenhals ist angehoben und deformiert, sein Lumen wird schlitzartig. Dadurch verstärkt sich die natürliche Krümmung der Harnröhre, und bei ungleichmäßiger Entwicklung der Seitenlappen krümmt sich die Harnröhre auch quer, wodurch sie ein Zickzack-Aussehen annehmen kann. Eine Aufklaffen des Blasenhalslumens infolge des Versagens des Harnröhrenschließmuskelmechanismus während der Detrusorkompensation manifestiert sich klinisch durch Harninkontinenz.
Auch die Harnblase unterliegt tiefgreifenden Veränderungen. Sie reagiert auf die Entwicklung einer Obstruktion in drei Phasen: Reizbarkeit, Kompensation und Dekompensation. Im ersten Stadium einer infravesikalen Obstruktion reagiert die Harnblase mit verstärkten Detrusorkontraktionen, wodurch das funktionelle Gleichgewicht vorübergehend aufrechterhalten und der Urin vollständig entleert werden kann. Die weitere Entwicklung der Obstruktion führt zu einer kompensatorischen Hypertrophie der Harnblasenwand, die eine Dicke von 2–3 cm erreichen kann. In diesem Fall kann sie aufgrund verdickter und praller Muskelbündel ein trabekuläres Aussehen annehmen.
Das Anfangsstadium der trabekulären Entwicklung ist morphologisch durch die Hypertrophie glatter Muskelzellen gekennzeichnet. Im weiteren Verlauf des Prozesses kommt es zur Trennung hypertrophierter Muskelelemente und zur Füllung der Zwischenräume mit Bindegewebe. Zwischen den Trabekeln bilden sich Vertiefungen, sogenannte falsche Divertikel, deren Wände aufgrund des erhöhten intravesikalen Drucks allmählich dünner werden. Solche Divertikel sind oft multipel und erreichen manchmal erhebliche Ausmaße.
Die elastischen Eigenschaften des Detrusors werden durch das Vorhandensein von Kollagen bestimmt, das in seinem glatten Muskelgewebe 52 % der Gesamtproteinmenge ausmacht. Mit Erschöpfung der Kompensationskapazitäten und zunehmender Atrophie werden die Blasenwände dünner. Der Detrusor verliert seine Kontraktionsfähigkeit und dehnt sich, wodurch sich das Blasenvolumen deutlich auf 1 Liter oder mehr erhöht. Begleitende entzündliche und trophische Veränderungen führen zu einer ausgeprägten Sklerose der Muskelschicht der Blasenwand und einer Abnahme des Kollagengehalts. Der Bindegewebsgehalt erreicht den Gehalt an Muskelelementen oder übersteigt ihn.
Der Grad der Wiederherstellung der normalen Struktur der Blasenwand hängt von der Dauer der Harnabflussbehinderung ab. Infolge einer länger anhaltenden Obstruktion entwickeln sich irreversible morphologische Veränderungen, die zu ausgeprägten Funktionsstörungen der Blase führen und auch durch eine chirurgische Behandlung nicht beseitigt werden können. Eine schwere infravesikale Obstruktion führt zu erhöhtem Druck in der Blase, beeinträchtigtem Harnabfluss aus den Nieren und zur Entwicklung von vesikoureteralem und renalem Reflux sowie Pyelonephritis. Die Harnleiter dehnen sich aus, verlängern sich, werden gewunden, es entwickeln sich Ureterohydronephrose und chronisches Nierenversagen. Die Pathogenese von Veränderungen der Nieren und der oberen Harnwege bei Patienten mit Prostataadenom ist komplex und hängt von vielen Faktoren ab: altersbedingten Veränderungen, Begleiterkrankungen, die ihre Funktionsfähigkeit beeinträchtigen, der Entwicklung einer obstruktiven Uropathie.
Im ersten Stadium der obstruktiven Uropathie verhindern die Erhaltung des Fornikalapparates der Kelche und die Integrität des Epithels der Sammelrohre der Papillen das Auftreten von Nierenbeckenrefluxen und das aufsteigende Eindringen von Infektionen in das Nierenparenchym. Mit der Entwicklung einer Ureterohydronephrose kommt es zu einer strukturellen Deformation der Kelchgewölbe, die günstige Bedingungen für das Auftreten von renal-beckentubulären und anschließend renal-beckenvenösen und renal-beckenlymphatischen Refluxen schafft.
Infolge des erhöhten intrapelvinen Drucks und des Nierenbecken-Nieren-Refluxes wird die Hämodynamik der Nieren erheblich beeinträchtigt, gefolgt von der Entwicklung struktureller Veränderungen in den intraorganischen Arterien in Form ihrer Obliteration und diffusen Stenose. Hämodynamische Störungen führen zu schweren Stoffwechselverschiebungen und schwerer Ischämie des Nierengewebes. Die obstruktive Uropathie führt zu einer fortschreitenden Verschlechterung aller Indikatoren des Funktionszustands der Nieren. Ein charakteristisches Merkmal dieses Prozesses ist eine frühe Beeinträchtigung der Konzentrationsfähigkeit der Nieren, die sich vor allem in einer starken Abnahme der Rückresorption von Na-Ionen und einer erhöhten Ausscheidung über den Urin äußert. Eine beeinträchtigte Nierenfunktion bei Prostataadenom im Stadium I wird bei 18 % der Patienten beobachtet. Im Stadium II kompliziert chronisches Nierenversagen den Krankheitsverlauf bei 74 %, wobei 11 % von ihnen ein Terminalstadium erreichen. Bei allen Patienten mit Prostataadenom im Stadium III wird ein chronisches Nierenversagen festgestellt, wobei bei 63 % das intermittierende Stadium und bei 25 % der Untersuchten das terminale Stadium beobachtet wird.
Harnwegsinfektionen sind von grundlegender Bedeutung für die Pathogenese von Nierenerkrankungen beim Prostataadenom und erschweren den Krankheitsverlauf erheblich. Pyelonephritis und Nierenversagen machen bis zu 40 % der Todesursachen bei Patienten mit Prostataadenom aus. Eine chronische Pyelonephritis bei Patienten mit Prostataadenom wird in 50-90 % der Fälle beobachtet.
Entzündungen bakteriellen Ursprungs treten hauptsächlich im interstitiellen peritubulären Gewebe auf. In der Pathogenese der sekundären Pyelonephritis bei Prostataadenom spielen Urostase sowie die Entwicklung eines vesikoureteralen und renalen Refluxes die Hauptrolle. Die Infektion gelangt von der Blase aufsteigend in die Niere. Harnwegsinfektionen begleiten die meisten Fälle von Prostataadenom. Eine chronische Zystitis wurde bei 57–61 % der ambulanten und 85–92 % der stationären Patienten beobachtet. In dieser Hinsicht lässt sich die Pathogenese der chronischen Pyelonephritis bei Patienten mit Prostataadenom wie folgt darstellen: infravesikale Obstruktion → Blasenfunktionsstörung → Zystitis → Insuffizienz der vesikoureteralen Übergänge → vesikoureteraler Reflux → chronische Pyelonephritis.
Das Vorhandensein eines gleichzeitig auftretenden entzündlichen Prozesses in der Prostata spielt eine große Rolle bei der Entstehung des klinischen Bildes bei Prostataadenomen. Die Häufigkeit einer chronischen Prostatitis bei Prostataadenomen beträgt laut Labor-, Operations- und Autopsiedaten 73, 55,5 bzw. 70 %. Venöse Stase, Kompression der Ausführungsgänge der Azini durch hyperplastisches Drüsengewebe und dessen Ödem sind Voraussetzungen für die Entwicklung einer chronischen Entzündung. Die morphologische Untersuchung des Operationsmaterials zeigte, dass der Entzündungsprozess in den meisten Fällen an der Peripherie der Drüse lokalisiert war. Eine gleichzeitig auftretende chronische Prostatitis kann sich klinisch als Dysurie manifestieren, die eine Differentialdiagnose mit durch das Prostataadenom selbst verursachten Störungen beim Wasserlassen erfordert. Ihr Vorhandensein führt auch zu einer Zunahme der frühen und späten postoperativen Komplikationen, in Verbindung mit denen Maßnahmen erforderlich sind, um eine chronische Prostatitis im Stadium der konservativen Behandlung oder der Vorbereitung einer Operation zu identifizieren und zu behandeln.
Blasensteine im Adenom entstehen sekundär aufgrund von Blasenentleerungsstörungen. Sie werden bei 11,7–12,8 % der Patienten festgestellt. Sie haben meist eine regelmäßige runde Form, können einzeln oder mehrfach auftreten und sind chemisch gesehen Urate oder Phosphate. Nierensteine begleiten das Prostataadenom in 3,6–6,0 % der Fälle.
Eine häufige Komplikation eines Prostataadenoms ist ein vollständiger akuter Harnverhalt, der in jedem Stadium der Erkrankung auftreten kann. In einigen Fällen ist dies der Höhepunkt des obstruktiven Prozesses in Kombination mit einer Dekompensation der Kontraktionsfähigkeit des Detrusors, während es in anderen Fällen plötzlich vor dem Hintergrund mittelschwerer Symptome von Harnwegsstörungen auftritt. Dies ist häufig die erste klinische Manifestation eines Prostataadenoms. Laut der Literatur wird diese Komplikation bei 10-50 % der Patienten beobachtet, am häufigsten tritt sie im Stadium II der Erkrankung auf. Auslösende Faktoren für die Entwicklung dieser Komplikation können eine Verletzung der Diät (Konsum von Alkohol, Gewürzen), Hypothermie, Verstopfung, vorzeitige Blasenentleerung, Stress, Einnahme bestimmter Medikamente (Anticholinergika, Tranquilizer, Antidepressiva, Diuretika) sein.
Die Hauptfaktoren für die Entwicklung eines akuten Harnverhalts sind das Wachstum von hyperplastischem Gewebe, funktionelle Veränderungen des Hals- und Blasenmuskeltonus sowie eine gestörte Mikrozirkulation der Beckenorgane mit der Entwicklung eines Prostataödems.
Im Anfangsstadium eines akuten Harnverhalts führt eine erhöhte kontraktile Aktivität des Detrusors zu einem Anstieg des intravesikalen Drucks. In den Folgestadien sinkt der intravesikale Druck aufgrund der Dehnung der Blasenwand und einer Abnahme ihrer Kontraktionsfähigkeit.

