
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Elastisches Pseudoxanthom: Ursachen, Symptome, Diagnose, Behandlung
Facharzt des Artikels
Zuletzt überprüft: 07.07.2025
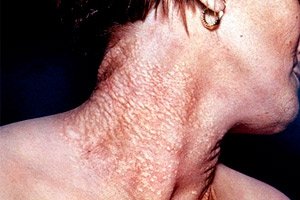
Pseudoxanthoma elasticum (Syn.: Gronblad-Strandberg-Syndrom, Touraine-systematisierte Elastorhexis) ist eine relativ seltene systemische Bindegewebserkrankung mit überwiegenden Schädigungen der Haut, der Augen und des Herz-Kreislauf-Systems. Genetisch ist die Erkrankung heterogen und umfasst dominante und rezessive Formen. Das Vorliegen eines erworbenen Pseudoxanthoma elasticum bedarf des Nachweises.
 [ 1 ]
[ 1 ]
Pathogenese
Veränderungen zeigen sich vor allem in den mittleren und unteren Bereichen der Dermis, wo die elastischen Fasern ungleichmäßig verteilt, verdickt, in Form von Klumpen, Verklumpungen, eigentümlich verdrehten Bündeln oder körnigen Strukturen fragmentiert sind. Bei der Färbung mit Hämatoxylin und Eosin erscheinen die Ansammlungen der elastischen Fasern als basophile Massen mit undeutlichen Konturen. Die Kossa-Methode weist sie nach, in denen Calciumsalze nachgewiesen werden. In der Nähe der veränderten elastischen Fasern finden sich Ansammlungen einer schwach basophilen Substanz, die mit kolloidalem Eisen oder Alcianblau angefärbt wurde. Die Kollagenfasern sind zufällig verteilt, es wird eine große Zahl argyrophiler Fasern nachgewiesen. Man findet Riesenzellen von Fremdkörpern. A. Vogel et al. (1985) glauben, dass man anhand einer histologischen Untersuchung die dominante von der rezessiven Form dieser Erkrankung unterscheiden kann. Die rezessive Form ist bei Anfärbung mit Methylenblau und Parafuchsin durch das Vorhandensein von dunkelrotem Elastin gekennzeichnet. In der Umgebung solcher Bereiche ist die Grundsubstanz diffus blau gefärbt, die Anzahl der Zellelemente ist erhöht. Calcium wird in allen Fällen nachgewiesen. Der dominante Typ ist nicht durch die Ablagerung von Calciumsalzen gekennzeichnet; die elastischen Fasern bilden ein anastomosierendes Netzwerk, das durch dichte Bündel von Kollagenfasern getrennt ist. Die elastischen Fasern sind ungleichmäßig verdickt und nur stellenweise verdünnt oder erscheinen als Granula. GE Pierard (1984) stellte jedoch keine Unterschiede im morphologischen Bild zwischen der dominanten und der rezessiven Form dieser Erkrankung fest. Bei der elektronenmikroskopischen Untersuchung ist die Struktur des Bindegewebes der papillären und oberen retikulären Schichten der Dermis in der Regel nicht geschädigt. Die Veränderungen betreffen hauptsächlich die mittleren und unteren Teile der retikulären Schicht. Elastische Fasern enthalten Calciumsalze in Form kleiner elektronendichter Cluster unterschiedlicher Größe und Form oder dünner, nadelartiger Kristalle. Auch granulare Cluster, umgeben von einem elektronendichten Ring kristalliner Strukturen, werden beschrieben. Die Tatsache, dass es sich bei solchen Ablagerungen um Calciumsalze handelt, wird durch Rasterelektronenmikroskopie mit einem Röntgenmikroanalysator bestätigt. Calciumsalze sind auch in den umgebenden Makrophagen enthalten, was auf die Entwicklung einer Fremdkörperreaktion hindeutet. Darüber hinaus zeigen sich dystrophische Veränderungen im amorphen Teil der elastischen Fasern in Form von Aufhellung und Auflösung der Matrix, manchmal auch das Vorhandensein von Vakuolen unterschiedlicher Größe mit massiver Ablagerung von Calciumsalzen. Ähnliche Veränderungen wie in den elastischen Fasern seniler Haut wurden ebenfalls festgestellt. Veränderungen der Kollagenfasern werden beobachtet. Ihre Anzahl nimmt ab, die meisten Fasern sind unverändert, einige sind verdickt (bis zu 700 nm), in kleinere Fasern gespalten, verdreht, jedoch unter Beibehaltung der Periodizität der Querstreifung. Die gleichzeitige Schädigung elastischer und kollagener Fasern lässt sich durch die Beteiligung einiger gängiger Enzyme an ihrer Biosynthese erklären.dieselbe Mikroumgebung, in der die extrazellulären Phasen ihrer Biosynthese stattfinden.
In der Nähe von Kollagen- und elastischen Fasern finden sich lose oder kompakte Massen körniger und filamentöser Substanz, in denen manchmal elektronendichte Ansammlungen von Calciumsalzen und Mikrofibrillen mit einer Dicke von 4–10 nm sichtbar sind. Aktivierte Fibroblasten werden angetroffen; in der Nähe verkalkter elastischer Fasern befinden sie sich in einem Zustand der Zerstörung. Bei der rezessiven Form sind dystrophische Veränderungen und Verkalkung ausgeprägter als bei der dominanten Form. Im letzteren Fall werden Verzweigungen und Anastomosen zwischen ihnen ohne Anzeichen von Verkalkung beobachtet. Kollagenfasern haben unterschiedliche Durchmesser, sind aber dünner als bei der rezessiven Form.
Veränderungen in der Struktur elastischer und kollagener Fasern werden nicht nur in der Haut von Patienten, sondern auch in den Schleimhäuten der Mundhöhle sowie in den Magenarterien beobachtet, was auf eine systemische Natur der Schädigung des fibrösen Bindegewebes bei dieser Krankheit hinweist. In kleinen Gefäßen werden dystrophische Veränderungen, eine Zunahme zytoplasmatischer Auswüchse, eine ausgeprägte Vakuolisierung des Zytoplasmas von Endotheliozyten und Rupturen der Basalmembran festgestellt. In der inneren elastischen Membran kommt es zu Ablagerungen von Calciumsalzen und Veränderungen der elastischen Fasern ähnlich denen in der Haut. Solche Veränderungen führen zu Durchblutungsstörungen, Aneurysmenbildung und Blutungen.
Bei der Histogenese des Pseudoxanthoma elasticum schreiben einige Autoren Calciumsalzablagerungen in elastischen Fasern die Hauptrolle zu, möglicherweise als Folge der Ansammlung von Polyanionen, die eine Verkalkung induzieren. Andere glauben, dass die Verkalkung durch Ansammlungen von Glykosaminoglykanen in den Läsionen verursacht wird. Wieder andere legen weniger Wert auf die Verkalkung als vielmehr auf strukturelle Anomalien von Kollagen und elastischen Fasern, die mit einem Defekt in ihrer Synthese verbunden sind. Es wird angenommen, dass die Unfähigkeit von Elastin, Quervernetzungen zu bilden, oder eine Störung des extrazellulär ablaufenden Prozesses der oxidativen Desaminierung zu einer Störung der Elastogenese führt. Gleichzeitig können von Fibroblasten in großen Mengen sezernierte Proteasen Abschnitte mit hydrophoben Aminosäuren aus Elastinmolekülen entfernen und Quervernetzungen zerstören. Histologisch lässt sich eine transepidermale Sekretion veränderter elastischer Fasern nachweisen, die laut WK Jacyk und W. Lechiner (1980) die erworbene von der erblichen Form unterscheidet. Es ist möglich, dass sich strukturelle Störungen bei verschiedenen Formen des Pseudoxanthoma elasticum auf unterschiedliche Weise entwickeln. Das Endergebnis beider Prozesse ist jedoch dasselbe.
Das klinische Bild der Hautläsionen bei erworbenem Pseudoxanthoma elasticum ähnelt dem erblichen. Es wird eine periumbilikale Form unterschieden, die bei Frauen auftritt, bei deren Pathogenese eine signifikante Dehnung der Bauchhaut infolge wiederholter Schwangerschaften oder Anasarka eine wichtige Rolle spielt.
Es sollte betont werden, dass bei allen Formen der Krankheit der Ausschlag an Stellen lokalisiert ist, die am anfälligsten für Dehnung sind. Bei der erworbenen Form finden sich in der Regel keine Symptome einer Schädigung der Gefäße, Augen oder des Verdauungstraktes. Das Auftreten eines erworbenen elastischen Pseudoxanthoms bei einem Patienten mit chronischer Niereninsuffizienz während der Hämodialyse wird beschrieben, wenn aufgrund einer Verletzung des Kalzium- und Phosphorstoffwechsels Bedingungen für die Verkalkung elastischer Fasern geschaffen werden können.
Symptome eines elastischen Pseudoxanthoms
Klinisch manifestiert sich der Ausschlag durch flache, gelbliche, gruppierte Papeln mit einer Größe von 1–3 mm, die oft entlang der Hautlinien an den Seitenflächen des Halses, am Hinterkopf, in den Achsel- und Leistenbereichen, am Bauch, in der Kniekehle und an den Ellbogen lokalisiert sind. Die Oberfläche der Papeln ist glatt, die Haut in den Bereichen des Ausschlags ist schlaff und bildet oft Falten, wodurch sie von schlaffer Haut nicht zu unterscheiden ist. Schleimhäute können betroffen sein. Veränderungen an den Augen bestehen aus langsam fortschreitenden dystrophischen Veränderungen am Augenhintergrund, die aus der Divergenz und Ruptur der Basalplatte (Bruch-elastische Membran) resultieren, die zwischen der Gefäßmembran und der Netzhaut lokalisiert ist. Dies führt zur Bildung sog. angioiden Streifen. Sie werden bei der Untersuchung des Augenhintergrunds als gezackte Linien oder Streifen mit Pigmentierung erkennbar. Angioid Streaks sind nicht spezifisch für Pseudoxanthoma elasticum, sie kommen auch beim Chernogubov-Eders-Danlos-Syndrom, Morbus Paget, Marfan-Syndrom und Sichelzellenanämie vor. Sie können über viele Jahre das einzige Anzeichen von Pseudoxanthoma elasticum sein. Angioid Streaks sind oft mit Blutungen unter der Netzhaut und Aderhaut sowie mit Netzhautablösung kombiniert. Bei 50 % der Patienten werden punktförmige Veränderungen beobachtet, die zu einer deutlichen Verschlechterung des Sehvermögens führen. Kardiovaskuläre Läsionen sind durch Bluthochdruck und Koronarinsuffizienz, frühe Arteriosklerose und eine Neigung zu Blutungen gekennzeichnet. In derselben Familie können Geschwister an mono-, di- oder trisymptomatischen Formen der Erkrankung leiden. Der Schweregrad der Haut- und Augensymptome variiert erheblich.
Was muss untersucht werden?
Behandlung eines elastischen Pseudoxanthoms
Derzeit gibt es keine wirksame spezifische Behandlung für Pseudoxanthoma elasticum. Im Stadium I der ophthalmologischen Läsion ist Beobachtung vorgeschrieben, es wird empfohlen, kleinste Augenverletzungen zu vermeiden und bei Arbeit und Sport eine Schutzbrille zu tragen. Die Behandlung im Stadium II ist mit erheblichen Schwierigkeiten verbunden. Es gibt Studien zur Laserkoagulation von Angioid Streaks, die zur Makulazone tendieren. Intravitreale Injektionen monoklonaler Antikörper, die die Angiogenese blockieren (z. B. Bevacizumab), sind vielversprechend für die Behandlung von Angioid Streaks der Netzhaut. Es liegen jedoch keine verlässlichen Daten zur Wirksamkeit dieser Behandlungsmethode vor. Im Stadium III ist die Behandlung wirkungslos. Ziel der Therapie ist die Vorbeugung von Komplikationen.

