
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Weiblicher Genitalprolaps
Facharzt des Artikels
Zuletzt überprüft: 07.07.2025
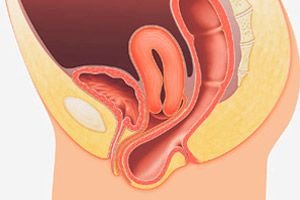
Der Genitalprolaps ist eine polyätiologische Erkrankung, deren Grundlage eine Dystrophie und ein Versagen des Bandapparates der Gebärmutter- und Beckenbodenmuskulatur sowie ein erhöhter intraabdominaler Druck sind. Beckenstrukturen: Gebärmutter (Gebärmutterprolaps) oder Vagina (Vaginalprolaps), vordere Vaginalwand (Blasenhernie) oder hintere Vaginalwand (Rektozele).
Risikofaktoren
Zu den Faktoren, die zur Entstehung einer Beckenbodenmuskelschwäche beitragen, zählen pathologische Geburten, Östrogenmangel, altersbedingte Veränderungen der Muskulatur und des Bindegewebes, genetische Veranlagung sowie eine Reihe extragenitaler Erkrankungen und ungünstige soziale Verhältnisse.
Pathogenese
In der Pathogenese des Prolaps und/oder Genitalprolaps bei jungen Nulliparen (oder solchen mit nur unkomplizierten Geburten) mit unverändertem hormonellen Hintergrund und normalen sozialen Bedingungen spielt ein systemischer Bindegewebsdefekt die Hauptrolle. Unter dem Einfluss eines der aufgeführten Faktoren oder ihrer kombinierten Wirkung kommt es zu einem Funktionsversagen des Bandapparates der inneren Geschlechtsorgane und des Beckenbodens. Vor dem Hintergrund des Funktionsversagens des Bandapparates der Gebärmutter und ihrer Anhangsgebilde und des erhöhten intraabdominalen Drucks beginnen die Organe, sich über den Beckenboden hinaus auszudehnen. Dabei werden mehrere Varianten der pathogenetischen Mechanismen des Uterus- und Vaginalprolaps unterschieden:
- Die Gebärmutter befindet sich vollständig im extrem ausgedehnten Fundus und wird, ohne jeglichen Halt, durch den Beckenboden herausgedrückt.
- Ein Teil der Gebärmutter befindet sich innerhalb, ein Teil außerhalb der Bruchpforte; der erste Teil wird herausgedrückt, während der andere gegen die Unterlage gedrückt wird.
Bei der zweiten Variante kann der vaginale Teil des Gebärmutterhalses aufgrund des konstanten Drucks in der Bruchpforte absinken und sich dehnen (Elongatio coli); während der außerhalb der Bruchpforte liegende und an den noch teilweise funktionierenden Musculus levator ani angrenzende Gebärmutterkörper einem vollständigen Prolaps des Organs widersteht. Dieser Mechanismus erklärt die Bildung eines verlängerten und verdünnten Uterus, dessen Verlängerung ausschließlich oder hauptsächlich von der Hypertrophie des Gebärmutterhalses abhängt, während der Uterusfundus zu diesem Zeitpunkt in einer nahezu korrekten Position verbleiben kann. In einer solchen Situation tritt ein vollständiger Prolaps des Uterus mit seiner Retroflexion auf – wenn die Achse des Uterus mit der Achse der Vagina übereinstimmt. Daher gilt die Retroflexion als Risikofaktor für einen vollständigen Prolaps des Uterus.
In der klinischen Praxis wird weiterhin die von KF Slavyansky vorgeschlagene Klassifikation des Prolaps der weiblichen Geschlechtsorgane verwendet.
Symptome Prolaps der weiblichen Geschlechtsorgane
Die häufigsten Beschwerden von Patienten mit einem Vorfall der inneren Geschlechtsorgane sind: ziehende Schmerzen und/oder Schweregefühl im Unterleib, Weißfluss, sexuelle Funktionsstörungen, Fremdkörpergefühl in der Scheide, Harn- und Gasinkontinenz bei körperlicher Anstrengung, Husten, Niesen.
Bühnen
Klassifikation der Vaginalverlagerungen nach unten (nach KF Slavyansky):
- 1. Grad. Prolaps der vorderen Scheidenwand, der hinteren Scheidenwand oder beider zusammen (die Wände reichen nicht über den Scheideneingang hinaus).
- 2. Grad. Prolaps der vorderen oder hinteren Scheidenwände oder beider zusammen (die Wände liegen außerhalb der Scheidenöffnung).
- 3. Grad. Vollständiger Vorfall der Vagina, der mit einem Vorfall der Gebärmutter einhergeht.
Was muss untersucht werden?
Wen kann ich kontaktieren?
Behandlung Prolaps der weiblichen Geschlechtsorgane
Die anatomischen und topografischen Merkmale der Beckenorgane, die gemeinsame Blutversorgung, Innervation und engen funktionellen Verbindungen lassen sie als ein einheitliches System betrachten, in dem selbst lokale Veränderungen die Funktion und Anatomie benachbarter Organe beeinträchtigen. Daher besteht das Hauptziel der Prolapsbehandlung darin, nicht nur die Grunderkrankung zu beseitigen, sondern auch Erkrankungen der Genitalien, der Blase, der Harnröhre, des Rektums und des Beckenbodens zu korrigieren.
Zu den Faktoren, die die Behandlungstaktik für Patienten mit Genitalprolaps bestimmen, gehören:
- Grad des Genitalvorfalls;
- anatomische und funktionelle Veränderungen der Geschlechtsorgane (Vorhandensein und Art begleitender gynäkologischer Erkrankungen);
- die Möglichkeit und Durchführbarkeit der Erhaltung und Wiederherstellung der Fortpflanzungs- und Menstruationsfunktionen;
- Merkmale einer Funktionsstörung des Dickdarms und des Rektumschließmuskels;
- Alter der Patienten;
- begleitende extragenitale Pathologie und das Ausmaß des Risikos eines chirurgischen Eingriffs und einer Anästhesiebehandlung.
Allgemeine Kräftigungsbehandlung. Diese Therapieform zielt darauf ab, den Gewebetonus zu erhöhen und die Ursachen zu beseitigen, die zur Verschiebung der Genitalien beitragen. Empfohlen: richtige Ernährung, Wasserbehandlungen, Gymnastikübungen, veränderte Arbeitsbedingungen, Gebärmuttermassage.
Chirurgische Behandlung des Prolaps der Geschlechtsorgane. Pathogenetisch begründete Behandlungsmethoden für den Prolaps der weiblichen Geschlechtsorgane sollten als chirurgische Eingriffe in Betracht gezogen werden.
Bis heute sind über 300 Methoden zur chirurgischen Korrektur dieser Pathologie bekannt.
Bekannte Methoden zur chirurgischen Korrektur eines Genitalprolaps lassen sich in 7 Gruppen einteilen, basierend auf den anatomischen Strukturen, die gestärkt werden, um die falsche Position der Genitalien zu korrigieren.
- 1. Operationsgruppe – Stärkung des Beckenbodens – Kolpoperineolevatoroplastik. Da die Beckenbodenmuskulatur immer pathogenetisch am pathologischen Prozess beteiligt ist, sollte die Kolpoperineolevatoroplastik bei allen chirurgischen Eingriffen als zusätzliche oder primäre Hilfe durchgeführt werden.
- Die 2. Operationsgruppe umfasst verschiedene Modifikationen zur Verkürzung und Stärkung der runden Gebärmutterbänder. Am häufigsten wird die Verkürzung der runden Gebärmutterbänder mit ihrer Fixierung an der Gebärmuttervorderseite angewendet. Die Verkürzung der runden Gebärmutterbänder mit ihrer Fixierung an der Gebärmutterrückseite, die Ventrofixation der Gebärmutter nach Kocher und ähnliche Operationen sind unwirksam, da die runden Gebärmutterbänder, die eine hohe Elastizität aufweisen, als Fixierungsmaterial verwendet werden.
- Die dritte Gruppe von Operationen besteht in der Stärkung des Befestigungsapparates der Gebärmutter (Kardinal- und Uterosakralbänder) durch Zusammennähen, Transposition usw. Zu dieser Gruppe gehört die „Manchester-Operation“, deren Kern darin besteht, die Kardinalbänder zu verkürzen.
- Die vierte Gruppe von Operationen ist die starre Fixierung vorgefallener Organe an den Beckenwänden – an den Schambeinen, dem Kreuzbein, dem Kreuzbeinband usw. Komplikationen dieser Operationen sind Osteomyelitis, anhaltende Schmerzen sowie sogenannte operativ-pathologische Positionen der Beckenorgane mit allen sich daraus ergebenden Folgen.
- Die fünfte Operationsgruppe umfasst die Verwendung alloplastischer Materialien zur Stärkung und Fixierung des Gebärmutterbandapparates. Die Anwendung dieser Operationen führt häufig zur Abstoßung des Alloplasten und zur Bildung von Fisteln.
- Die 6. Operationsgruppe ist die partielle Obliteration der Vagina (mediane Kolporrhaphie nach Neugebauer-Lefort, vaginal-perineale Cleisis – Labhardt-Operation). Die Operationen sind unphysiologisch, schließen die Möglichkeit sexueller Aktivität aus und es werden Rückfälle der Krankheit beobachtet.
- Die 7. Operationsgruppe ist ein radikaler chirurgischer Eingriff – die vaginale Hysterektomie. Natürlich beseitigt diese Operation den Organprolaps vollständig, hat jedoch eine Reihe von negativen Aspekten: Rückfälle der Krankheit in Form einer Enterozele, anhaltende Störungen der Menstruations- und Fortpflanzungsfunktionen.
In den letzten Jahren hat die Taktik der kombinierten Korrektur des Genitalprolapses mittels Laparoskopie und vaginalem Zugang an Popularität gewonnen.
Orthopädische Methoden zur Behandlung des Genitalprolaps. Methoden zur Behandlung von Prolaps und Genitalprolaps bei Frauen mit Pessaren werden im Alter angewendet, wenn Kontraindikationen für eine chirurgische Behandlung vorliegen.
Physiotherapeutische Behandlung. Rechtzeitig und richtig angewandte Methoden der Physiotherapie und diadynamischen Sphinkterotonisierung sind bei der Behandlung von Schambeschwerden und Harninkontinenz bei Frauen von großer Bedeutung.


 [
[