
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Streptodermie bei Kindern: Ursachen und Symptome
Facharzt des Artikels
Zuletzt überprüft: 05.07.2025
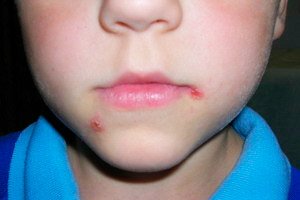
Streptodermie ist eine der Formen der Hautpyodermie (durch bakterielle Infektionen verursachte Erkrankungen). Streptodermie bei Kindern wird durch eine bestimmte Art von Mikroorganismen verursacht – Bakterien der Gattung Streptococcus. Dies sind gramnegative kokkoidale (runde) Stäbchen, die zu Clustern zusammengefasst sind. Meistens entwickeln sie sich vor dem Hintergrund einer verminderten Immunität, einer gestörten Mikroflora und äußern sich in verschiedenen Hautausschlägen, Entzündungen und Reizungen. Dies können sowohl lokale Manifestationen auf Hautebene als auch systemische Manifestationen auf der Ebene des gesamten Körpers mit der Bildung neuer Infektionsherde, entzündlicher und nekrotischer Bereiche sowie Infiltrate sein.
Epidemiologie
Die Zahl der Fälle von Streptokokkenpyodermie bei Kindern unter 15 Jahren wird im Jahr 2005 auf 111 Millionen geschätzt. [ 1 ] Laut Statistik tritt in etwa 45 % der Fälle eine schnelle Entwicklung der Streptodermie mit kurzer Inkubationszeit vor dem Hintergrund einer verminderten Immunität, einer erhöhten Morbidität des Kindes und einer allgemeinen Schwächung des Körpers auf.
Das Auftreten von Streptodermie bei solchen Kindern geht mit Krankheiten wie Karies, Pulpitis, Pharyngitis, Mandelentzündung und Bronchitis einher. Viele Kinder (bis zu 20 %) haben chronische Infektionsherde im Rachen und in der Mundhöhle. [ 2 ] Dies können chronische Erkrankungen der Zähne (12 %), des Zahnfleisches (10 %), der Polypen (2-3 %), der Mandelentzündungen (5-6 %), der Fisteln und Follikel (bis zu 7 %) sowie verstopfte Kieferhöhlen (bis zu 5 %) sein. In anderen Fällen handelt es sich um verschiedene akute und chronische Erkrankungen der oberen und unteren Atemwege.
In 65,5 % der Fälle von Streptodermie waren hormonelle und immunologische Störungen, erhöhte Reaktivität und Sensibilisierung des Körpers Begleitfaktoren. In etwa 35 % der Fälle entwickelt sich eine Streptodermie nach einem Krankenhausaufenthalt des Kindes (Krankenhausinfektion). In etwa 5–10 % der Fälle entwickelt sich die Krankheit vor dem Hintergrund einer allgemeinen Intoxikation des Körpers, in 70 % der Fälle vor dem Hintergrund einer gestörten Mikroflora der Haut, der Schleimhäute und der Mundhöhle. In etwa 15–20 % der Fälle sind hormonelle und immunologische Veränderungen die Ursache. In 25 % der Fälle ist die Entwicklung der Krankheit mit Untergewicht, einem Mangel an Vitaminen, Mineralstoffen und einzelnen Nährstoffen verbunden. In 30 % der Fälle ist die Entwicklung der Krankheit mit Übergewicht und einem erhöhten Body-Mass-Index verbunden.
Die höchste Inzidenz von Streptokokken-Impetigo tritt bei Kindern im Alter von 2 bis 5 Jahren auf, kann aber auch bei älteren Kindern und Erwachsenen auftreten, deren berufliche Tätigkeit zu Schnittwunden oder Abschürfungen der Haut führen kann (Adams, 2002; Fehrs, et al., 1987; Wasserzug, et al., 2009). Es gibt keinen Unterschied in der Anfälligkeit zwischen Mädchen und Jungen. [ 3 ]
Ursachen Streptodermie bei einem Kind
Es gibt einen Hauptgrund für die Entwicklung von Streptodermie. Es handelt sich um eine bakterielle Infektion, genauer gesagt um einen Mikroorganismus der Gattung Streptococcus. Seine intensive Vermehrung vor dem Hintergrund einer verminderten Immunität und einer beeinträchtigten Widerstandskraft des Körpers führt zu einer intensiven Ausbreitung des Entzündungs- und Infektionsprozesses, dessen Fortschreiten. Auch andere Gründe können indirekt Einfluss haben – dies sind sicherlich eine geringe Immunität, Störungen normaler Stoffwechselprozesse im Körper, ein Mangel an Vitaminen, Spurenelementen und Mineralstoffen. Auch der Kontakt mit einem infektiösen Patienten kann die Entwicklung von Streptodermie verursachen. Dazu können auch der Eintritt des Kindes in eine Infektionsquelle (z. B. in ein Epidemiegebiet oder eine Zone mit hohem Infektionsrisiko im Krankenhaus), die Nichteinhaltung von Hygienevorschriften und -anforderungen sowie schlechte Wohnbedingungen gehören, die zur Ausbreitung der Infektion beitragen. [ 4 ]
Krankheitserreger
Risikofaktoren
Zur Risikogruppe gehören Kinder mit geschwächter Immunität, ungeimpfte oder unter Missachtung der Impfvorschriften geimpfte Kinder, Kinder mit Impfkomplikationen, häufig erkrankte Kinder, Kinder mit langwierigen, wiederkehrenden Erkrankungen, chronischen Infektionen und allergischen Reaktionen. Es ist jedoch zu beachten, dass sich fehlende Impfungen auch negativ auf die Gesundheit auswirken und die Entwicklung schwerer Infektionskrankheiten und Streptodermie begünstigen können.
Dazu gehören Kinder mit verschiedenen Infektionsherden, mit chronischen Infektions- und somatischen Erkrankungen, einschließlich zahnärztlichem und dermatologischem Profil. Zur Risikogruppe gehören Kinder mit Vitaminmangel, insbesondere wenn der Körper einen Mangel an Vitamin C und D aufweist. Wie zahlreiche Studien und klinische Fälle zeigen, ist Vitamin-D-Mangel bei Kindern häufig mit der Entwicklung von Infektionskrankheiten unterschiedlicher Schwere und Lokalisation verbunden. Es ist auch erwähnenswert, dass Krankheiten bei einem Mangel an diesem Vitamin viel schwerwiegender sind und zahlreiche Komplikationen mit sich bringen. [ 5 ], [ 6 ], [ 7 ]
Zu den Risikofaktoren zählen außerdem eine Antibiotikatherapie und die Einnahme bestimmter Medikamente mit schweren toxischen Wirkungen auf den Körper (Antiparasitika, Antimykotika, Chemotherapie, Tuberkulosebehandlung). Starke Schmerzmittel, Narkose, Anästhesie und sogar Lokalanästhesie wirken ähnlich. Ein längerer Krankenhausaufenthalt eines Kindes aufgrund verschiedener Krankheiten kann ebenfalls zur Entwicklung einer Streptodermie führen, da Krankenhausinfektionen in fast allen Krankenhäusern vorkommen. [ 8 ] Menschen nach Strahlentherapie, Chemotherapie, nach längerem Krankenhausaufenthalt, Operation, Transplantation und Bluttransfusion sind ebenfalls gefährdet.
Ebenfalls gefährdet sind Kinder, die mit verschiedenen Arten von intrauterinen Infektionen geboren werden, mit Geburtsverletzungen, geschwächte Kinder, Kinder mit geringem Körpergewicht, Unterentwicklung oder funktioneller Unreife des Körpers, Kinder, die zu früh oder infolge eines Kaiserschnitts geboren werden.
Pathogenese
Die Pathogenese beruht auf der Entwicklung einer bakteriellen Infektion der Haut. Der Haupterreger der Streptodermie bei Kindern ist eine Streptokokkeninfektion. Sie entwickelt sich in der Regel vor dem Hintergrund einer verminderten Immunität, einer allgemeinen Abnahme der Widerstandskraft und Ausdauer des Körpers sowie eines Mangels an Vitaminen und Mineralstoffen. Ein leichter bakterieller Befall befällt in der Regel im Frühstadium nur die oberflächlichen Hautschichten. Mit der Zeit befällt die Infektion jedoch immer tiefere Hautschichten und wird dementsprechend schwieriger zu heilen. Es ist erwähnenswert, dass am häufigsten entweder die oberflächlichen Schichten (Epidermis) oder die tiefen Schichten (die Dermis selbst) betroffen sind. In seltenen Fällen ist das Unterhautfettgewebe am Entzündungs- und Infektionsprozess beteiligt.
Oberflächenstrukturen von Streptokokken, einschließlich der M-Proteinfamilie, der Hyaluronankapsel und Fibronektin-bindender Proteine, ermöglichen es den Bakterien, unter verschiedenen Umweltbedingungen an der menschlichen Haut und den Schleimhäuten zu haften, diese zu besiedeln und zu durchdringen [ 9 ], [ 10 ]. [11 ]
Ist Streptodermie bei Kindern ansteckend?
Oft wird gefragt, ob Streptodermie bei Kindern ansteckend ist. Lassen Sie uns dieser Frage auf den Grund gehen. Streptodermie wird durch eine bakterielle Infektion, genauer gesagt durch Bakterien der Gattung Streptococcus, verursacht. Jede bakterielle Infektion ist grundsätzlich ansteckend, da sie sich ausbreiten und von Mensch zu Mensch übertragen werden kann, unabhängig davon, ob die Person offen oder latent erkrankt ist oder lediglich Träger der Bakterien ist. [ 12 ]
Tatsache ist jedoch, dass ein Kind, das Kontakt mit einem infektiösen Patienten hatte, erkranken kann, ein anderes hingegen nicht. Alles hängt vom Zustand des Immunsystems sowie der Anfälligkeit des Körpers für Infektionskrankheiten ab. Jeder Mensch hat eine andere Anfälligkeit. Daher muss man in jedem Fall davon ausgehen, dass diese Krankheit ansteckend ist. Bei einer akuten Form der Krankheit ist es besser, den Kontakt mit anderen Kindern zu vermeiden und in Quarantäne zu bleiben. Dies trägt nicht nur dazu bei, die Ansteckung anderer Kinder zu vermeiden, sondern trägt auch zu einem leichteren und schnelleren Krankheitsverlauf ohne Komplikationen bei, da keine fremde Mikroflora vorhanden ist, die die Situation nur verschlimmert.
Wie wird Streptodermie bei Kindern übertragen?
Streptodermie wird wie eine Reihe anderer bakterieller Krankheiten übertragen – durch direkten Kontakt mit einem infektiösen Patienten. Die Krankheit kann durch Kontakt, Händeschütteln, die Verwendung derselben Unterwäsche, des gleichen Geschirrs und der gleichen Hygieneartikel übertragen werden. In einigen Fällen, bei einer besonders schweren Form der Krankheit, kann sie durch Tröpfchen in der Luft übertragen werden. [ 13 ]
Wenn Ihr Kind krank ist, müssen Sie unbedingt wissen, wie Streptodermie bei Kindern übertragen wird, um eine Ansteckung anderer Kinder zu vermeiden. Achten Sie darauf, dass Ihr Kind keinen direkten Kontakt mit anderen Kindern hat. Bringen Sie ihm grundlegende Hygieneregeln bei: Waschen Sie sich vor und nach einem Spaziergang gründlich die Hände mit Seife, behandeln Sie die Haut mit Alkohol, alkoholhaltigen Tinkturen oder Lotionen oder anderen Antiseptika. Dies reduziert die Kontamination der Haut mit pathogener Mikroflora.
Es ist auch wichtig zu verstehen, dass ein Kind auch nach seiner Genesung noch Träger der Bakterien ist und die Wahrscheinlichkeit einer Ansteckung eines gesunden Kindes weiterhin besteht. Daher empfehlen Ärzte eine zweiwöchige Quarantäne und den Kontakt eines Kindes mit Streptodermie mit anderen Kindern zu vermeiden. Die Quarantäne sollte auch nach der Genesung aufrechterhalten werden, da die Bakterien im Körper verbleiben und eine Gefahr für andere Kinder darstellen können.
Obwohl nicht alle Ärzte diese Ansicht teilen. Einige Ärzte sind überzeugt, dass ein Kind mit Streptodermie sicher mit anderen Kindern kommunizieren kann. Und es stellt für sie keine Gefahr dar. Dies liegt daran, dass sich die Krankheit nur bei einem Kind entwickeln kann, das die Voraussetzungen und Veranlagungen dafür hat, beispielsweise eine geringe Immunität oder eine beeinträchtigte natürliche Mikroflora mit verminderter Kolonisationsresistenz. Andernfalls widersteht der Körper selbst der Infektion und lässt die Entwicklung der Krankheit nicht zu.
Symptome Streptodermie bei einem Kind
Die Inkubationszeit von Streptodermie bei Kindern wird von vielen Faktoren bestimmt. Im Durchschnitt beträgt sie 1 bis 10 Tage. Wenn die Immunität und die natürliche Widerstandskraft des Körpers normal oder hoch sind, kann sich die Krankheit nach 7-10 Tagen oder sogar länger nach Kontakt mit einer an Streptodermie erkrankten Person entwickeln.
Es gibt häufig Fälle, in denen das Immunsystem die Infektion unterdrückt und ihre Entwicklung verhindert. In solchen Fällen entwickelt sich die Krankheit überhaupt nicht. Bei schwacher Immunität und hoher Anfälligkeit kann sich die Krankheit viel schneller entwickeln. Es sind Fälle bekannt, in denen die Inkubationszeit der Streptodermie bei häufig erkrankten Kindern 1-2 Tage betrug (die Krankheit entwickelte sich schnell, fast unmittelbar nach dem Kontakt mit der Infektion).
Das Hauptsymptom ist die Entwicklung eines eitrigen Entzündungsprozesses auf der Hautoberfläche. Dies kann zunächst eine leichte Rötung oder Reizung sein, die sich allmählich zu einem feuchten, roten (entzündeten) Bereich entwickelt. Dieser Bereich kann aufgrund verstärkter Schmerzen nicht berührt werden. Oft geht der Prozess mit einem Anstieg der Körpertemperatur, der Entwicklung einer lokalen Reaktion in Form von Juckreiz, Rötung, Abszessbildung oder Verdichtung einher. Es können sich einzelne Blasen mit eitrigem Inhalt bilden (der Inhalt umfasst Bakterien, abgestorbene Hautzellen, Leukozyten und Lymphozyten sowie andere Blutzellen, die zum Entzündungsort gewandert sind).
In einer fortgeschritteneren Form (chronisch) entwickeln sie sich als nässende, nicht heilende Geschwüre, die durch verstärkte Schmerzen gekennzeichnet sind. Blutungsneigung, anhaltende Nichtheilung, fortschreitendes Wachstum. Immer mehr neue Hautbereiche können von den Entzündungsherden betroffen sein. Oft verschmelzen Geschwüre miteinander. Am Boden des Geschwürs können eitrige und nekrotische Bereiche beobachtet werden, die mit eitrigen Massen gefüllt sind. An den Seiten bilden sich Granulationsbereiche. In der Regel erheben sich solche Geschwüre über die Oberfläche gesunder Haut, es treten Anzeichen einer Infiltration auf.
Die ersten Anzeichen dafür, wie Streptodermie bei Kindern beginnt
Wenn ein Kind Kontakt mit einem infektiösen Patienten hatte, kann es während der Inkubationszeit eine Streptodermie entwickeln. Daher ist es unbedingt erforderlich, sich darüber zu informieren, wie Streptodermie bei Kindern entsteht. Die ersten Anzeichen sollten sorgfältig beobachtet werden, da der Erfolg der weiteren Behandlung der Krankheit davon abhängt, wie früh sie erkannt werden. Es ist kein Geheimnis, dass der Erfolg jeder Behandlung von einer rechtzeitigen Behandlung abhängt.
Wenn das Kind Kontakt mit einer kranken Person hatte, muss es besonders sorgfältig behandelt werden. Es ist notwendig, den Körper täglich auf erste Anzeichen einer Hautschädigung durch eine bakterielle Infektion zu untersuchen. Streptokokken befallen in der Regel hauptsächlich die oberflächlichen Schichten, sodass die ersten Reaktionen dort auftreten. Zunächst tritt eine Rötung auf, die stark oder gar nicht jucken kann. Später entwickelt sich jedoch ein kleiner Abszess oder ein Geschwür. [ 14 ]
Es bildet sich Eiter, und die serös-exsudative Reaktion verstärkt sich. Der Bereich um den betroffenen Bereich verdichtet sich, entzündet sich und schmerzt. Oftmals entwickeln sich starke Ödeme. An der Oberfläche kann sich eine schlaffe Blase (Phlyktena) bilden. Das Platzen dieser Blase führt in der Regel zur Bildung neuer Entzündungsherde.
Temperatur bei Kindern mit Streptodermie
Bei Kindern mit Streptodermie kann die Temperatur ansteigen, da Streptodermie eine Infektionskrankheit ist, die durch bakterielle Mikroflora verursacht wird. Eine Temperatur von bis zu 37,2 °C (subfebrile Temperatur) weist in der Regel auf eine Infektion im Körper hin und darauf, dass der Körper alle Ressourcen zur Bekämpfung der Infektion aktiviert hat. Dies zeigt an, dass das Immunsystem, das unspezifische Resistenzsystem, aktiv ist und zuverlässig vor dem Fortschreiten der Infektion schützt. In einigen Fällen kann eine subfebrile Temperatur ein Zeichen für regenerative (restaurative) Prozesse im Körper sein. In der Regel sind bei einer solchen Temperatur keine Maßnahmen erforderlich. Sie müssen das Kind jedoch sorgfältig überwachen und das Temperaturdiagramm verfolgen. Messen Sie die Temperatur mindestens zweimal täglich zur gleichen Zeit und dokumentieren Sie die Werte auf einem speziellen Temperaturblatt. Dies kann für den behandelnden Arzt sehr aufschlussreich und nützlich sein, da es Ihnen ermöglicht, den Zustand des Kindes dynamisch zu verfolgen. Dies schließt jedoch die Notwendigkeit einer Konsultation mit einem Arzt nicht aus. [ 15 ]
Steigt die Temperatur über 37,2 (Fieber), ist dies meist besorgniserregend. Das bedeutet, dass der Körper angespannt ist und nicht genügend Ressourcen hat, um die Infektion zu bekämpfen. In diesem Fall muss dem Kind als symptomatische Therapie ein Antipyretikum verabreicht werden. Besser sind einfache Medikamente mit Wirkstoffen – Analgin, Aspirin, Paracetamol. Säuglingsnahrung, Suspensionen und andere fiebersenkende Medikamente sollten bei Kindern vermieden werden, da diese bei angespanntem Körper zusätzliche Nebenwirkungen hervorrufen können, was wiederum den Zustand verschlimmern und das Fortschreiten und die Ausbreitung der Streptodermie begünstigen kann.
Steigt die Temperatur des Kindes über 38 Grad, müssen dringend Maßnahmen zur Temperatursenkung ergriffen werden. Alle fiebersenkenden Medikamente sind geeignet. Sie können auch mit klassischen entzündungshemmenden Medikamenten kombiniert werden. Es wird nicht empfohlen, die Temperatur des Kindes über 38 Grad ansteigen zu lassen, da bei Kindern oberhalb dieser Temperatur im Gegensatz zu Erwachsenen bereits die Denaturierung der Blutproteine beginnt. Es ist auch erwähnenswert, dass bei einer Temperatur über 38 Grad, verschlimmert durch eine bakterielle Infektion, eine medizinische Notfallversorgung erforderlich sein kann. Wenn sich der Zustand des Kindes verschlechtert, dürfen Sie nicht zögern, einen Krankenwagen zu rufen. Wenn die Temperatur nicht innerhalb von 3 Tagen sinkt, kann ein Krankenhausaufenthalt erforderlich sein. Jeder Fall eines auch nur geringfügigen Temperaturanstiegs bei Kindern vor dem Hintergrund einer Streptodermie muss unverzüglich dem behandelnden Arzt gemeldet werden.
Streptodermie bei einem Säugling
Das Auftreten von Anzeichen einer Streptodermie bei einem Säugling ist sehr gefährlich, da Streptodermie eine bakterielle Erkrankung ist. Bei einem Säugling ist die natürliche Mikrobiozönose noch nicht ausgebildet. Bei einem Säugling fehlt die Kolonisationsresistenz der Schleimhäute und der Haut vollständig, und auch die Immunität ist nicht ausgebildet. Bis zu drei Jahren sind die Mikroflora und die Immunität des Kindes identisch mit der Immunität und Mikroflora der Mutter. Es gibt noch keine eigene Mikroflora, sie befindet sich im Stadium der Entstehung, sodass der Körper maximal anfällig und empfänglich für jede Art von Infektion, einschließlich Streptokokken, ist. [ 16 ]
Ein charakteristisches Merkmal der Streptodermie bei Säuglingen ist ihr schwerer Verlauf, der oft von Fieber begleitet wird, schnell fortschreitet und immer mehr Hautpartien befällt. In manchen Fällen kann eine Streptokokkeninfektion auch die Schleimhäute befallen. Oft kommt eine Pilzinfektion hinzu, die die Situation verschlimmert und den Zustand des Kindes verschlechtert. Streptodermie bei Kindern kann als Komplikation eine Darmdysbakteriose verursachen, die schwere Verdauungs- und Stuhlstörungen mit sich bringt. Die Krankheit ist durch eine Tendenz zur Chronizität und Rezidivierung gekennzeichnet.
Wenn die ersten Anzeichen der Krankheit auftreten, müssen Sie so schnell wie möglich einen Arzt aufsuchen und von den ersten Tagen an eine entsprechende Behandlung durchführen. Bei Komplikationen oder Fortschreiten der Krankheit kann ein Krankenhausaufenthalt erforderlich sein. Selbstmedikation ist verboten, alle Termine sollten ausschließlich von einem Arzt vereinbart werden.

