
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ultraschallanzeichen für pathologisches Muskelgewebe
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
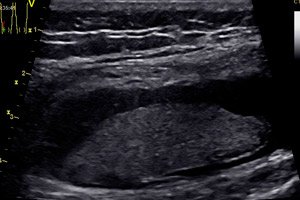
Pathologie des Muskelgewebes.
Muskelverletzung durch Kompression, Stoß (Kontusion). Durch äußere Kompression des Muskelgewebes gegen den Knochen entsteht eine Muskelkontusion. Im Längsschnitt erscheint der geschädigte Bereich wie ein Hohlraum mit unregelmäßigen Konturen und echogenem Inhalt. Die Heilung erfolgt langsam, mit Bildung von grobem Narbengewebe und späterem deutlichem Verlust der Muskelfunktion. Eine ossifizierende Myositis tritt bei etwa 20 % der Patienten mit dieser Verletzungsart auf.
Zerrung. Das erste Stadium einer Muskelverletzung ist eine Überdehnung. Typischerweise werden bei einer Dehnung weniger als 5 % aller Fasern im Muskelquerschnitt geschädigt. Klinisch kann der Patient den Schmerzpunkt nicht genau lokalisieren und klagt über Muskelschmerzen bei Kontraktion. Querschnittssonographien zeigen Mikrorisse, die wie mehrere zystische Bereiche aussehen.
Mikrorisse weisen im Längsschnitt eine längliche Form auf. Im MRT auf T2-gewichteten Bildern manifestiert sich dies durch eine Verdickung des Muskels und eine erhöhte Signalintensität aufgrund eines perifaszialen Ödems. Die Behandlung besteht in Bewegungseinschränkung und Schmerzlinderung.
Teilriss. Auch ein Teilriss entsteht durch Überdehnung. Dabei sind mehr als 5 % des Muskelgewebes geschädigt, allerdings nicht über die gesamte Länge.
Die Muskelfunktion fehlt zum Zeitpunkt der Verletzung vollständig und kehrt nach einiger Zeit teilweise zurück. Anders als bei einer Verstauchung zeigt der Patient deutlich die schmerzende Stelle, an der in der Regel eine Schwellung auftritt. Die Ultraschalluntersuchung zeigt eindeutig eine Verletzung der Integrität der Muskelfasern an der Stelle der stärksten Schmerzen. Der geschädigte Bereich des Muskelgewebes wird durch ein echoarmes Hämatom ersetzt. Das typische fibröse Muster verschwindet an der Rupturstelle. Durch Druck mit einem Sensor können schwebende, abgerissene Enden der Muskelfasern sichtbar gemacht werden. Durch Muskelkontraktion kann der geschädigte Muskel von einem echogenen Hämatom (in einem späten Stadium) unterschieden werden. Bei einer dynamischen Untersuchung erscheinen an der Rupturstelle echoreiches Granulationsgewebe und regenerierende Muskelfasern. Auf T2-gewichteten Bildern äußert sich dies durch eine Muskelverdickung und eine Zunahme der Signalintensität aufgrund von Ödemen, Blutungen, perifaszialen Ödemen oder Blutungen. Manchmal ist ein Muskelgewebedefekt als hyperintenses Band sichtbar. Bei erheblichen Rissen kann eine chirurgische Wiederherstellung der Integrität der Muskelfasern erforderlich sein.
Vollständige Ruptur. Vollständige Muskelrupturen sind seltener als partielle Rupturen. Muskelrupturen treten an der Verbindung von Muskel und Sehne auf. Klinisch ähneln vollständige Rupturen partiellen Rupturen. Es kommt zu einem vollständigen Verlust der Muskelfunktion. Das gerissene proximale Ende des Muskels kontrahiert und ist tastbar. Bei einer vollständigen Ruptur fehlen Muskelfasern vollständig, was insbesondere im Vergleich zur Gegenseite deutlich wird.
Der Muskel kontrahiert, und an seiner Stelle bildet sich ein Hämatom. Im transversalen Scanning ist der kontrahierte echogene Muskel von einem echoarmen Rand umgeben. In Frontalschnitten kann bei der dreidimensionalen Rekonstruktion der pathologischen Zone die Ruptur über ihre gesamte Länge visualisiert werden. Die Behandlung besteht in der chirurgischen Wiederherstellung der Muskelintegrität.
Heilung von Muskelrissen. Die Heilung von Muskelrissen kann je nach Ausmaß des Risses 3 bis 16 Monate dauern. Muskeln haben eine gute Regenerationsfähigkeit. Große Muskelrisse gehen sowohl mit Regeneration als auch mit Narbenbildung einher. Ziel der Therapie ist es, den Regenerationsprozess zu unterstützen und die Narbenbildung zu unterdrücken, die die Regeneration beeinträchtigt. Ultraschall dient dazu, Risse und Divergenzen der Muskelfasern zu messen und das Stadium des Risses zu bestimmen.
Zu den ersten Veränderungen gehören eine erhöhte Echogenität des Muskelgewebes im Bereich der gerissenen Enden sowie eine Vergrößerung dieser Zone, die sonographisch gut erkennbar ist. Später wird die federartige Muskelstruktur zunehmend sichtbar, wobei sich das Hämatom verkleinert. Die Ultraschallüberwachung der Muskelregeneration ist sehr wichtig. Sie kann verwendet werden, um den Zeitpunkt des Beginns körperlicher Aktivität zu steuern. Eine frühzeitige Wiederaufnahme körperlicher Aktivität führt zu wiederholten Verletzungen. Längere Bewegungseinschränkungen führen zu übermäßiger Narbenbildung. Die Ultraschalluntersuchung umfasst auch die Beurteilung des Narbengewebes an der Rupturstelle. Bei Muskelverletzungen infolge einer Prellung hat die Narbe eine sternförmige oder unregelmäßige Form, während sie bei Rupturen infolge einer Überdehnung linear ist. Das Risiko wiederholter Verletzungen steigt mit signifikanten Ausmaßen des Bindegewebes, das sonographisch als lokale Zone erhöhter Echogenität in der Muskelstruktur erscheint. Die Muskelkraft nimmt proportional zur Größe des Narbengewebes ab. Eine der Komplikationen nach einem Muskelriss ist die Bildung von Muskelzysten. Die Behandlung besteht in der Entfernung der Zysten.
Hämatom. Im akuten Stadium ist die Echogenität des Hämatoms vergleichbar mit der des Muskels. Nach 3 Tagen nimmt die Echogenität des Hämatoms ab. Aufgrund der Lyse erscheinen späte Hämatome mit Fibrinfäden nahezu echofrei.
Manchmal kann sich bei ungünstigem Verlauf ein Abszess entwickeln, der durch das Vorhandensein eines echoarmen Bereichs mit echoreichen Einschlüssen und einer ausgeprägten perifokalen Durchblutung gekennzeichnet ist.
Bei MRT-Aufnahmen hängt die Signalintensität eines Hämatoms von dessen Alter ab. Die Signalintensität eines Hämatoms verändert sich: von hyperintens am ersten Tag zu hypointens am zweiten; bis zum Ende der ersten Woche kehrt sie zur Hyperintensität zurück und hält bis zu drei Wochen an; nach einem Monat wird sie wieder hypointens. Solche Veränderungen entstehen durch die Umwandlung von Hämoglobin in Oxyhämoglobin, dann in Desoxyhämoglobin, Methämoglobin und Hämosiderin mit Ferritin. Ein akutes Hämatom (1–4 Tage) weist auf T1- und T2-gewichteten Bildern ein Signal mittlerer bis niedriger Intensität auf. Subakute Hämatome (4–7 Tage) sind auf T1-gewichteten Bildern hyperintens, genau wie Fett. Daher kann Fett mithilfe von fettunterdrückten Scanprogrammen leicht von Blut unterschieden werden.
Es ist zu beachten, dass aufgrund der Blutung des Hämatoms eine Heterogenität der Signalintensität beobachtet werden kann. Subakute Hämatome sind auf T2-gewichteten Bildern hypointens. Bei älteren Hämatomen (14–21 Tage) weisen die Wände aufgrund der Umwandlung von Eisen von Methämoglobin in Hämosiderin und Ferritin auf T1- und T2-gewichteten Bildern eine geringe Intensität auf und erscheinen auf MR-Tomogrammen als hypointenser „Halo“ um das Hämatom.
Myositis. Dies ist eine Entzündung des Muskelgewebes, die infolge eines Traumas, einer Infektion oder einer systemischen Erkrankung auftreten kann. Bei Virusinfektionen äußert sich Myositis als Myalgie. Der entzündete Muskel ist stark schmerzhaft, vergrößert und fühlt sich dicht an. Muskelfasern werden im Vergleich zur Gegenseite echoreich. Durch entzündliches Exsudat gedehnte Faserschichten werden echoarm. Die Ultraschallangiographie zeigt eine verstärkte Vaskularisierung des entzündeten Muskels. Perifokal kann eine Lymphadenopathie beobachtet werden. Anschließend kann sich ein Abszess bilden – dann spricht man von pyogener Myositis. Typisches Bild: ein Hohlraum im Zentrum des Muskelgewebes mit heterogenem Inhalt. Klinische Symptome: Schmerzen, Fieber, Leukozytose, erhöhte BSG.
Muskelatrophie. Muskelatrophie kann viele Ursachen haben. Chronische Gelenkfunktionsstörungen, Denervierung und Myopathie sind die häufigsten Ursachen für Muskelatrophie. Sie äußert sich in einer Volumenabnahme des Muskelgewebes im Vergleich zur Gegenseite. Im Ultraschall zeigt sich aufgrund der Fettinfiltration eine erhöhte Echogenität. Auch im MRT ist die Fettinfiltration des Muskelgewebes auf T1-gewichteten Bildern deutlich sichtbar.
Muskelfaszienrupturen. Muskelfaszienrupturen treten bei Überdehnung auf. Diese Art von Schädigung ist für bestimmte Muskelgruppen sehr spezifisch. Beispielsweise eine muskulär-aponeurotische Schädigung zwischen dem Gastrocnemius- und Soleusmuskel, dem Soleus und dem langen Beugemuskel der Großzehe. Die Rupturzone ist entlang der Aponeurose mit einem linearen Hämatom gefüllt. Ein charakteristisches Ultraschallzeichen ist eine Verletzung der Ausrichtung der faserig-fettigen Schichten während der Längsabtastung. Diese Art von Ruptur geht sehr häufig mit einer Venenthrombose einher.
Muskelhernien. Fasziendefekte treten als lokale Vorwölbungen des Muskelgewebes auf. Chronische Muskelverletzungen führen am häufigsten zur Bildung von Hernien, seltener sind posttraumatische und postoperative Hernien. Eine Ultraschalluntersuchung kann einen Fasziendefekt und eine Hernienvorwölbung des Muskels aufdecken. Häufig werden solche Hernien an der Stelle der Perforation des Muskels durch das Gefäß-Nerven-Bündel entdeckt. Zum Beispiel entlang der Außenfläche des unteren Teils des Kniegelenks am Ausgang des oberflächlichen Peroneusnervs.
Hernien der weißen Linie des Bauches, der Leistengegend und des Oberschenkels können erkannt werden. Der Druck des Sensors auf die Haut während der Untersuchung von Hernien sollte minimal sein.
Verdickung der Muskelfaszie. Eine Verdickung der Muskelfaszie kann auch die Muskelfunktion beeinträchtigen. Schienbeinkantensyndrom ist eine Erkrankung, bei der nach übermäßiger körperlicher Aktivität Schmerzen in den Muskeln an der Vorderseite des Schienbeins auftreten.
„Läuferknie“. Das Reibungssyndrom im Tractus iliotibialis ist eine weitere Erkrankung der Faszienhüllen, das sogenannte „Läuferknie“. Klinisch begleitet von Schmerzen im lateralen Teil des Kniegelenks an der Stelle, an der die Fasern des Tractus iliotibialis durch den lateralen Femurkondylus treten. Laufen mit Hindernissen oder über unwegsames Gelände führt zur Entwicklung dieses Syndroms. Es äußert sich in einer Verdickung der Faszienfasern des Tractus iliotibialis und einer Abnahme ihrer Echogenität unmittelbar nach dem Laufen. In einem ruhigen Zustand können diese Erscheinungen abklingen.
Risse der Plantarfaszie. Langstreckenläufer und Marathonläufer leiden häufig unter Fußschmerzen. Fersenschmerzen treten bei einer Fasziitis auf, die oft Fersensporn verursacht. Die Faszie verdickt sich an der Stelle, an der sie am Fersenhöcker ansetzt.
Dieser Prozess ist in der Regel beidseitig, sodass ein Vergleich mit der Gegenseite nicht aussagekräftig ist. Rupturen treten im mittleren Faszienbereich auf und erscheinen als echoarmer Defekt. Rupturen müssen von einer Plantarfibromatose unterschieden werden.
Letztere stellt sich als spindelförmige Verdickung der Faszie unter Erhaltung der Faserstruktur dar. Eine Plantarfibromatose kann bei Patienten mit Dupuytren-Kontraktur, Peyronie-Krankheit oder oberflächlicher Fibromatose auftreten.
Nützliche Links
Muskeln https://ru.wikipedia.org/wiki/%D0%9C%D1%8B%D1%88%D1%86%D1%8B

