
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Wissenschaftler modifizierten E. coli mit Teilen des HIV-Virus, um einen erfolgreichen Impfstoff zu entwickeln
Zuletzt überprüft: 02.07.2025
Nikolay Shcherbak, außerordentlicher Professor für Biologie an der Universität Örebro, ist gerade von einer Konferenz in Südafrika nach Schweden zurückgekehrt. Dort stellte er Forschungsergebnisse vor, die die Chancen auf die Entwicklung eines HIV-Impfstoffs erhöhen. Gemeinsam mit anderen Forschern hat er das probiotische Bakterium E. coli genetisch so verändert, dass es Teile des HIV-Virus enthält.
Der Artikel ist in der Zeitschrift Microbial Cell Factories veröffentlicht.
„Mithilfe modernster Technologie fügen wir DNA-Sequenzen an einer bestimmten Stelle in die Bakterien ein. Wir verwenden dabei einen Teil des HIV-Virus, der nicht infektiös ist, aber dennoch die Produktion neutralisierender Antikörper im Körper anregt“, sagt Shcherbak.
E. coli-Bakterien leben im Darm von Menschen und anderen Tieren. Einige ihrer Varianten verursachen verschiedene Infektionen. Es gibt jedoch auch nützliche Varianten dieser Bakterien, die zur Verbesserung der Darmflora beitragen können. Ein solches Bakterium, der probiotische E. coli-Stamm Nissle, wurde von den Forschern aus Örebro in ihrer Studie verwendet.
„Die von uns verwendeten Bakterien werden in Deutschland als Nahrungsergänzungsmittel verkauft, sind aber meines Wissens in Schweden nicht erhältlich. Diese Nahrungsergänzungsmittel werden für Menschen mit Reizdarmsyndrom (RDS) oder anderen Magenbeschwerden empfohlen.“
HIV ist ein Virus, das die tödliche Immunschwächekrankheit AIDS auslösen kann, für die es keine Heilung gibt. Es gibt jedoch Medikamente zur Behandlung von HIV, die es Infizierten ermöglichen, ohne Symptome und ohne das Risiko einer Krankheitsübertragung zu leben.
„Eine HIV-infizierte Person muss für den Rest ihres Lebens antiretrovirale Medikamente einnehmen, und die Kosten dafür sind möglicherweise für jeden unerschwinglich. Forscher arbeiten seit vielen Jahren an der Entwicklung eines Impfstoffs, aber leider hat dies für die Pharmaunternehmen keine Priorität“, sagt Shcherbak.
Sollten die an der Universität Örebro entwickelten Bakterien zu einem zugelassenen Arzneimittel führen, könnte dieses in Tablettenform eingenommen werden. Impfstoffe in Tablettenform haben gegenüber Injektionsimpfstoffen erhebliche Vorteile. Tabletten sind einfacher und bequemer anzuwenden und müssen nicht wie einige COVID-19-Impfstoffe bei niedrigen Temperaturen gelagert werden.
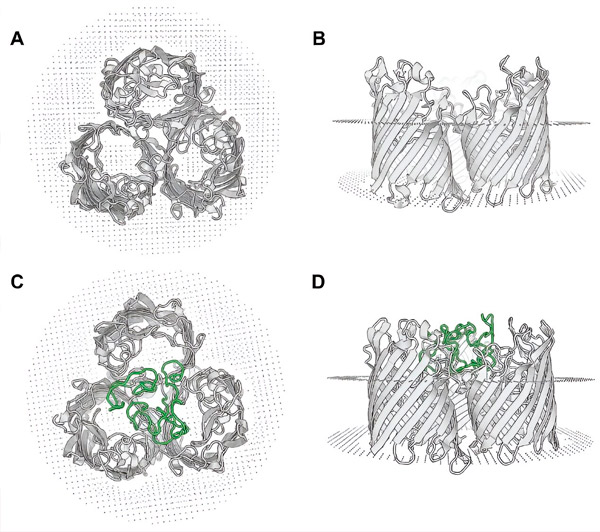
Homologe Modellierung des rekombinanten OmpF-MPER-Proteins. Draufsicht (A) und Seitenansicht (B) des OmpF-Proteintrimers aus E. coli K-12 (basierend auf 6wtz.pdb). Draufsicht (C) und Seitenansicht (D) des vorhergesagten OmpF-MPER-Proteins aus EcN-MPER. Homologiemodellierung der 6wtz.pdb-Struktur mit dem SWISS-MODEL-Tool. Die Position der MPER-Sequenz ist grün markiert. Quelle: Microbial Cell Factories (2024). DOI: 10.1186/s12934-024-02347-8
Bei vielen früheren Versuchen, Bakterien zur Impfstoffproduktion zu nutzen, nutzten Forscher Antibiotikaresistenzgene, um genetische Veränderungen in Bakterien aufrechtzuerhalten. Diese Methode kann jedoch negative Folgen wie Antibiotikaresistenzen haben, die ein wachsendes globales Gesundheitsproblem darstellen. Mithilfe der CRISPR/Cas9-Technologie gelang es Forschern aus Örebro, stabile genetische Veränderungen in probiotischen Bakterien zu erzeugen, ohne dass Antibiotikaresistenzgene erforderlich waren.
Shcherbak sieht keine Risiken im Einsatz gentechnisch veränderter Bakterien. Allerdings sind weitere Forschungen, auch an Tierversuchen, nötig, bevor die Technologie am Menschen getestet und ein Impfstoff entwickelt werden kann.
„Die Vorbereitung und die Einholung ethischer Genehmigungen dauern mindestens ein paar Jahre. Unter normalen Bedingungen dauert die Arzneimittelentwicklung etwa zehn Jahre“, sagt Shcherbak.
