
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Allergische Vaskulitis - Ursachen, Symptome und Behandlung
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
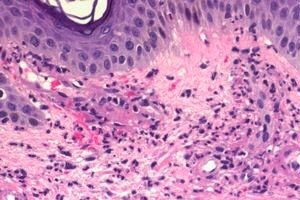
Allergische Vaskulitis ist ein entzündlicher Prozess der Gefäßwände, der als Folge einer allergischen Reaktion auftritt. Charakteristisch für die allergische Vaskulitis ist die überwiegende Beteiligung kleinkalibriger Blutgefäße am Krankheitsverlauf. Sowohl Männer als auch Frauen sind unabhängig vom Alter anfällig dafür.
Prädisponierende Faktoren für eine allergische Vaskulitis sind:
- Stoffwechselstörungen:
- Übergewicht,
- Vorliegen von Diabetes mellitus,
- Gicht,
- Arteriosklerose.
- Autoimmunerkrankungen:
- systemischer Lupus erythematodes,
- rheumatoide Arthritis.
- Herz-Kreislauf-Erkrankungen:
- Hypertonie,
- Herzinsuffizienz.
- Lebererkrankungen und andere Begleiterkrankungen:
- Zirrhose,
- entzündliche Darmerkrankung,
- humanes Immundefizienzvirus (HIV),
- bösartiger Tumor usw.
Die Einteilung der Vaskulitis erfolgt nach den klinischen und histologischen Erscheinungsformen, der Größe der betroffenen Blutgefäße und der Tiefe des pathologischen Prozesses.
Abhängig vom Durchmesser der betroffenen Blutgefäße wird die allergische Vaskulitis unterteilt in:
- oberflächliche (dermale Vaskulitis), wenn Arteriolen, Venolen und Kapillaren der Haut betroffen sind,
- tief (dermo-hypodermale Vaskulitis), wenn Arterien und Venen mittleren und großen Kalibers (die sogenannten Gefäße vom Muskeltyp) betroffen sind.
Infektiöse Giftstoffe spielen eine wichtige Rolle bei der Entstehung einer allergischen Vaskulitis, indem sie die Produktion zirkulierender Immunkomplexe (CIC) stimulieren, die sich am Gefäßendothel (den Gefäßwänden) ablagern. Letztlich wird das Endothel der Blutgefäße geschädigt, es kommt zu einem Entzündungsprozess und einer erhöhten Durchlässigkeit – es entsteht eine allergische Vaskulitis. Der Schweregrad der Vaskulitis hängt von der CIC-Menge im Blutkreislauf ab.
 [ 1 ]
[ 1 ]
Ursachen der allergischen Vaskulitis
Es gibt mehrere Ursachen für eine allergische Vaskulitis.
- Infektiöse Natur des Auftretens:
- Bakterienflora (ẞ - hämolytischer Streptokokken der Gruppe A, Tuberkulose-Mykobakterium, Staphylococcus aureus, Lepra);
- Virusflora (Grippe, Herpes, Hepatitis A, B und C);
- Pilzerkrankungen (Gattung Candida).
- Reaktion auf die Einnahme von Medikamenten:
- antibakterielle Medikamente (Penicilline, Sulfonamide, Streptomycin);
- Insulingebrauch;
- Vitaminkomplexe;
- Einnahme oraler Kontrazeptiva;
- Verabreichung von Streptokinase usw.
- Exposition gegenüber Nahrungsmittelallergenen – Milchproteinen, Gluten.
- Der Einfluss chemischer Verbindungen – Erdölprodukte, Insektizide, Haushaltschemikalien.
 [ 2 ]
[ 2 ]
Symptome einer allergischen Vaskulitis
Das führende klinische Symptom einer allergischen Vaskulitis mit Schädigung kleinkalibriger Gefäße ist die tastbare Purpura. Die tastbare Purpura ist ein hämorrhagischer Ausschlag, der leicht über die Haut hinausragt (im Anfangsstadium der Erkrankung ist er möglicherweise nicht tastbar).
Bei einer gestörten Blutgerinnung und Thrombozytopenie treten klinisch punktförmige Blutungen (Petechien) auf, die nicht tastbar sind. Bei der allergischen Vaskulitis treten entzündliche Infiltrate auf, die sich daher als tastbare Papeln darstellen.
Die Größe des Ausschlags bei allergischer Vaskulitis variiert von wenigen Millimetern bis zu mehreren Zentimetern. Charakteristisch ist die Symmetrie des Ausschlags.
Bei einem schweren Entzündungsprozess verwandelt sich die tastbare Purpura in einen vesikulären Ausschlag mit hämorrhagischem Inhalt. Anschließend bilden sich anstelle dieser Blasen Nekrosen und Geschwüre. In diesem Zusammenhang werden folgende Formen der allergischen Vaskulitis unterschieden:
- papulöse,
- vesikulär,
- bullös,
- pustelartig,
- ulzerativ.
Manchmal kann eine allergische Vaskulitis Juckreiz und Schmerzen in den betroffenen Bereichen verursachen. Nach Abheilung des Ausschlags bleibt die Hyperpigmentierung bestehen, und es können sich auch atrophische Narben bilden.
Am häufigsten tritt der Ausschlag an den Beinen auf, es ist jedoch möglich, dass er sich auf andere Bereiche ausbreitet (Gesicht, Schleimhäute, Handflächen und Fußsohlen sind normalerweise nicht betroffen).
Allergische Vaskulitis der Haut
Die allergische Vaskulitis der Haut ist ein polyätiologisches Krankheitsbild mit einem sehr vielfältigen klinischen Symptomkomplex. Das wichtigste klinische Symptom ist jedoch eine Hautschädigung von Flecken bis hin zu Geschwüren (charakteristisch ist der Polymorphismus des Ausschlags). Der Ausschlag geht oft mit Juckreiz, Brennen oder Schmerzen einher. Parallel zur Hautschädigung verschlechtert sich der allgemeine Gesundheitszustand: Fieber, Lethargie, Myalgie und Arthralgie, Appetitlosigkeit, Erbrechen und Bauchschmerzen.
Es gibt keine Klassifizierung der allergischen Vaskulitis der Haut als solche. Ihre Unterteilung erfolgt nach der Tiefe des schädigenden Prozesses. Dabei unterscheidet man oberflächliche und tiefe Vaskulitis.
Die oberflächliche allergische Vaskulitis wird unterteilt in:
- Hämorrhagische Vaskulitis (Schönlein-Henoch-Krankheit).
- Allergische Ruiter-Arteriolitis.
- Hämorrhagisches leukoklastisches Mikrokügelchen von Miescher-Stork.
- Noduläre nekrotisierende Vaskulitis Werther-Dümling.
- Akute variolöse lichenoide Parapsoriasis.
- Hämosiderose (Kapillaritis)
- ringförmige teleangiektatische Purpura,
- ekzematoide Purpura,
- Schamberg-Krankheit,
- juckende Purpura,
- purpurisch pigmentierte lichenoide Dermatitis,
- bogenförmige teleangiektatische Purpura,
- weiße Atrophie der Haut,
- purpurische pigmentierte Angiodermatitis,
- orthostatische Purpura,
- retikuläre senile Hämosiderose.
- Hämosiderose (Kapillaritis)
- Bei der tiefen allergischen Vaskulitis werden folgende unterschieden:
- Kutane Form der Periarteriitis nodosa.
- Erythema nodosum – akute und chronische Formen.
Hämorrhagische Vaskulitis (Schönlein-Henoch-Krankheit)
Verursacht durch eine systemische Schädigung des Gefäßendothels mit Bildung von Erythemen auf der Hautoberfläche, die sich bald in hämorrhagische Elemente verwandeln. Diese Form der Vaskulitis ist durch Schäden an Gelenken und lebenswichtigen Organen (hauptsächlich Magen, Darm und Nieren) gekennzeichnet. Am häufigsten entwickelt sie sich bei Kindern als Folge einer Infektionskrankheit (innerhalb von zehn bis zwanzig Tagen). Sie ist durch einen akuten Beginn, Temperaturanstieg und ein Intoxikationssyndrom gekennzeichnet.
Folgende Formen der hämorrhagischen Vaskulitis werden (bedingt) unterschieden:
- einfache Purpura,
- nekrotisch,
- rheumatischen (Gelenk-),
- Bauch,
- blitzschnelle Ansicht.
Der Ausschlag bei hämorrhagischer Vaskulitis ist symmetrisch, befindet sich an Beinen und Gesäß und verschwindet nicht durch Druck. Der Ausschlag ist wellenförmig und tritt durchschnittlich einmal pro Woche auf. Gelenkschäden treten gleichzeitig mit Hautschäden oder nach einigen Stunden auf. Typisch sind Schäden an großen Gelenken (Knie, Knöchel).
Bei einfacher Purpura treten nur Hautausschläge auf. Das allgemeine Wohlbefinden und die inneren Organe werden nicht beeinträchtigt, und wenn sie am pathologischen Prozess beteiligt sind, dann nur geringfügig. Ein akuter Verlauf ist typisch für den Körper eines Kindes. Die Krankheitsdauer kann zwischen einigen Tagen und einigen Wochen variieren. Der Ausschlag in Form von erythematösen Flecken kann bis zu zwei Millimeter groß sein, manchmal aber auch zwei Zentimeter. Gleichzeitig mit den Flecken bilden sich Urtikaria-Elemente, begleitet von Juckreiz der Haut. Normalerweise verschwindet der Ausschlag bei einfacher Purpura spurlos, nur in seltenen Fällen kann eine Hyperpigmentierung zurückbleiben.
Die nekrotische Purpura ist durch einen Polymorphismus des Hautausschlags gekennzeichnet, wenn die Haut gleichzeitig Flecken (Erythem), knotigen Ausschlag, Blasen (mit hämorrhagischer oder seröser Füllung) und nekrotische Hautveränderungen, Geschwüre und Krusten hämorrhagischer Natur aufweist. Nach der Abheilung der Geschwüre bleiben oft Narben zurück.
Rheumatische Purpura ist durch gleichzeitige Schädigungen von Haut und Gelenken gekennzeichnet. Große Gelenke (Knie und Knöchel) sind häufig geschädigt, schmerzen und es kommt zu Schwellungen oberhalb ihrer Oberfläche. Gelenke sind gleichzeitig mit Hautschäden betroffen, können aber auch einer Vaskulitis vorausgehen oder umgekehrt – nach einigen Stunden oder sogar Wochen. Die Haut über den Gelenken verfärbt sich gelbgrün, was auf eine Blutung hindeutet.
Die abdominale Form der hämorrhagischen Vaskulitis tritt häufig in der frühen Kindheit und Jugend auf. Die Diagnose ist schwierig, da der Hautausschlag möglicherweise fehlt und sich nur durch Symptome einer Schädigung des Verdauungstrakts äußert - Schmerzen im Oberbauch und Darm, Erbrechen, beim Abtasten - die vordere Bauchdecke ist angespannt und schmerzhaft. Nierenschäden sind durch eine Vielzahl von Erscheinungsformen gekennzeichnet, von leichten Störungen bis hin zu einem Bild einer akuten Glomerulonephritis, die verschwinden oder chronisch werden kann.
Blitzform - verläuft sehr hart, mit hohem Fieber, mit generalisiertem Ausschlag auf der Hautoberfläche und den Schleimhäuten. Die Blitzform ist durch Schäden an Gelenken und lebenswichtigen Organen gekennzeichnet. Extrem ungünstiger Verlauf für das Leben.
Allergische Arteriolitis nach Ruiter
Infektiös-allergische Vaskulitis der Haut. Sie entwickelt sich bei infektiösen Erkrankungen, insbesondere bei chronischen Infektionsherden (Tonsillitis, Sinusitis, Adnexitis usw.). Charakteristisch ist der Polymorphismus des Hautausschlags – erythematöse und hämorrhagische Flecken, vesikulärer und knotiger Ausschlag, nekrotische Veränderungen, Geschwüre, seröse oder hämorrhagische Krusten. Am Ende der Erkrankung bleiben Hyperpigmentierung und Narben zurück. Das allgemeine Wohlbefinden ist beeinträchtigt: Schwäche, Lethargie, Fieber, Appetitlosigkeit. Typisch ist ein langer Krankheitsverlauf mit Remissionen und Exazerbationen.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Hämorrhagische leukoklastische Mikrokügelchen nach Miescher-Stork
Es tritt akut als Folge eines chronischen Infektionsprozesses auf. Der Ausschlag zeigt sich in erythematösen und hämorrhagischen Flecken auf der Hautoberfläche von Armen und Beinen, sehr selten im Gesicht und auf den Schleimhäuten. Während der Exazerbationen verändert sich der allgemeine Gesundheitszustand – die Temperatur steigt, der Appetit nimmt ab, Schwäche tritt auf. Ein intradermaler Test mit einem Bakterienfiltrat (Streptokokken-Antigen aus den Mandeln) ist positiv. Bei der histologischen Untersuchung wird eine signifikante Leukoklasie festgestellt, die durch den Zerfall des Kerns granulärer Leukozyten gekennzeichnet ist.
Noduläre nekrotisierende Vaskulitis Werther-Dumling
Das Hauptmanifestationsmerkmal dieser Erkrankung sind bräunlich-bläuliche, dermal-hypodermale, flache Papeln (Knoten), die kongestiv, bei Palpation dicht und erbsengroß sind. Neben den Papeln finden sich erythematöse Flecken, die sich oft in hämorrhagische Elemente verwandeln. Papuläre Ausschläge werden mit der Zeit nekrotisch und es treten ulzerative Defekte auf, die sich zu Narbengewebe (atrophische oder hypertrophe Narben) entwickeln. Brennen und Schmerzen treten in der Regel nicht auf. Der Ausschlag ist symmetrisch, tritt im Bereich der Streckseiten der Arme und Beine auf und ist manchmal um die Gelenke herum lokalisiert (Ausschläge können auch am Rumpf und an den Genitalien auftreten). Die Erkrankung dauert lange und weist Phasen von Exazerbationen und Remissionen auf. Während einer Exazerbation ändert sich der allgemeine Gesundheitszustand, und ein Temperaturanstieg ist möglich.
 [ 13 ]
[ 13 ]
Akute variolöse lichenoide Parapsoriasis
Papulosquamöse Hauterkrankung mit akutem Verlauf und unbekannter Ätiologie. Es wird angenommen, dass sie als Reaktion auf eine Infektion auftritt. Sie tritt häufig in der Adoleszenz und im jungen Erwachsenenalter auf. Auf der Haut bilden sich kleine follikuläre Papeln, die sich in Pusteln mit Nekrose im Zentrum verwandeln. Das allgemeine Wohlbefinden ist beeinträchtigt: Die Temperatur steigt, meist tritt eine Lymphadenitis auf.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Hämosiderose (Kapillaritis)
Sie entstehen durch Hämosiderinablagerungen an den Innenwänden der Blutgefäße (Präkapillaren und Kapillaren). Hämosiderin ist ein eisenhaltiges Pigment, das beim Abbau von Hämoglobin entsteht. Hämosiderose ist gekennzeichnet durch petechialen Ausschlag, kleine braungelbe Flecken und vaskuläre Sternchen. Der Ausschlag befindet sich im Bereich der Arme und Beine (deren distalen Teile), insbesondere im Bereich der Beine, und wird von einem Brennen unterschiedlicher Stärke begleitet. Das allgemeine Wohlbefinden und die lebenswichtigen Organe sind nicht beeinträchtigt.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Kutane Form der Periarteriitis nodosa
Allergische Vaskulitis generalisierter Natur, begleitet von Schäden an den Muskelarterien (mittelgroß und groß). Kapillaren sind nicht in den pathologischen Prozess einbezogen. Häufiger ist diese Pathologie charakteristisch für Männer. Sie entwickelt sich nach der Verabreichung von Medikamenten – Impfstoffen, Seren, Antibiotika – sowie als Reaktion auf bakterielle und virale Infektionen. Die Krankheit tritt häufig akut, seltener subakut auf. Fieber, Schwäche und Appetitlosigkeit treten auf. Entlang der Arterien bilden sich Knoten (Verdickungen) in Form von aneurysmatischen Ausstülpungen der Blutgefäße. Gefäßverschlüsse, Thrombenbildung, gefolgt von Blutungen, Ulzerationen und möglichen Sekundärinfektionen treten auf. Lebenswichtige Organe (Nieren, Verdauungssystem usw.) sind anschließend betroffen. Hautausschläge auf der Hautoberfläche werden durch knotige Ausschläge dargestellt – einzeln oder gruppiert, dicht, beweglich und schmerzhaft. Der Ausschlag neigt zu Nekrose und Ulzerationen. Ulzerative Defekte bluten und heilen lange.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ]
Erythema nodosum
Eine Form der allergischen Vaskulitis, die durch die Bildung dichter, schmerzhafter Knötchen und Knoten gekennzeichnet ist, die sich meist symmetrisch im Schienbeinbereich (an der Vorderseite) befinden. Nach Abheilung des knotigen Ausschlags ist eine langfristige Verdichtung zu beobachten; Geschwüre und Narben sind untypisch. Häufig bei jungen Frauen. Man unterscheidet zwischen akutem und chronischem Verlauf. Im akuten Verlauf des Erythema nodosum treten Fieber, Schwächegefühl, Kopfschmerzen, Myalgie und Arthralgie auf.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ]
Allergische Vaskulitis bei Kindern
Allergische Vaskulitis bei Kindern ist durch einen akuteren Beginn gekennzeichnet, verläuft schwerwiegender und hat ausgeprägtere Symptome als bei Erwachsenen. Hautausschläge neigen dazu, sich zu generalisieren. Das allgemeine Wohlbefinden leidet stark – es kann zu Fieber, Lethargie, Gewichtsverlust, Appetitlosigkeit, Übelkeit, Erbrechen, Schmerzen im Epigastrium und Darm, Arthralgie und Myalgie sowie ausgeprägteren Symptomen des Entzündungsprozesses kommen. Allergische Vaskulitis ist besonders schwer zu ertragen, wenn lebenswichtige Organe und Systeme beteiligt sind. Ein besonderes Merkmal der allergischen Vaskulitis bei Kindern sind häufigere Rückfälle. Im Kindesalter treten hämorrhagische Vaskulitis (Schönlein-Henoch-Krankheit) und noduläre Periarteriitis auf.
Risikofaktoren für die Entwicklung einer allergischen Vaskulitis bei Kindern sind:
- Genetische Veranlagung für Herz-Kreislauf- und rheumatische Erkrankungen.
- Häufige akute Infektionskrankheiten.
- Ein chronischer Infektionsprozess im Körper.
- Das Auftreten einer hyperergischen Reaktion auf Medikamente, Nahrungsmittel, Insektenstiche.
- Impfung.
- Unterkühlung.
- Helminthen verursachen häufig die Entwicklung einer Vaskulitis.
- Beeinträchtigte Immunität.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Infektiös-allergische Vaskulitis
Die infektiös-allergische Vaskulitis ist eine hyperergische Erkrankung, die bei Infektionskrankheiten aufgrund begleitender toxisch-allergischer Reaktionen auftritt. Die Ursache der Vaskulitis ist die schädigende Wirkung von Infektionserregern und deren Toxinen auf die Gefäßwände. Hautausschläge sind polymorph und das allgemeine Wohlbefinden leidet erheblich. Infektiös-allergische Vaskulitis tritt am häufigsten bei Streptokokken- und Staphylokokken-Läsionen des Körpers, bei Virusinfektionen (Grippe, Hepatitis), bei Tuberkulose usw. auf.
 [ 37 ]
[ 37 ]
Toxisch-allergische Vaskulitis
Die toxisch-allergische Vaskulitis ist eine Hautveränderung, die als Reaktion auf allergene Substanzen mit toxischer Wirkung (Medikamente, Lebensmittel, Chemikalien) auftritt. Diese Substanzen können in den Körper gelangen:
- bei oraler Einnahme (über das Verdauungssystem),
- durch die Atemwege,
- bei intravenöser, intradermaler oder intramuskulärer Verabreichung.
Die Erkrankung verläuft meist akut. Der Ausschlag kann polymorph sein – urtikariaartig, masernartig, scharlach- oder rötelnartig, in Form von Purpura, lichenoid, ekzematös usw. Der Ausschlag befindet sich auf Haut und Schleimhäuten. Der Ausschlag geht mit einer Verschlechterung des Allgemeinzustandes einher: Fieber, Juckreiz und Brennen der betroffenen Stellen, Dyspepsie (Übelkeit, Erbrechen, Bauchschmerzen), Muskel- und Gelenkschmerzen sowie Schädigungen des Nervensystems. Bei wiederholtem Kontakt mit dem Faktor, der die Vaskulitis verursacht hat, tritt der Ausschlag meist an derselben Stelle auf, es ist jedoch möglich, dass er an einer neuen Stelle auftritt. Auch ein sehr schwerer Verlauf einer toxisch-allergischen Vaskulitis ist möglich – Lyell-Syndrom und Stevens-Johnson-Syndrom.
Das Lyell-Syndrom ist eine schwere allergische, bullöse Hautveränderung. Es beginnt akut, der Allgemeinzustand verschlechtert sich zunehmend, und das Intoxikationssyndrom nimmt rasch zu. Der Hautausschlag ähnelt Masern oder Scharlach und ist schmerzhaft. Nach einigen Stunden verwandelt sich der Ausschlag in Bläschen mit serösem oder serös-hämorrhagischem Inhalt. Sie öffnen sich schnell und bilden leuchtend rote Erosionen. Leichtes Reiben gesunder Haut geht mit einer Abschuppung der Epidermis und dem Freilegen der nässenden Oberfläche einher (Nikolsky-Symptom). Häufig sind innere Organe betroffen – Herz, Leber, Nieren und Darm. Das Lyell-Syndrom erfordert sofortige ärztliche Hilfe.
Das Stevens-Jones-Syndrom ist eine schwere Form des exsudativen Erythems. Es beginnt plötzlich und akut mit einem Temperaturanstieg. Auf der Bindehaut bildet sich ein falscher gelblicher oder weiß-gelber Film, der entfernt werden kann. Dieser Film verschwindet durchschnittlich innerhalb eines Monats. Bei kompliziertem Krankheitsverlauf treten ein Hornhautleukom und Bindehautnarben auf. Parallel zur Schädigung der Bindehaut ist auch die Haut betroffen. Es bilden sich erythematöse Flecken, Blasen und Beulen, Schwellungen und serös-blutige Exsudation an den Lippen und der Mundschleimhaut. Es tritt ein unangenehmer Geruch von eitrigem Ausfluss aus dem Mund und den äußeren Genitalien auf.
Systemische allergische Vaskulitis
Die systemische allergische Vaskulitis ist eine Erkrankung, die durch entzündliche Schäden an den Wänden autoimmuner Blutgefäße mit unterschiedlichen klinischen Manifestationen entsteht. Zu den Symptomen der systemischen allergischen Vaskulitis gehören:
- Noduläre Polyarteriitis.
- Wegners Riesenzellgranulomatose.
- Takayasu-Arteriitis (unspezifische Aortoarteriitis).
- Hamman-Rich-, Goodpsucher-, Kawasaki-, Churg-Strauss-, Lyell- und Stevens-Johnson-Syndrom.
- Morbus Buerger, Morbus Horton, Morbus Behçet, Morbus Christian-Weber, Morbus Moschkowitz.
- Vaskulitis bei großen und kleinen Kollagenosen (systemische Sklerodermie, systemischer Lupus erythematodes, Rheuma, rheumatoide Arthritis).
Die systemische allergische Vaskulitis ist durch die gleichzeitige Beteiligung vieler Organe und Systeme am pathologischen Prozess gekennzeichnet. Eine Besonderheit ist das Vorhandensein einer ausgeprägten exsudativen Komponente, Zyklizität im Verlauf des Prozesses und Anzeichen einer Sensibilisierung sowie das Vorhandensein histomorphologischer Kriterien einer fibrinoiden Degeneration der Hauptsubstanz des Bindegewebes der Gefäßwände.
Diagnose einer allergischen Vaskulitis
Die Diagnose einer allergischen Vaskulitis basiert auf:
- Krankengeschichte,
- Beschwerden,
- Krankheitsbild,
- zusätzliche Untersuchungsmethoden:
- allgemeine klinische Laboruntersuchungen (großes Blutbild, Urinanalyse, biochemische Blutuntersuchung, Blutzuckermessung),
- Bestimmung von ASL-O bei Verdacht auf Erkrankungen durch beta-hämolysierende Streptokokken,
- Durchführung einer quantitativen Analyse von Blutimmunglobulinen,
- Bestimmung von CIC (zirkulierenden Immunkomplexen),
- bakteriologische Untersuchung von Nasen-Rachen-Abstrichen sowie Urin und Kot,
- Untersuchung von Frauen durch einen Gynäkologen,
- PCR-Tests zum Nachweis verschiedener Infektionen,
- Durchführung von EKG und Angiographie, Röntgen,
- Durchführung einer Ultraschalldiagnostik von Blutgefäßen,
- Konsultationen mit Fachärzten: Dermatologen, Phthisiologen, Kardiologen, Gefäßchirurgen, Rheumatologen, Venerologen.
 [ 38 ]
[ 38 ]
Was muss untersucht werden?
Wen kann ich kontaktieren?
Behandlung der allergischen Vaskulitis
Die Behandlung einer allergischen Vaskulitis ist komplex.
- Es ist notwendig, die Auswirkungen des Allergens auf den Körper zu verhindern, das zur Entwicklung einer allergischen Vaskulitis beigetragen hat: Beenden Sie die Einnahme des Arzneimittels oder eines Produkts, setzen Sie sich keinen chemischen Mitteln aus usw.
- Besonders in der akuten Phase der Erkrankung ist Bettruhe erforderlich.
- Eine Ernährung mit viel Gemüse, Obst und Eiweißprodukten (begrenzen Sie salzige, frittierte und fetthaltige Lebensmittel). Schließen Sie Lebensmittel aus der Ernährung aus, die Allergien auslösen (dies können Zitrusfrüchte, Honig, Nüsse, Schokolade, roter Fisch usw. sein).
- Trinken Sie zur Entgiftungstherapie viel Flüssigkeit (mindestens 1,5–2 Liter pro Tag). In schweren Fällen intravenöse Tropfinfusion von physiologischen Lösungen mit Medikamenten.
- Erkennung und Behandlung chronischer Infektionen. In diesem Fall ist es möglich, antibakterielle Medikamente (aus der Makrolidgruppe - Sumamed, Cephalosporine - Cefotaxim usw.) zu verschreiben.
- Häufig, insbesondere in schweren Fällen, werden Glukokortikosteroide verschrieben, die entzündungshemmend, antihistaminisch und immunsuppressiv wirken (Prednisolon, Dexamethason).
- In der komplexen Therapie werden verwendet:
- Thrombozytenaggregationshemmer – reduzieren die Thrombusbildung (Pentoxifyllin, Acetylsalicylsäure, Clopidogrel, Curantil, Trental),
- Gefäßprotektoren, die den Gefäßtonus erhöhen, ihre Durchlässigkeit verringern und Blutungen reduzieren (Ascorutin, Dicynon, Etamsylat),
- Inhibitoren proteolytischer Enzyme, verbessern die Mikrozirkulation, die Gewebeatmung und reduzieren die Thrombusbildung (Aminocapronsäure),
- Antihistaminika (Erius, Tavegil, Suprastin),
- nichtsteroidale entzündungshemmende Medikamente (Dicloberl, Movalis).
- Verschreibung der Vitamine C und P (sie wirken antioxidativ, stärken die Wände der Blutgefäße und verbessern die Immunität).
- Es ist möglich, Medikamente zur lokalen Anwendung zu verwenden, insbesondere während der Heilungsphase – Solcoseryl, Troxevasin (verbessern und beschleunigen die Heilung).
- Extrakorporale Therapiemethoden bei allergischer Vaskulitis sind weit verbreitet:
- Plasmapherese (bei dieser Methode wird ein Teil des Plasmas entfernt, der schädliche Substanzen enthält – Toxine, Antigene usw.),
- Hämosorption (diese Technik wird verwendet, um Toxine, Antigene und Immunkomplexe aus dem Blut zu entfernen).
Für jeden Fall einer allergischen Vaskulitis wird eine Reihe von Behandlungsmaßnahmen streng individuell verordnet. Dabei werden die Ursachen des Auftretens, das Krankheitsbild, der Schweregrad und die Schwere des Prozesses sowie das Alter berücksichtigt.
Prävention von allergischer Vaskulitis
Die Vorbeugung einer allergischen Vaskulitis besteht aus Folgendem.
- Rechtzeitige und richtige Behandlung von Erkrankungen, die zur Entstehung einer Vaskulitis führen können.
- Sanierung chronischer Infektionsherde.
- Vermeiden Sie den Kontakt mit bekannten Allergenen.
- Beseitigen Sie den ungerechtfertigten Einsatz von Medikamenten und Impfungen.
- Führen Sie einen gesunden Lebensstil (trinken Sie keinen Alkohol, rauchen Sie nicht).
- Ernähren Sie sich richtig – mehr Obst, Gemüse, Proteine (verzichten Sie auf salzige, fettige und frittierte Speisen).
- Treiben Sie Sport – Schwimmen, Laufen, Gehen usw.
- Vermeiden Sie zu starkes Kühlen oder Überhitzen, da sich dies negativ auf den Zustand des Immunsystems auswirkt und die Eigenschaften der Haut verschlechtert.
 [ 39 ]
[ 39 ]

