
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Lymphknoten-Biopsie
Facharzt des Artikels
Zuletzt überprüft: 06.07.2025
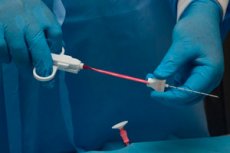
Um die Ursachen für die Vergrößerung der Lymphknoten zu verstehen, sind eine Reihe diagnostischer Untersuchungen erforderlich. Die aussagekräftigste und am weitesten verbreitete Diagnosemethode ist derzeit die Lymphknotenbiopsie. Dabei wird ein Stück Biomaterial zur weiteren Untersuchung entnommen.
Im menschlichen Körper fungieren Lymphknoten als Filterstation, die pathogene Mikroorganismen anzieht und neutralisiert. Wenn Krankheitserreger in den Knoten eindringen, vergrößert er sich, was auch für Entzündungsreaktionen oder bösartige Prozesse typisch ist. Um die Pathologie im Lymphknoten zu verstehen, wird eine Biopsie durchgeführt. [ 1 ]
Was ist der Unterschied zwischen einer Punktion und einer Biopsie der Lymphknoten?
Zur Diagnose vieler Pathologien wird eine histologische Analyse vorgeschrieben, da sie erfolgreich dabei hilft, die Art des Krankheitsprozesses zu bestimmen, seine Phase zu identifizieren, den Tumor zu differenzieren usw. Oftmals ist es diese Studie, die es ermöglicht, eine genaue Diagnose zu stellen und die richtige Behandlung zu verschreiben.
Lymphknoten sind die wichtigsten Bindeglieder des körpereigenen Immunsystems. Sie sind „Lager“ spezifischen Gewebes, das die Reifung von T- und B-Lymphozyten gewährleistet, Plasmazellen bildet, die Antikörper produzieren, und die Lymphe reinigt. Bakterien und Fremdpartikel werden in den Lymphknoten mit dem Lymphfluss gefiltert. Bei einem Überschuss wird der körpereigene Abwehrmechanismus aktiviert, Immunglobuline werden produziert und das Zellgedächtnis gebildet. All diese Reaktionen sind integraler Bestandteil der Immunität und eliminieren Infektions- und Krebserreger.
Ein solcher Schutz funktioniert normalerweise immer, und die Person selbst ahnt möglicherweise nicht einmal, dass solche Reaktionen in ihrem Körper auftreten. Nur bei einem massiven Anfall oder einem Rückgang der Immunität können die Knoten größer werden und Schmerzen auftreten. Bei den meisten Patienten normalisiert sich jedoch innerhalb weniger Tage alles wieder.
Wenn mehrere Lymphknotengruppen gleichzeitig zunehmen, sich der Gesundheitszustand des Patienten stark verschlechtert, die Temperatur steigt und andere schmerzhafte Symptome auftreten, ist in einer solchen Situation eine Diagnostik erforderlich, einschließlich einer Biopsie oder Punktion des Lymphknotens. Oft werden diese Begriffe synonym verwendet, was jedoch nicht ganz stimmt.
Wenn es sich um eine Punktionspunktion handelt, bei der ein flüssiges Sekret mit Zellen zur weiteren zytologischen Untersuchung gesammelt wird, wird üblicherweise der Begriff "Punktion" verwendet. Von einer Biopsie wird gesprochen, wenn eine große Menge Biomaterial mit anschließender histologischer Analyse entnommen wird.
Die Punktion ist ein minimalinvasiver Eingriff mit feiner Nadel und nahezu schmerzfrei. Eine Lymphknotenbiopsie erfordert einen traumatischeren Eingriff, oft unter Verwendung eines Skalpells. Es gibt jedoch auch das Konzept der „Punktionsbiopsie“, bei der der Knoten mit einer dickeren Nadel punktiert wird, um die benötigte Gewebemenge zu entnehmen.
Hinweise für das Verfahren
Bei der Diagnose lymphoproliferativer und maligner Erkrankungen ist es wichtig, die Diagnose nicht nur morphologisch zu bestätigen, sondern auch zytologisch und histologisch zu charakterisieren. Solche Informationen können durch Punktion und Biopsie des Lymphknotens gewonnen werden.
Die Punktion dient als indikative diagnostische Maßnahme. Zur Diagnose lymphoproliferativer Erkrankungen ist sie nicht geeignet. Erforderlich ist eine Biopsie (Exzision oder Punktion) mit anschließender zytologischer und histologischer Untersuchung der Biopsie.
Indikationen für eine Punktion können sein:
- ein vergrößerter einzelner Lymphknoten ohne gebildete Konglomerate und ohne Anzeichen einer lymphoproliferativen Pathologie;
- Ultraschallzeichen einer Flüssigkeitsbildung;
- die Notwendigkeit, nach der Durchführung einer Biopsie Biomaterial für zusätzliche Untersuchungen zu entnehmen.
Eine Lymphknotenbiopsie ist ein chirurgischer Eingriff, der unter örtlicher Betäubung oder Vollnarkose durchgeführt wird. Dabei wird ein Teil des Lymphknotens oder der gesamte Knoten zur weiteren Untersuchung entnommen. Die mikroskopische Analyse ist der Schlüssel zu einer genauen und korrekten Diagnose.
Die grundlegenden Indikationen für eine Biopsie sind:
- hohe Risiken der Tumorentwicklung laut klinischen Informationen;
- Lymphadenopathie unbekannter Herkunft (alle verwendeten Diagnosemethoden halfen nicht bei der Diagnosestellung);
- mangelnde Wirksamkeit der Therapie.
Es ist unmöglich, genau zu sagen, ab welcher Größe des Lymphknotens eine Biopsie erforderlich ist. Die meisten Spezialisten sind jedoch der Ansicht, dass bei einem Lymphknoten, dessen Größe 30 mm überschreitet und der nicht mit einem infektiösen Prozess verbunden ist, eine Biopsie erforderlich ist.
Manchmal reicht eine Biopsie nicht aus: Dem Patienten werden wiederholte Eingriffe verschrieben. Dies ist möglich, wenn bei der vorherigen Biopsie mehrere histologische Veränderungen festgestellt wurden:
- Lymphknotennekrose;
- Sinushistiozytose;
- Sklerose;
- parakortikale Reaktion mit Vorhandensein einer großen Anzahl von Makrophagen und Plasmazellen.
Vorbereitung
Die Vorbereitungsphase vor einer Lymphknotenbiopsie kann die Konsultation eines Therapeuten, Chirurgen, Endokrinologen, Anästhesisten, Onkologen und Hämatologen umfassen. Eine allgemeine und biochemische Blutuntersuchung sowie eine Untersuchung des Blutgerinnungssystems sind obligatorisch.
Zur Abklärung der Lokalisation des Krankheitsherdes wird eine Ultraschalluntersuchung verordnet.
Der Arzt führt vorab ein Gespräch mit dem Patienten:
- klärt den Allergiestatus;
- erhält Informationen über die eingenommenen Medikamente;
- Bei Frauen legt es die Phase des Menstruationszyklus fest und schließt die Möglichkeit einer Schwangerschaft aus.
Wenn der Patient blutverdünnende Medikamente einnimmt, werden diese 7–10 Tage vor der Biopsie abgesetzt.
Wenn der Eingriff unter Vollnarkose durchgeführt werden soll, erfolgt die Vorbereitung gründlicher:
- Am Tag des Eingriffs ist das Essen und Trinken verboten;
- Das Abendessen am Vortag sollte möglichst leicht sein und hauptsächlich leicht verdauliche pflanzliche Lebensmittel enthalten.
- 2-3 Tage vor dem Eingriff sollten Sie keinen Alkohol trinken, Rauchen ist unerwünscht;
- Am nächsten Morgen sollte der Patient vor der Biopsie duschen, ohne Körperlotionen oder Cremes zu verwenden.
Technik Lymphknotenbiopsie
Eine Biopsie oberflächlicher Lymphknoten ist in der Regel von kurzer Dauer – bei vielen Patienten dauert der Eingriff etwa 20 Minuten. In der Regel wird eine Lokalanästhesie angewendet, obwohl die Punktion im Allgemeinen als schmerzlos gilt. Bei der Ultraschallkontrolle verwendet der Arzt einen Ultraschallsensor, um die Stelle der schmerzenden Struktur zu bestimmen und markiert sie auf dem Monitor. Die Haut im Punktionsbereich wird mit einem Antiseptikum behandelt und anschließend mit einem Anästhetikum oder einer Anästhesiespritze behandelt. Der Patient liegt horizontal auf der Liege oder sitzt. Wird die Biopsie im Halsbereich durchgeführt, wird dieser speziell fixiert, und der Patient wird über die Notwendigkeit aufgeklärt, vorübergehend nicht zu schlucken. Während der Biopsie muss der Patient völlig ruhig liegen.
Nach der Entnahme der benötigten Menge an biologischem Material wird die Punktionsstelle mit einem Antiseptikum behandelt. Es kann empfohlen werden, eine halbe Stunde lang eine kalte, trockene Kompresse aufzulegen.
Ein längerer Klinikaufenthalt oder Krankenhausaufenthalt des Patienten ist nicht erforderlich: Er kann selbstständig nach Hause gehen, sofern keine anderen Gründe vorliegen. In der ersten Zeit nach dem Eingriff ist es wichtig, körperliche Anstrengung zu vermeiden.
Wenn eine Biopsie von einem tief gelegenen Knoten erforderlich ist, kann eine Vollnarkose erforderlich sein. In einer solchen Situation geht der Patient nach der Diagnose nicht nach Hause, sondern bleibt in der Klinik – von mehreren Stunden bis zu 1-2 Tagen.
Für eine offene Biopsie wird ein spezielles Instrumentarium benötigt: Neben einem Skalpell sind dies Klemmen, ein Koagulationsgerät und Nähmaterial. Der Eingriff dauert bis zu 60 Minuten. Der Arzt wählt den für die Biopsie benötigten Lymphknoten aus, fixiert ihn mit den Fingern und setzt anschließend einen 4–6 cm langen Hautschnitt. Er präpariert die Unterhautfettschicht, dehnt Muskelfasern, Nerven- und Gefäßnetz aus. Ist die Entfernung eines oder mehrerer Knoten während der Biopsie notwendig, ligiert der Chirurg zunächst die Gefäße ab, um Blutungen, Lymphlecks und die Ausbreitung von Tumorzellen (bei bösartigen Tumoren) zu verhindern. Nach der Entfernung der Lymphknoten schickt der Arzt diese zur Untersuchung, überprüft die Wunde erneut und vernäht die Schnitte. In manchen Fällen wird eine Drainage belassen, die nach 24–48 Stunden entfernt wird. Die Nähte werden innerhalb einer Woche entfernt.
Wie wird eine Lymphknotenbiopsie durchgeführt?
Die Entnahme einer Biopsie aus einem bestimmten Lymphknoten kann ihre eigenen Merkmale aufweisen, die von der Lokalisation und Tiefe der Struktur sowie dem Vorhandensein lebenswichtiger Organe und großer Gefäße in der Nähe des beschädigten Glieds abhängen.
- Eine Lymphknotenbiopsie im Hals kann bei HNO- und Zahnproblemen, den häufigsten Ursachen für Lymphadenopathie, verordnet werden. Bei unklarer Ursache der Lymphadenopathie wird zunächst eine Ultraschalluntersuchung und erst danach, falls erforderlich, eine Biopsie verordnet. Lymphknoten vergrößern sich bei bösartigen Tumoren, da Krebszellen in die Lymphgefäße eindringen, die einen separaten Bereich drainieren. Diese Zellen siedeln sich dann als Metastasen in den filternden Knoten an und beginnen sich zu entwickeln. In der Onkologie treten Lymphknotenschäden häufig „kettenförmig“ auf, was durch Palpation leicht festgestellt werden kann. Eine Biopsie im Hals kann entweder durch eine Nadelpunktion mit Materialentfernung oder durch einen chirurgischen Zugang mit vollständiger Entfernung des Bindeglieds zur histologischen Analyse durchgeführt werden.
- Die Sentinel-Lymphknotenbiopsie bei Melanomen wird ähnlich wie bei Brustkrebs durchgeführt. Liegen Hinweise auf Metastasen in entfernten Organen und Lymphknoten vor, ist eine Biopsie sinnlos. Liegen keine Metastasen vor, ist eine Sentinel-Lymphknotenbiopsie durchaus gerechtfertigt. Sie wird in der Regel nach Entfernung des Melanoms durchgeführt. Der Lymphknoten kann mit verschiedenen Röntgenverfahren dargestellt werden.
- Die Axillalymphknotenbiopsie wird im Sitzen durchgeführt, wobei der Patient den Arm anhebt und leicht nach hinten bewegt. Am häufigsten wird dieser Eingriff bei einer Brustdrüsenschädigung durchgeführt: Die Lymphe fließt durch die Gefäße zu den Knoten in der Achselhöhle auf derselben Seite. Diese Lymphknoten bilden eine Art Achsellymphknotenkette. Ihre Schädigung spielt eine wichtige Rolle bei der Behandlungsplanung bei Brustdrüsenerkrankungen. Die Untersuchung eignet sich auch bei Melanomen oder Plattenepithelkarzinomen der oberen Extremität sowie bei Lymphogranulomatose.
- Eine Biopsie der Leistenlymphknoten wird durchgeführt, während der Patient auf einer Couch liegt. Das Bein (rechts oder links, abhängig von der Seite der Läsion) wird zur Seite bewegt. Diese Untersuchung wird am häufigsten verschrieben, wenn der Verdacht auf Tumorprozesse besteht (Hodenkrebs, äußere Genitalien, Gebärmutterhals, Prostata, Blase, Rektum) oder wenn die Ursache der Lymphadenopathie auf andere Weise nicht ermittelt werden kann (z. B. bei Lymphogranulomatose oder HIV-Infektion).
- Eine Biopsie des supraklavikulären Lymphknotens wird immer durch den Verdacht auf schwerwiegende Erkrankungen verursacht: In vielen Fällen handelt es sich um Tumoren - Metastasen von Krebs oder Lymphomen in der Brust- oder Bauchhöhle. Der supraklavikuläre Lymphknoten auf der rechten Seite kann sich bei Tumorprozessen des Mediastinums, der Speiseröhre und der Lunge bemerkbar machen. Lymphe aus den intrathorakalen Organen und der Bauchhöhle nähert sich dem Lymphknoten auf der linken Seite. Entzündliche Erkrankungen können ebenfalls eine supraklavikuläre Lymphadenopathie verursachen, dies kommt jedoch viel seltener vor.
- Die Biopsie des mediastinalen Lymphknotens erfolgt im Projektionsbereich des oberen Drittels des intrathorakalen Trachealabschnitts, vom oberen Rand der Arteria subclavia oder der Lungenspitze bis zum Schnittpunkt des oberen Randes der linken Vena brachiocephalica und der mittleren Tracheallinie. Die häufigsten Indikationen für eine Biopsie der mediastinalen Lymphknoten sind: lymphoproliferative Neoplasien, Tuberkulose und Sarkoidose.
- Eine Biopsie eines Lymphknotens in der Lunge ist ein gängiges Verfahren bei Krebs, Tuberkulose und Sarkoidose. Eine Lymphadenopathie ist oft das einzige Anzeichen einer Erkrankung, da viele Lungenerkrankungen asymptomatisch verlaufen. In jedem Fall muss der Arzt vor der endgültigen Diagnose eine Biopsie durchführen und histologische Daten erheben.
- Eine Biopsie der abdominalen Lymphknoten wird bei Verdacht auf Tumorprozesse im Magen-Darm-Trakt, den weiblichen und männlichen Geschlechtsorganen sowie den Harnwegen verordnet. Vergrößerte Lymphknoten der Bauchhöhle werden häufig bei Hepatosplenomegalie beobachtet. Die Biopsie dient sowohl der Primär- als auch der Differentialdiagnostik. Eine große Anzahl von Lymphknoten der Bauchhöhle befindet sich parietal entlang des Peritoneums, entlang der Gefäße, im Mesenterium und entlang des Darms in der Nähe des Omentums. Sie können sich vergrößern, wenn Magen, Leber, Darm, Bauchspeicheldrüse, Gebärmutter, Gliedmaßen, Prostata und Blase betroffen sind.
- Eine Biopsie der submandibulären Lymphknoten kann bei Erkrankungen der Zähne, des Zahnfleisches, der Wangen, des Kehlkopfes und des Rachens verordnet werden, wenn die Ursache der Lymphadenopathie nicht gefunden werden kann, sowie bei Verdacht auf Metastasen eines Krebsprozesses oder Lymphoms.
- Eine Biopsie bei Lymphknotenkrebs wird durchgeführt, wenn keine Metastasen in entfernte Organe und Lymphknoten vorliegen. Andernfalls gilt der Eingriff für den Patienten als bedeutungslos. Liegen keine Fernmetastasen vor, wird zunächst der erste in der Kette, der sogenannte „Wächterlymphknoten“, untersucht.
- Die retroperitoneale Lymphknotenbiopsie eignet sich für bösartige Prozesse der männlichen und weiblichen Geschlechtsorgane. Etwa 30 % der Patienten weisen bereits im ersten Krebsstadium mikroskopische Metastasen in den Lymphknoten auf, die weder mittels Computertomographie noch mit Markern nachgewiesen werden können. Die Biopsie wird in der Regel auf der Seite durchgeführt, auf der sich der Primärtumor befand. Der Eingriff erfolgt meist im Rahmen einer retroperitonealen Lymphadenektomie.
- Die Biopsie der intrathorakalen Lymphknoten ist eine obligatorische Untersuchung bei Verdacht auf Lungenkrebs, Speiseröhrenkrebs, Thymus, Brustkrebs, Lymphom und Lymphogranulomatose. Metastasen aus der Bauchhöhle, dem Becken und dem retroperitonealen Raum (Nieren, Nebennieren) können sich in fortgeschrittenen Stadien auch auf die mediastinalen Lymphknoten ausbreiten.
- Bei Patienten mit onkologischen Lungenläsionen wird häufig eine Biopsie paratrachealer Lymphknoten durchgeführt. Paratracheale Lymphknoten befinden sich zwischen den oberen mediastinalen und tracheobronchialen Lymphknoten. Bei einem primären Tumorprozess auf derselben Seite werden sie als ipsilateral, bei fehlendem Primärtumor als kontralateral klassifiziert.
Lymphflüssigkeit fließt durch die entsprechenden Gefäße. Gelangen Krebszellen hinein, landen sie zunächst im ersten Lymphknoten der Kette. Dieser erste Knoten wird als Wächterknoten bezeichnet. Werden im Wächterknoten keine Krebszellen gefunden, sollten die nachfolgenden Knoten theoretisch gesund sein.
Arten von Biopsien
Abhängig von der Technik der Biomaterialentnahme gibt es verschiedene Arten der Lymphknotenbiopsie. Einige Verfahren werden schrittweise durchgeführt: Zunächst wird eine Nadelpunktion durchgeführt, und anschließend wird ein offener Eingriff durchgeführt, wenn die Punktion für die Diagnose nicht ausreicht. Eine offene Biopsie ist erforderlich, wenn das zytologische Ergebnis unsicher, fraglich oder nur annähernd ist.
- Die offene Lymphknotenbiopsie ist die komplexeste und invasivste Option für eine solche Diagnostik. Dabei wird ein Skalpell verwendet und der gesamte Knoten zur Untersuchung ausgewählt, nicht nur ein Teil davon. Bei Verdacht auf bösartige Prozesse ist ein solcher Eingriff oft die einzig richtige.
- Die Punktionsbiopsie des Lymphknotens ist ein relativ schonender und schmerzfreier Eingriff, der den Patienten keine besonderen Beschwerden bereitet. Bei der Diagnostik wird ein Mandrin verwendet, der als Stilett fungiert. Mit dem Mandrin wird die benötigte Menge an Biomaterial abgeschnitten und aufgenommen. Die Punktionsbiopsie erfolgt unter örtlicher Betäubung und erfordert keinen Krankenhausaufenthalt des Patienten.
- Der Begriff „Exzisionslymphknotenbiopsie“ wird häufig für eine offene Biopsie verwendet, die unter Vollnarkose durchgeführt wird, wobei der betroffene Knoten durch einen Einschnitt entfernt wird.
- Bei einer Trepanbiopsie eines Lymphknotens wird eine spezielle große Nadel mit Kerben verwendet, die die Entnahme eines Gewebepartikels der erforderlichen Größe ermöglichen.
- Die Feinnadelbiopsie eines Lymphknotens wird als Aspiration bezeichnet: Dabei wird ein dünnes, hohles Nadelgerät verwendet. Normalerweise wird der Knoten abgetastet und punktiert. Ist dies nicht möglich, wird eine Ultraschallkontrolle durchgeführt. In der Regel wird eine Feinnadelbiopsie verordnet, wenn die submandibulären oder supraklavikulären Lymphknoten untersucht werden müssen, wenn Metastasen lymphatischer Strukturen festgestellt werden.
Ultraschallgesteuerte Lymphknotenbiopsie
Als derzeit akzeptabelste Technik zur Lymphknotenbiopsie gilt unter Fachleuten die gezielte Punktion, die sogenannte „Biopsie unter visueller Ultraschallkontrolle“.
Dabei handelt es sich um die Entnahme einer Biomaterialprobe unter Ultraschallkontrolle. Dadurch wird das Platzieren und Einführen der Punktionsnadel präziser und sicherer. Dies ist für den Arzt äußerst wichtig, da sich der verdächtige Lymphknoten oft in tiefen Geweben in der Nähe lebenswichtiger Organe befindet oder klein ist, was den Eingriff erheblich erschwert.
Die Ultraschallüberwachung hilft dabei, das Instrument präzise an der gewünschten Stelle einzuführen, ohne das Risiko einer Schädigung benachbarter Gewebe und Organe. Dadurch wird das Risiko von Komplikationen minimiert.
Der Arzt bestimmt die genaue Methode, mit der der gewünschte Bereich visualisiert wird. Ein weiterer Vorteil der Technik ist nicht nur ihre Sicherheit, sondern auch ihre geringen Kosten: Es sind keine hochmodernen und teuren Geräte erforderlich.
Eine Biopsie mit Ultraschall ist besonders dann empfehlenswert, wenn nicht nur die betroffene Struktur untersucht, sondern auch die Besonderheiten der Blutzirkulation in der Nähe ermittelt werden sollen. Dadurch werden Gefäßverletzungen vermieden und das Eindringen von Blut in das Gewebe verhindert.
Bei dem Verfahren werden spezielle Nadeln mit Endsensoren verwendet. Dieses einfache Gerät hilft, die Position der Nadel und ihren Fortschritt klar zu überwachen.
Die Erholungsphase nach einem solchen Eingriff verläuft für den Patienten schneller und angenehmer. [ 2 ]
Kontraindikationen für das Verfahren
Bevor ein Patient zu einer Lymphknotenbiopsie überwiesen wird, verordnet der Arzt eine Reihe von Untersuchungen und Tests, die notwendig sind, um Kontraindikationen für diesen Eingriff auszuschließen. Grundlegende Vordiagnostik umfasst eine allgemeine Blutuntersuchung und eine Beurteilung der Gerinnungsqualität. Bei Blutungsneigung – beispielsweise bei Patienten mit Hämophilie – wird keine Biopsie durchgeführt, da der Eingriff die Gefäße verletzen kann.
Bei eitrigen Prozessen im Punktionsbereich ist eine Lymphknotenbiopsie kontraindiziert. Bei schwangeren oder stillenden Frauen sowie während der Menstruationsblutung ist von der Durchführung des Eingriffs abzuraten.
Im Allgemeinen heben Experten die folgende Liste von Kontraindikationen hervor:
- Störungen des Blutgerinnungssystems (angeborene, erworbene oder vorübergehende Störungen, d. h. im Zusammenhang mit der Einnahme entsprechender blutverdünnender Medikamente);
- Thrombozytenspiegel unter 60.000 pro µl;
- Hämoglobinspiegel unter 90 g/Liter;
- INR größer als 1,5;
- Prothrombinzeit, die die Norm um 5 Sekunden überschreitet;
- infektiöse und entzündliche Prozesse im Bereich der Biopsie;
- Menstruationsblutungen bei Frauen am Tag des Eingriffs;
- dekompensierte chronische Pathologien;
- Behandlung mit nichtsteroidalen Antirheumatika während der letzten Woche.
Normale Leistung
Die mikroskopische Untersuchung der Lymphknotenbiopsie eines Patienten gilt als die wichtigste Untersuchung im diagnostischen Aspekt onkologischer Erkrankungen und hilft bei der Beurteilung der Qualität der medikamentösen Therapie.
Die Lymphknotenhistologie ist ein kleiner chirurgischer Eingriff, bei dem ein kleines Stück Gewebe zur weiteren Untersuchung entnommen wird. Mithilfe einer Lymphknotenbiopsie können Spezialisten die Struktur des Lymphknotens untersuchen, schmerzhafte Abweichungen erkennen und Anzeichen einer Entzündungsreaktion feststellen.
Der Lymphknoten ist das grundlegende Bindeglied des körpereigenen Abwehrsystems und stellt ein Verbindungselement zwischen den Lymphgefäßen dar. Lymphknoten helfen bei der Bekämpfung von Infektionserregern, indem sie Leukozyten – spezifische Blutzellen – produzieren. Der Knoten fängt mikrobielle und virale Infektionen sowie bösartige Zellen ab.
Eine Lymphknotenbiopsie hilft, das Vorhandensein atypischer Zellen zu identifizieren und die Besonderheiten des infektiösen Entzündungsprozesses, gutartiger Tumoren und eitriger Pathologien zu bestimmen. Die Biopsie wird am häufigsten in den Leisten-, Achsel-, Unterkiefer- und retroaurikulären Bereichen durchgeführt.
Patienten, die die Art des Tumorprozesses bestimmen müssen, wird eine Biopsie verschrieben, insbesondere bei Verdacht auf eine maligne Pathologie. Diagnostik wird häufig verschrieben, um Infektionskrankheiten festzustellen.
Ergebnisse der Lymphknotenbiopsie
Nach der Untersuchung der Biopsie (durch Biopsie des Lymphknotens gewonnenes Material) und dem Nachweis pathologischer Partikel beginnen die Spezialisten mit der Zählung der Zellstrukturen und der Erstellung eines Lymphadenogramms. Dazu verwenden sie die Immersionsmethode der mikroskopischen Beobachtung, die es ermöglicht, mindestens ein halbes Tausend Zellen zu differenzieren und ihren prozentualen Anteil zu berechnen.
Bilddaten der Lymphknoten sind für die Diagnose unspezifischer Formen der Lymphadenitis äußerst notwendig und wertvoll.
Normale Lymphadenogramm-Ergebnisse:
Inhalte der entsprechenden Zelltypen |
Prozentanzeige |
Lymphoblasten |
Von 0,1 bis 0,9 |
Prolymphozyten |
Von 5,3 bis 16,4 |
Lymphozyten |
Von 67,8 bis 90 |
Retikuläre Zellen |
Von 0 bis 2,6 |
Plasmozyten |
Von 0 bis 5,3 |
Monozyten |
Von 0,2 bis 5,8 |
Mastzellen |
Von 0 bis 0,5 |
Neutrophile Granulozyten |
Von 0 bis 0,5 |
Eosinophile Granulozyten |
Von 0 bis 0,3 |
Basophile Granulozyten |
Von 0 bis 0,2 |
Das bei einer Lymphknotenbiopsie entnommene biologische Material enthält überwiegend reife Lymphozyten mit Prolymphozyten. Ihre Gesamtzahl kann 95 bis 98 % aller Zellstrukturen betragen.
Eine reaktive Lymphadenitis äußert sich in einer Zunahme der Anzahl retikulärer Zellen sowie dem Nachweis von Makrophagen und Immunoblasten.
Bei einer akuten Lymphadenitis kommt es zu einer Zunahme der Makrophagen und Neutrophilen.
Komplikationen nach dem Eingriff
Normalerweise verläuft die diagnostische Lymphknotenbiopsie ohne Komplikationen. Nur in einigen Fällen treten Komplikationen auf:
- Blutungen aufgrund einer versehentlichen Gefäßverletzung während der Biopsie;
- Lymphausfluss aus der Wunde;
- Parästhesie, Sensibilitätsstörungen im Bereich, in dem der Eingriff durchgeführt wird;
- Infektion im Zusammenhang mit dem Eindringen eines Infektionserregers, insbesondere während eines Eingriffs;
- trophische Störungen im Zusammenhang mit mechanischen Verletzungen der Nervenstrukturen.
Bei einigen Patienten können Bewusstseinsstörungen, Schwindel und Schwäche auftreten. Der Zustand sollte sich innerhalb von 1-2 Tagen normalisieren.
Gefährliche Symptome, die sofortige ärztliche Hilfe erfordern:
- erhöhte Temperatur, Fieber;
- das Auftreten starker, pochender, zunehmender Schmerzen im Bereich der Lymphknotenbiopsie;
- Ausfluss von Blut oder Eiter aus der Wunde;
- Rötung, Schwellung an der Biopsiestelle.
Folgen nach dem Eingriff
Eine Lymphknotenbiopsie wird nicht durchgeführt, wenn Kontraindikationen vorliegen. Andernfalls können Nebenwirkungen auftreten. Bei Erkrankungen des Blutgerinnungssystems kann es beispielsweise auch bei einer herkömmlichen Punktionsbiopsie zu Blutungen kommen.
Um das Auftreten von Problemen nach dem Eingriff zu verhindern, sollte die Lymphknotenbiopsie von einem Spezialisten unter Einhaltung aller erforderlichen Bedingungen sowie aseptischer und antiseptischer Regeln durchgeführt werden.
In einigen Fällen können die folgenden Probleme auftreten:
- Infektion;
- Blutung aus der Wunde;
- Nervenschäden.
Der Anteil negativer Folgen ist jedoch relativ gering. Die während der Biopsie gewonnenen Informationen sind für den Arzt jedoch von großem Wert, da er eine korrekte Diagnose stellen und die entsprechende wirksame Behandlung verschreiben kann.
Pflege nach dem Eingriff
Die Lymphknotenbiopsie ist in der Regel unkompliziert und wird von den Patienten gut vertragen. Nach der Entnahme des Biomaterials durch Aspiration oder Punktion verbleibt lediglich die Punktionsstelle auf der Haut, die mit einer antiseptischen Lösung behandelt und mit einem Pflaster verschlossen wird. Bei einer offenen Biopsie wird die Wunde vernäht und verbunden. Die Fäden werden innerhalb einer Woche entfernt.
Die Wunde nach einer Lymphknotenbiopsie sollte nicht benetzt werden. Es ist notwendig, sie mit antiseptischen Lösungen zu behandeln, um eine Infektion zu verhindern. Wenn die Körpertemperatur plötzlich ansteigt, die Eingriffsstelle anschwillt, blutet oder auf andere Weise stört, müssen Sie dringend einen Arzt aufsuchen.
Das Auftreten von kurzzeitigen, leichten Schmerzen nach dem Eingriff ist akzeptabel.
Was Sie nach einer Lymphknotenbiopsie nicht tun sollten:
- ein Bad nehmen;
- in Pools und offenen Gewässern schwimmen;
- ein Badehaus oder eine Sauna besuchen;
- Machen Sie intensive körperliche Übungen.
Solche Einschränkungen gelten für etwa zwei Wochen nach dem Eingriff, abhängig von Art und Umfang eines solchen Eingriffs, beispielsweise einer Lymphknotenbiopsie.

