
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Gonokokken
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
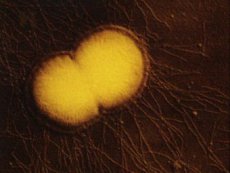
Gonorrhoe (griechisch gonos – Samen und rhoe – Ausfluss) ist eine durch Gonokokken verursachte Infektionskrankheit des Menschen und durch entzündliche Läsionen vor allem der Schleimhäute der Urogenitalorgane gekennzeichnet.
Der Erreger der Gonorrhoe ist Neisseria gonorrhoeae, ein 1879 von A. Neisser entdecktes Bakterium, ein Kokken, ähnlich einer Kaffeebohne oder -knospe, der paarweise angeordnet ist, wobei die konkaven Seiten der Zellen einander zugewandt sind. Die Größe beträgt 0,7–0,8, manchmal 1,25–1,60 µm. Kokken teilen sich in einer Ebene. Bei einer elektronenmikroskopischen Untersuchung findet sich um den Gonokokken eine schleimige, kapselartige Formation mit einer Dicke von 0,35–0,40 µm, wodurch sich die Kokken nicht berühren: Zwischen ihnen bleibt ein Abstand. Gonokokken sind gramnegativ und nehmen die wichtigsten Anilinfarbstoffe gut wahr. Methylenblau wird häufig verwendet, um Präparate aus gonorrhoischem Eiter zu färben, da es die bohnenförmige Form der Gonokokken besser sichtbar macht und eine Gram-Färbung erforderlich ist, um sie von anderen ähnlichen Diplokokken zu unterscheiden. Die Phagozytose von Gonokokken ist unvollständig, eine vollständige Phagozytose wird bei Monozyten und Histiozyten beobachtet. Gonokokken haben keine Flagellen, Kapseln, Sporen und bilden kein Pigment. Der Gehalt an G + C in der DNA beträgt 49,5–49,6 Mol-%. Sie wachsen schlecht auf Fleisch-Pepton-Agar, vermehren sich besser auf Medien, die Serum, Aszitesflüssigkeit oder Blut enthalten. Sie verursachen keine Hämolyse. Für das Wachstum von Gonokokken ist die Anwesenheit von Eisen im Medium notwendig. Die Zugabe von Stärke, Cholesterin, Albumin oder Kohlepartikeln zu dichten Nährmedien fördert das Wachstum und die Zugabe von Ca++-Ionen erhöht die Lebensfähigkeit. Die optimale Temperatur für das Wachstum beträgt 35–36 °C, das Wachstum erfolgt jedoch im Bereich von 30–38,5 °C, der optimale pH-Wert liegt bei 7,2–7,6. Gonokokken sind strikte Aerobier, wachsen jedoch bei Erstaussaaten mit einer leichten Erhöhung des CO2-Gehalts besser.
D. Kellogg et al. deckten einen Zusammenhang zwischen der Virulenz von Gonokokken und der Art der von ihnen gebildeten Kolonien auf. Für den Menschen virulente Gonokokken, die von Patienten mit akuter Gonorrhoe isoliert wurden, besitzen Pili und bilden kleine, tropfenförmige, glänzende Kolonien, die als T1 und T2 bezeichnet werden. Große, flache und matte Kolonien (T3 und T4) werden von nicht-virulenten Gonokokken gebildet, die keine Pili enthalten. Von den Kohlenhydraten fermentieren Gonokokken ausschließlich Glucose und produzieren dabei Säure ohne Gas. Es gibt verschiedene Antigenpopulationen unter Gonokokken. Dies wird durch die fehlende Immunität gegen wiederholte Infektionen beim Menschen bestätigt. In Übereinstimmung damit wurden Versuche unternommen, eine universelle serologische Klassifikation von Gonokokken zu entwickeln. Insbesondere werden Gonokokken anhand der Proteinantigene der äußeren Membran in 16 Serotypen eingeteilt. Darüber hinaus unterscheiden sich Gonokokken auch in ihren Lipopolysaccharid-Antigenen. Es wurde eine antigene Verwandtschaft von Gonokokken mit anderen Neisseria-Arten festgestellt, insbesondere mit Meningokokken. Gonokokken synthetisieren Bakteriozine, die ebenfalls zu ihrer Typisierung genutzt werden können.
Pathogenitätsfaktoren von Gonokokken
Exotoxine wurden bei Gonokokken nicht nachgewiesen. Die wichtigsten Pathogenitätsfaktoren sind Pili, mit deren Hilfe Gonokokken an Epithelzellen der Urogenitalschleimhaut haften und diese besiedeln, und Endotoxin (Lipopolysaccharid), das bei der Zerstörung von Gonokokken freigesetzt wird.
Resistenz von Gonokokken
Gonokokken sind schwach resistent gegen äußere Einflüsse: Sie sterben schnell unter dem Einfluss von direkter Sonneneinstrahlung, UV-Licht, Austrocknung und hohen Temperaturen ab (bei 40 °C verlieren sie schnell ihre Lebensfähigkeit). Verschiedene Chemikalien wie Silbersalze, Quecksilber und herkömmliche Desinfektionsmittel töten sie innerhalb kurzer Zeit ab. So tötet Silbernitrat in einer Verdünnung von 1:5000 Gonokokken innerhalb von 1 Minute und in einer Verdünnung von 1:10.000 nach 10 Minuten ab.
Postinfektiöse Immunität
Eine durchgemachte Gonorrhoe hinterlässt keine Immunität gegen eine erneute Infektion, aber dieser Umstand ist wahrscheinlich darauf zurückzuführen, dass die Immunität typspezifisch ist, da Antikörper im Blut derjenigen gefunden werden, die die Krankheit in relativ hohen Titern durchgemacht haben.
Epidemiologie, Pathogenese und Symptome der Gonorrhoe
Gonokokken sind für Tiere nicht pathogen. Die einzige Infektionsquelle ist ein mit Gonokokken infizierter Mensch. Die Ansteckung erfolgt hauptsächlich durch Geschlechtsverkehr, manchmal auch über Haushaltsgegenstände. Der Hauptlebensraum von Gonokokken ist die Oberfläche der Schleimhaut des Urogenitaltrakts, seltener auch des Rektums und des Rachens. Eintrittspunkt ist beim Mann die Schleimhaut der Harnröhre, bei der Frau meist die Schleimhaut des Scheidenvorhofs, der Harnröhre und des Gebärmutterhalses. Durchdringen Gonokokken die Epithelbarriere, können sie sich in umliegendes Gewebe ausbreiten: in die Drüsen der Harnröhre und des Gebärmutterhalses, die Prostata, die Samenbläschen, die Gebärmutter und die Eileiter, gelangen ins Blut, dringen in die Synovialmembranen von Gelenken, Herz und anderen Organen ein und verursachen dort Entzündungen und manchmal eine Blutvergiftung. Unter bestimmten Bedingungen können Gonokokken die Bindehaut durchdringen und eine Ophthalmie (Entzündung der Augenschleimhaut – Blenorrhoe) verursachen. Dies wird am häufigsten bei Kindern beobachtet, deren Mütter mit Gonorrhoe infiziert sind. Die Inkubationszeit der Gonorrhoe variiert von einem Tag bis zu 2–3 Wochen oder mehr, beträgt aber meistens 3–4 Tage. Anhand der Symptome der Gonorrhoe können wir zwei Hauptformen von Gonorrhoe unterscheiden – akute und chronische. Ein typisches Symptom der akuten Gonorrhoe ist eine akute eitrige Entzündung der Harnröhre, der Drüsen der unteren Geschlechtsorgane und des Gebärmutterhalses bei Frauen, begleitet von Schmerzen sowie starkem eitrigen Ausfluss aus der Harnröhre. Chronische Gonorrhoe ist typischerweise durch eine träge Manifestation der klinischen Symptome gekennzeichnet, die mit dem Lokalisationsorte des Erregers zusammenhängen.
Diagnose von Gonorrhoe
Bakterioskopisch – das Untersuchungsmaterial ist eitriger Ausfluss aus der Harnröhre, der Vagina, dem Gebärmutterhals, der Prostata und anderen von Gonokokken befallenen Organen sowie Sediment und Urinfäden. Ausstriche werden in der Regel mit Gram- und Methylenblau gefärbt. Gonokokken werden anhand von drei charakteristischen Merkmalen nachgewiesen: gramnegative Färbung, bohnenförmige Diplokokken und intrazelluläre Lokalisation. Direkte und indirekte Immunfluoreszenz wird ebenfalls zum Nachweis von Gonokokken in einem Ausstrich verwendet. Unter dem Einfluss von Chemo- und Antibiotikatherapie sowie bei chronischer Gonorrhoe können sich jedoch Morphologie und Gram-Färbung der Gonokokken verändern, zudem können nur sehr wenige von ihnen im Ausstrich vorhanden sein. Bei chronischer Gonorrhoe finden sich häufig Gonokokken vom Asha-Typ in Ausstrichen: Diplokokkenzellen haben unterschiedliche Größen und Formen. In solchen Fällen wird eine bakteriologische Methode angewendet. Zu diesem Zweck wird das zu untersuchende Material auf spezielle Nährmedien ausgesät. Die isolierte Kultur wird unter Berücksichtigung der Eigenschaften von Gonokokken identifiziert. Es ist zu beachten, dass, wenn Gonokokken in Ausstrichen aus eitrigem Material grampositiv waren, die gramnegative Färbung in Ausstrichen aus der gewachsenen Kultur wiederhergestellt wird. Alle Gonokokken in einer 24-Stunden-Kultur haben nahezu die gleiche Größe und Form wie Diplokokken oder Kokken, aber nach 72–96 Stunden wird die Kultur polymorph und die Zellen werden ungleichmäßig gramgefärbt. Bei chronischer Gonorrhoe können RSC oder ein allergischer Hauttest mit einem speziellen Gonokokkenallergen zur Diagnose verwendet werden.
Behandlung von Gonorrhoe
Die Behandlung von Gonorrhoe erfolgt mit Antibiotika und Sulfonamidpräparaten. Gute Ergebnisse werden durch die Verwendung verschiedener Penicilline, Tetracyclinpräparate und anderer Antibiotika erzielt. Da Gonokokken Resistenzen gegen diese Antibiotika entwickeln, muss ermittelt werden, gegen welche Antibiotika die vom Patienten isolierten Gonokokken empfindlich sind.
Vorbeugung von Gonorrhoe
Eine spezifische Prävention von Gonorrhoe wurde nicht entwickelt. Die allgemeine Prävention ist die gleiche wie bei anderen Geschlechtskrankheiten, da die Infektion hauptsächlich durch Geschlechtsverkehr erfolgt. Um Blenorrhoe bei Neugeborenen vorzubeugen, werden 1-2 Tropfen einer 2%igen Silbernitratlösung oder (insbesondere bei Frühgeborenen) 2 Tropfen einer 3%igen Öllösung von Penicillin in den Bindehautsack injiziert, auf den Gonokokken sehr empfindlich reagieren und schnell daran sterben (in 15-30 Minuten).


 [
[