
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Krebs des Gebärmutterkörpers
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
Zu den bösartigen Tumoren des Gebärmutterkörpers zählen Krebs, Sarkome, mesodermale Tumoren und Choriokarzinome. Unter Gebärmutterkörperkrebs versteht man Krebs des Endometriums (der Gebärmutterschleimhaut). Endometriumkarzinom ist ein hormonabhängiger Tumor, d. h. er wird durch endokrin-metabolische Störungen verursacht und tritt häufig in Kombination mit Gebärmuttermyomen, Endometriose und Eierstockhyperplasie auf.
Epidemiologie
Endometriumkarzinom ist eine weit verbreitete bösartige Neubildung. Es nimmt in der Struktur der onkologischen Erkrankungen bei Frauen den zweiten Platz ein. Nach Brust-, Lungen- und Dickdarmkrebs ist es die vierthäufigste Krebsart. Gebärmutterkrebs tritt vor allem bei Patientinnen mit Blutungen nach der Menopause auf; in 10 % der Fälle wird er in dieser Lebensphase diagnostiziert. Diagnosefehler bei Frauen in diesem Alter werden durch eine falsche Beurteilung des blutigen Ausflusses verursacht, die oft mit klimakterischen Störungen erklärt wird.
Ursachen Gebärmutterkrebs
Eine besondere Rolle bei der Entwicklung von Gebärmutterkrebs spielen Hintergrunderkrankungen (Drüsenhyperplasie, Endometriumpolypen) und präkanzeröse Erkrankungen (atypische Hyperplasie und Adenomatose) des Endometriums.
 [ 9 ]
[ 9 ]
Risikofaktoren
Zur Risikogruppe gehören Frauen, bei denen bei Vorliegen bestimmter Erkrankungen und Zustände (Risikofaktoren) eine hohe Wahrscheinlichkeit besteht, einen bösartigen Tumor zu entwickeln. Zur Risikogruppe für die Entwicklung von Gebärmutterkrebs können gehören:
- Frauen in der Phase der Menopause mit blutigem Ausfluss aus dem Genitaltrakt.
- Frauen mit anhaltender Menstruationsfunktion nach dem 50. Lebensjahr, insbesondere mit Uterusmyomen.
- Frauen jeden Alters, die an hyperplastischen Prozessen des Endometriums leiden (rezidivierende Polyposis, Adenomatose, glandulär-zystische Hyperplasie des Endometriums).
- Frauen mit gestörtem Fett- und Kohlenhydratstoffwechsel (Adipositas, Diabetes) und Bluthochdruck.
- Frauen mit verschiedenen Hormonstörungen, die zu Anovulation und Hyperöstrogenismus führen (Stein-Leventhal-Syndrom, postpartale neuroendokrine Erkrankungen, Myome, Adenomyose, endokrine Unfruchtbarkeit).
Weitere Faktoren, die zur Entstehung von Gebärmutterkrebs beitragen:
- Östrogenersatztherapie.
- Polyzystisches Ovarialsyndrom.
- Keine Geburten in der Vorgeschichte.
- Früher Beginn der Menarche, späte Menopause.
- Alkoholmissbrauch.
Symptome Gebärmutterkrebs
- Weißer Ausfluss. Ist das früheste Anzeichen von Gebärmutterkrebs. Weißer Ausfluss ist dünnflüssig und wässrig. Besonders nach körperlicher Anstrengung ist dieser Ausfluss oft mit Blut verbunden.
- Juckreiz der äußeren Genitalien. Kann bei Patientinnen mit Gebärmutterkrebs aufgrund der Reizung durch Vaginalausfluss auftreten.
- Blutungen sind ein Spätsymptom, das durch den Zerfall des Tumors entsteht und sich als Ausfluss in Form von fleischähnlichen „Breien“, Schmieren oder reinem Blut äußern kann.
- Schmerzen – krampfartige, in die unteren Gliedmaßen ausstrahlende Schmerzen – treten bei verzögertem Ausfluss aus der Gebärmutter auf. Dumpfe Schmerzen, insbesondere nachts, deuten auf eine Ausbreitung des Prozesses über die Gebärmutter hinaus hin und werden durch die Kompression der Nervengeflechte im kleinen Becken durch das Tumorinfiltrat erklärt.
- Funktionsstörungen benachbarter Organe durch Tumorwachstum in der Blase oder im Rektum.
- Charakteristisch für diese Patienten sind Fettleibigkeit (selten Gewichtsverlust), Diabetes und Bluthochdruck.
Wo tut es weh?
Was bedrückt dich?
Bühnen
Derzeit werden in der klinischen Praxis mehrere Klassifikationen von Gebärmutterkrebs verwendet: die Klassifikation von 1985, die internationale FIGO-Klassifikation und die TNM.
 [ 18 ]
[ 18 ]
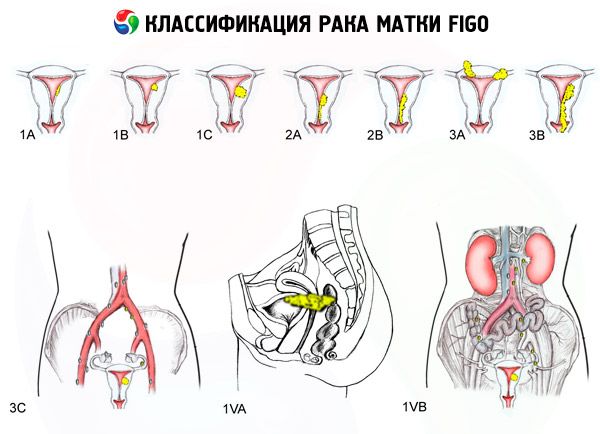
FIGO-Klassifikation des Gebärmutterkrebses nach Stadien
Das Ausmaß der Läsion
- 0 - Präendometriumkarzinom (atypische glanduläre Hyperplasie des Endometriums)
- 1 - Der Tumor ist auf den Gebärmutterkörper beschränkt, regionale Metastasen werden nicht erkannt
- 1a – Der Tumor ist auf das Endometrium beschränkt
- 1b - Invasion in das Myometrium bis zu 1 cm
- 2 - Der Tumor betrifft den Körper und den Gebärmutterhals, regionale Metastasen werden nicht festgestellt
- 3 - Der Tumor erstreckt sich über die Gebärmutter hinaus, aber nicht über das Becken hinaus
- 3a - Der Tumor infiltriert die Serosa der Gebärmutter und/oder es liegen Metastasen in den Gebärmutteranhängen und/oder in den regionalen Lymphknoten des Beckens vor
- 3b – Der Tumor infiltriert das Beckengewebe und/oder es gibt Metastasen in der Vagina
- 4 - Der Tumor erstreckt sich über das Becken hinaus und/oder es kommt zu einer Invasion der Blase und/oder des Rektums
- 4a – Tumor befällt Blase und/oder Rektum
- 4b - Tumor jeglichen Ausmaßes der lokalen und regionalen Ausbreitung mit nachweisbaren Fernmetastasen
Internationale Klassifikation des Gebärmutterkrebses nach dem TNM-System
- T0 – Primärtumor wird nicht erkannt
- Tis - Präinvasives Karzinom
- T1 – Tumor ist auf den Gebärmutterkörper beschränkt
- T1a – Die Gebärmutterhöhle ist nicht länger als 8 cm
- T1b – Gebärmutterhöhle länger als 8 cm
- T2 – Der Tumor hat sich bis zum Gebärmutterhals ausgebreitet, aber nicht über die Gebärmutter hinaus
- T3 – Der Tumor hat sich über die Gebärmutter hinaus ausgebreitet, bleibt aber im Becken
- T4 – Der Tumor dringt in die Auskleidung der Blase, des Rektums und/oder über das Becken hinaus vor
N - regionale Lymphknoten
- Nx - Unzureichende Daten zur Beurteilung des Status der regionalen Lymphknoten
- N0 – Kein Hinweis auf Metastasierung in regionalen Lymphknoten
- N1 - Metastasen in regionalen Lymphknoten
M - Fernmetastasen
- Mx - Unzureichende Daten zur Bestimmung von Fernmetastasen
- M0 – Keine Anzeichen von Metastasen
- M1 - Es gibt Fernmetastasen
G - histologische Differenzierung
- G1 - Hoher Differenzierungsgrad
- G2 - Durchschnittlicher Differenzierungsgrad
- G3-4 - Geringer Differenzierungsgrad
Formen
Es gibt begrenzte und diffuse Formen von Gebärmutterkrebs. Bei der begrenzten Form wächst der Tumor als Polyp, klar abgegrenzt von der nicht betroffenen Gebärmutterschleimhaut; bei der diffusen Form breitet sich die Krebsinfiltration auf das gesamte Endometrium aus. Der Tumor tritt am häufigsten im Bereich des Fundus und der Tubenwinkel der Gebärmutter auf. Etwa 80 % der Patientinnen haben ein Adenokarzinom unterschiedlichen Differenzierungsgrades, bei 8-12 % ein Adenoakanthom (Adenokarzinom mit benigner Plattenepitheldifferenzierung), das eine günstige Prognose hat.
Zu den weniger häufigen Tumoren mit einer schlechteren Prognose gehört das glanduläre Plattenepithelkarzinom, bei dem die Plattenepithelkomponente dem Plattenepithelkarzinom ähnelt, die Prognose jedoch aufgrund des Vorhandenseins einer undifferenzierten glandulären Komponente schlechter ist.
Das Plattenepithelkarzinom hat wie das klarzellige Karzinom viele Gemeinsamkeiten mit ähnlichen Tumoren des Gebärmutterhalses, tritt bei älteren Frauen auf und ist durch einen aggressiven Verlauf gekennzeichnet.
Undifferenzierter Krebs tritt häufiger bei Frauen über 60 Jahren auf und tritt vor dem Hintergrund einer Endometriumatrophie auf. Es hat auch eine ungünstige Prognose.
Eine der seltenen morphologischen Varianten des Endometriumkarzinoms ist das serös-papilläre Karzinom. Morphologisch weist es viele Gemeinsamkeiten mit dem serösen Eierstockkrebs auf, zeichnet sich aber durch einen extrem aggressiven Verlauf und ein hohes Metastasierungspotenzial aus.
Diagnose Gebärmutterkrebs
Gynäkologische Untersuchung. Bei der Untersuchung mit Hilfe von Spiegeln werden der Zustand des Gebärmutterhalses und die Art des Ausflusses aus dem Gebärmutterhalskanal geklärt – der Ausfluss wird zur zytologischen Untersuchung entnommen. Bei der vaginalen (rektovaginalen) Untersuchung wird auf die Größe der Gebärmutter, den Zustand der Gliedmaßen und des parauterinen Gewebes geachtet.
Aspirationsbiopsie (Zytologie des Aspirationsguts aus der Gebärmutterhöhle) und Untersuchung der Aspirationsflüssigkeiten aus der Gebärmutterhöhle und dem Gebärmutterhalskanal. Letztere wird in der Postmenopause durchgeführt, wenn keine Möglichkeit einer Aspirationsbiopsie und diagnostischen Kürettage besteht.
Zytologische Untersuchung von Vaginalabstrichen aus dem hinteren Scheidengewölbe. Diese Methode führt in 42 % der Fälle zu einem positiven Ergebnis.
Trotz des geringen Prozentsatzes positiver Ergebnisse kann die Methode im ambulanten Bereich breit eingesetzt werden, vermeidet Traumata und stimuliert den Tumorprozess nicht.
Separate diagnostische Kürettage der Gebärmutterhöhle und des Gebärmutterhalskanals unter hysteroskopischer Kontrolle. Es ist ratsam, Abschabungen aus Bereichen zu entnehmen, in denen präkanzeröse Prozesse am häufigsten auftreten: dem Bereich des äußeren und inneren Muttermunds sowie der Eileiterwinkel.
Hysteroskopie. Die Methode hilft, den Krebsprozess an schwer zugänglichen Stellen für die Kürettage zu identifizieren, ermöglicht die Identifizierung der Lokalisation und Prävalenz des Tumorprozesses, was für die Wahl der Behandlungsmethode und für die anschließende Überwachung der Wirksamkeit der Strahlentherapie wichtig ist.
Tumormarker. Zur Bestimmung der proliferativen Aktivität von Endometriumkarzinomzellen können die monoklonalen Antikörper Ki-S2, Ki-S4 und KJ-S5 bestimmt werden.
Um Fernmetastasen zu erkennen, wird empfohlen, eine Röntgenaufnahme des Brustkorbs, Ultraschall und eine Computertomographie der Bauchorgane und der retroperitonealen Lymphknoten durchzuführen.
Ultraschalluntersuchung. Die Genauigkeit der Ultraschalldiagnostik liegt bei etwa 70 %. In einigen Fällen ist der Krebsknoten hinsichtlich seiner akustischen Eigenschaften praktisch nicht vom Gebärmuttermuskel zu unterscheiden.
Computertomographie (CT). Sie wird durchgeführt, um Metastasen in den Gebärmutteranhängen und primäre multiple Eierstocktumoren auszuschließen.
Magnetresonanztomographie (MRT). Die MRT bei Endometriumkarzinom ermöglicht die genaue Lokalisation des Prozesses, die Unterscheidung zwischen den Stadien I und II von III und IV sowie die Bestimmung der Invasionstiefe in das Myometrium und die Unterscheidung zwischen Stadium I und dem Rest der Erkrankung. Die MRT ist eine aussagekräftigere Methode zur Bestimmung der Prävalenz des Prozesses außerhalb der Gebärmutter.
Was muss untersucht werden?
Wen kann ich kontaktieren?
Behandlung Gebärmutterkrebs
Bei der Wahl einer Behandlungsmethode für Patientinnen mit Gebärmutterkrebs müssen drei Hauptfaktoren berücksichtigt werden:
- Alter, Allgemeinzustand des Patienten, Schweregrad der Stoffwechsel- und Hormonstörungen;
- die histologische Struktur des Tumors, der Grad seiner Differenzierung, Größe, Lokalisation in der Gebärmutterhöhle und die Prävalenz des Tumorprozesses;
- die Einrichtung, in der die Behandlung durchgeführt wird (nicht nur die onkologische Ausbildung und die chirurgischen Fähigkeiten des Arztes sind wichtig, sondern auch die Ausstattung der Einrichtung).
Nur unter Berücksichtigung der oben genannten Faktoren kann der Prozess richtig inszeniert und angemessen behandelt werden.
Etwa 90 % der Patientinnen mit Gebärmutterkrebs werden operiert. In der Regel wird die Gebärmutter samt Gebärmutteranhangsgebilden entfernt. Nach Eröffnung der Bauchhöhle erfolgt eine Revision der Beckenorgane, der Bauchhöhle und der retroperitonealen Lymphknoten. Zusätzlich werden Abstriche aus dem Douglas-Raum zur zytologischen Untersuchung entnommen.
Chirurgische Behandlung von Gebärmutterkrebs
Der Umfang der chirurgischen Behandlung richtet sich nach dem Stadium des Prozesses.
Stadium 1a: Ist nur das Endometrium betroffen, wird unabhängig von der histologischen Struktur des Tumors und dem Grad seiner Differenzierung eine einfache Exstirpation der Gebärmutter mit Anhängseln ohne zusätzliche Therapie durchgeführt. Mit dem Aufkommen endoskopischer Operationsmethoden ist in diesem Stadium der Erkrankung eine Ablation (Diathermokoagulation) des Endometriums möglich geworden.
Stadium 1b: Bei oberflächlicher Invasion, Lokalisation eines kleinen Tumors, hohem Differenzierungsgrad im oberen hinteren Teil der Gebärmutter wird eine einfache Exstirpation der Gebärmutter mit Anhängseln durchgeführt.
Bei einer Invasion bis zur Hälfte des Myometriums, Differenzierungsgraden G2 und G3, großen Tumorgrößen und Lokalisation in den unteren Gebärmutterabschnitten sind eine Exstirpation der Gebärmutter mit Anhängseln und eine Lymphadenektomie indiziert. Liegen keine Metastasen in den Lymphknoten des kleinen Beckens vor, wird nach der Operation eine endovaginale intrakavitäre Bestrahlung durchgeführt. Ist eine Lymphadenektomie nach der Operation nicht möglich, sollte eine externe Bestrahlung des kleinen Beckens mit einer fokalen Gesamtdosis von 45-50 Gy durchgeführt werden.
Im Stadium 1b-2a G2-G3; 2b G1 werden eine Exstirpation der Gebärmutter mit Anhängseln und eine Lymphadenektomie durchgeführt. Liegen keine Metastasen in den Lymphknoten und keine malignen Zellen in der Peritonealflüssigkeit vor, sollte bei flacher Invasion nach der Operation eine endovaginale intrakavitäre Bestrahlung durchgeführt werden. Bei tiefer Invasion und geringer Tumordifferenzierung wird eine Strahlentherapie durchgeführt.
Stadium 3: Als optimale Operationsmethode kommt die Exstirpation der Gebärmutter samt Anhängseln mit Lymphadenektomie in Betracht. Bei Metastasen in den Eierstöcken ist eine Resektion des großen Netzes notwendig. Anschließend erfolgt eine externe Bestrahlung des kleinen Beckens. Bei Metastasen in den paraaortischen Lymphknoten ist deren Entfernung ratsam. Ist eine Entfernung metastasierter Lymphknoten nicht möglich, ist eine externe Bestrahlung dieses Bereichs erforderlich. Im Stadium IV erfolgt die Behandlung nach einem individuellen Plan, wobei nach Möglichkeit chirurgische Eingriffe, Bestrahlung und Chemohormontherapie zum Einsatz kommen.
Chemotherapie
Diese Art der Behandlung wird hauptsächlich bei ausgedehnten Prozessen, autonomen Tumoren (hormonunabhängig) sowie bei der Erkennung eines Krankheitsrückfalls und von Metastasen durchgeführt.
Derzeit ist die Chemotherapie bei Gebärmutterkrebs noch palliativ, da selbst bei ausreichender Wirksamkeit einiger Medikamente die Wirkdauer in der Regel kurz ist – bis zu 8–9 Monate.
Zum Einsatz kommen Medikamentenkombinationen wie Platinderivate der ersten (Cisplatin) oder zweiten Generation (Carboplatin), Adriamycin, Cyclophosphamid, Methotrexat, Fluorouracil, Phosphamid etc.
Zu den wirksamsten Medikamenten, die in mehr als 20 % der Fälle eine vollständige und teilweise Wirkung erzielen, gehören Doxorubicin (Adriamycin, Rastocin usw.), Pharmarubicin sowie Platinmedikamente der ersten und zweiten Generation (Platidiam, Cisplatin, Platimit, Platinol, Carboplatin).
Die größte Wirkung – bis zu 60 % – wird durch eine Kombination von Adriamycin (50 mg/m² ) mit Cisplatin (50-60 mg/m² ) erzielt.
Bei ausgedehntem Gebärmutterkrebs, seinen Rezidiven und Metastasen kann Taxol sowohl in der Monochemotherapie als auch in Kombination mit anderen Medikamenten eingesetzt werden. In der Monotherapie wird Taxol in einer Dosierung von 175 mg/m² als 3-stündige Infusion alle 3 Wochen verabreicht. Mit einer Kombination aus Taxol (175 mg/m² ), Cisplatin (50 mg/m² ) und Epirubicin (70 mg/m² ) erhöht sich die Wirksamkeit der Therapie deutlich.
Hormontherapie
Wenn sich der Tumor zum Zeitpunkt der Operation bereits über die Gebärmutter hinaus ausgebreitet hat, ist eine lokale regionale chirurgische oder Strahlentherapie nicht die Lösung für das Hauptproblem der Behandlung. Es ist notwendig, Chemo- und Hormontherapie anzuwenden.
Zur Hormonbehandlung werden am häufigsten Gestagene verwendet: 17-OPC, Depo-Provera, Provera, Farlugal, Depostat, Megace in Kombination mit oder ohne Tamoxifen.
Im Falle eines metastasierten Prozesses, im Falle der Unwirksamkeit der Gestagentherapie, ist es ratsam, Zoladec zu verschreiben
Jede organerhaltende Behandlung kann nur in einer spezialisierten Einrichtung durchgeführt werden, die die Voraussetzungen für eine eingehende Diagnostik vor und während der Behandlung bietet. Erforderlich sind nicht nur diagnostische Geräte, sondern auch hochqualifiziertes Personal, darunter Morphologen. All dies ist erforderlich, um eine ineffektive Behandlung rechtzeitig zu erkennen und anschließend operiert zu werden. Darüber hinaus ist eine ständige dynamische Überwachung erforderlich. Möglichkeiten der organerhaltenden Hormonbehandlung des minimalinvasiven Endometriumkarzinoms bei jungen Frauen mit Gestagenen: 17-OPK oder Depo-Provera in Kombination mit Tamoxifen. Bei mäßigem Differenzierungsgrad wird eine Kombination aus Hormontherapie und Chemotherapie (Cyclophosphamid, Adriamycin, Fluorouracil oder Cyclophosphamid, Methotrexat, Fluorouracil) angewendet.
Eine Hormontherapie wird Patienten mit hohem oder mittlerem Tumordifferenzierungsgrad empfohlen. Bei hohem Tumordifferenzierungsgrad, oberflächlicher Tumorinvasion in das Myometrium, Tumorlokalisation im Fundus oder den oberen zwei Dritteln der Gebärmutter. Patienten unter 50 Jahren, keine Metastasen – die Hormontherapie wird 2-3 Monate lang verabreicht. Tritt keine Wirkung ein, muss auf Chemotherapie umgestellt werden.
Weitere Informationen zur Behandlung
Verhütung
Die Prävention von Gebärmutterkrebs besteht in der Identifizierung von Hochrisikogruppen. Diese Personengruppen sollten sich regelmäßig gynäkologischen Untersuchungen mit zytologischer Kontrolle des Endometriums unterziehen. Wenn bei einer Frau präkanzeröse Erkrankungen diagnostiziert werden und eine konservative Behandlung wirkungslos ist, sollte sie sich einer chirurgischen Behandlung unterziehen.

