
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Stimmbandparese: Ursachen, Symptome, Diagnose
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
Sprache ist in der menschlichen Gesellschaft das wichtigste Kommunikationsmittel und trägt auch zur Entwicklung höherer mentaler Funktionen bei: Denken, Aufmerksamkeit, Gedächtnis usw. Von Kindesbeinen an lernen wir, Laute, Wörter und Sätze zu verstehen und wiederzugeben. Diese allgemein anerkannten Signale und ihre Konfigurationen erleichtern das gegenseitige Verständnis. Der moderne Mensch denkt nicht einmal darüber nach, wie er seine Gedanken, Einstellungen und Emotionen auf andere Weise ausdrücken kann, damit sie für andere verständlich sind und zum Aufbau von Beziehungen beitragen. Es ist nicht verwunderlich, dass Erkrankungen des Stimmapparates (z. B. Stimmbandparesen), die eine Person der Fähigkeit zur normalen verbalen (Sprach-)Kommunikation berauben, heute ein ernstes Problem darstellen, und zwar nicht nur medizinischer Natur.
Ein bisschen Anatomie
Es ist kein Geheimnis, dass die Sprache ein wichtiges Merkmal des Menschen ist, das ihn von anderen Vertretern der Tierwelt unterscheidet. Ihr Sprachapparat ist eine komplexe Struktur, die Organe umfasst, die mit verschiedenen Funktionssystemen verbunden sind. Der Sprachapparat besteht aus zwei Abschnitten: zentral und peripher. Der periphere Abschnitt umfasst:
- der Hörapparat (Außen-, Mittel- und Innenohr), der es uns ermöglicht, Geräusche und Sprache zu hören,
- Sprachapparat (Atmungs-, Stimm- und Artikulationsapparat), mit dessen Hilfe wir verschiedene Laute erzeugen, verschiedene Lautkombinationen und Wörter bilden können.
Der zentrale Abschnitt des Sprachapparates umfasst die Sprachzonen des Gehirns und Nervenfasern, die Impulse vom Zentralnervensystem an die peripheren Atmungs- und Sprachorgane übertragen, die an der Lauterzeugung beteiligt sind, und in die entgegengesetzte Richtung. Dies gibt uns die Möglichkeit, nicht nur einzelne Laute auszusprechen, sondern auch deren Aussprache zu kontrollieren, bestimmte Lautketten (Wörter) zu analysieren und zu bilden, mit denen wir ein bestimmtes Objekt, eine Handlung, ein Merkmal usw. bezeichnen. [ 1 ]
Die Basis des Stimmapparates ist der Kehlkopf, der aus Knorpel und Muskeln besteht und mit einer Schleimhaut bedeckt ist. Im oberen Teil des Kehlkopfes, der im Wesentlichen der Schallerzeuger ist, bildet seine innere Membran zwei Falten aus Muskel- und Bindegewebe. Die Bindegewebsanteile der Falten werden als Stimmbänder bezeichnet, obwohl sich dieser Begriff meist auf die Stimmlippen, d. h. ihre Muskel- und Bindegewebsanteile, bezieht.
Aufgrund von Bewegungen in den Kehlkopfgelenken, dem Vorhandensein elastischer Muskeln und Nervenfasern, die sie innervieren, kann sich das Gewebe der Stimmlippen zusammenziehen und dehnen. Infolgedessen ändern sich die Spannung der Stimmbänder und die Größe des Abstands zwischen ihnen. Unter dem Einfluss des Ausatemluftstroms kommt es zu Vibrationen der Stimmbänder (sowohl ihrer gesamten Masse als auch einzelner Teile) und es entsteht ein Klang unterschiedlicher Tonalität.
Die Stimmbänder verändern ihre Position und Spannung unter dem Einfluss von Nervenimpulsen aus dem zentralen Teil des Sprechapparates. Die Impulse verlaufen entlang der Nervenfasern. Es ist klar, dass jede Schädigung der Nerven, die das zentrale Nervensystem und den Stimmapparat verbinden, die Qualität der Aussprache beeinträchtigt.
Epidemiologie
Und obwohl laut Statistik Menschen, die beruflich viel sprechen müssen, am häufigsten Hilfe bei Stimmverlust oder Heiserkeit suchen (Lehrer, Disponenten, Ansager usw.), ist es wichtig zu verstehen, dass eine starke Belastung der Stimmbänder bei weitem nicht der einzige Grund für eine gestörte Stimmbildung ist. Darüber hinaus handelt es sich in diesem Fall um eine einfache reversible Parese, die mit einer Durchblutungsstörung einhergeht (durch Überbeanspruchung der Stimmbänder können kleine Kapillaren platzen, die Ernährung der umliegenden Weichteile verschlechtert sich, der Tonus der Kehlkopf- und Stimmlippenmuskulatur nimmt ab).
Studien zufolge sind 60 % der Stimmbandparesen auf Neoplasien im Kehlkopf, der Speiseröhre oder der Schilddrüse sowie auf chirurgische Eingriffe an derselben Stelle zurückzuführen. Dabei steht die Schilddrüsenoperation an erster Stelle. Eine idiopathische Parese unklarer Ätiologie wird in 20 % der Fälle diagnostiziert, wobei meist eine Virusinfektion die eigentliche Ursache ist. Eine Parese aufgrund von Nervenschädigungen bei neurochirurgischen Eingriffen und neurologischen Erkrankungen tritt in 5 % der Fälle auf. Infektiöse und entzündliche Erkrankungen des Gehirns, des Rachens und der Atemwege verursachen in 4-5 % der Fälle eine Funktionsstörung des Stimmapparates. [ 2 ], [ 3 ], [ 4 ]
Benninger et al. berechneten, dass eine beidseitige Stimmbandlähmung in 44 % der Fälle mit einem chirurgischen Trauma, in 17 % mit einer malignen Erkrankung, in 15 % mit einer Trachealintubation als Folgeerkrankung, in 12 % mit einer neurologischen Erkrankung und in 12 % mit idiopathischen Ursachen in Zusammenhang stehen könnte.[ 5 ]
Somit wird deutlich, dass es sich bei der Stimmbandparese um eine multifaktorielle Pathologie handelt, die eine sorgfältige Untersuchung und Identifizierung der Krankheitsursachen erfordert. Nur so kann der Arzt den Mechanismus der resultierenden Phonationsstörung (Lautproduktionsstörung) verstehen und eine geeignete Behandlung (symptomatisch und auf die Beseitigung der Krankheitsursache ausgerichtet) verschreiben.
Ursachen Stimmbandlähmung
Parese ist ein teilweiser Verlust der Stimmapparatfunktionen, der als eigenständige Erkrankung angesehen werden kann oder vor dem Hintergrund anderer Pathologien auftritt. Am häufigsten wird eine solche Stimmstörung vor dem Hintergrund entzündlicher Erkrankungen des Kehlkopfes beobachtet:
- Eine Kehlkopfentzündung ist eine Entzündung des Kehlkopfes aufgrund der negativen Auswirkungen einer Infektion, einer Reizung der Kehlkopfschleimhaut durch eingeatmete Chemikalien oder Säuren, die in die Mundhöhle gelangen (von dort können sie auch in die ersten Abschnitte des Kehlkopfes gelangen), einer Refluxkrankheit oder einer Überlastung der Stimmbänder beim lauten Sprechen, Schreien oder bei Stimmübungen. Ursachen können auch traumatische Verletzungen, die Ausbreitung des Entzündungsprozesses von den unteren oder oberen Atemwegen auf die Kehlkopfschleimhaut, Tumoren im Hals- und Mediastinumbereich sowie eine altersbedingte Abnahme des Muskeltonus sein, wodurch Nahrung in die Atemwege gelangt und Entzündungen hervorrufen kann. [ 6 ]
- Laryngotracheitis ist eine Entzündung der Kehlkopfschleimhaut und der angrenzenden Luftröhre. Sie ist meist infektiösen Ursprungs (meist viral, seltener bakteriell) und tritt als Komplikation von Infektions- und Entzündungserkrankungen der Nase, des Rachens, der Bronchien und der Lunge auf. Ein allergischer Ursprung der Erkrankung kann jedoch nicht ausgeschlossen werden.
Eine Entzündung geht immer mit Stoffwechselstörungen (Gewebeödem), Hyperämie (Rötung der Schleimhaut aufgrund von Durchblutungsstörungen) und infolgedessen einem verminderten Muskeltonus des Kehlkopfes einher. Es ist nicht verwunderlich, dass bei den oben beschriebenen Pathologien eine Vergröberung oder Heiserkeit der Stimme und eine Abnahme ihrer Stärke festgestellt werden. Wenn Sie während der Krankheit nicht aufpassen, kommt es zu einem völligen Verlust der Stimme oder zu geflüsterter Sprache. [ 7 ]
- Die Chondroperichondritis der Kehlkopfknorpel mit Stimmbandparese ist eine entzündliche Erkrankung des Knorpelgewebes des Hauptstimmorgans. Am anfälligsten für die Erkrankung sind der Ringknorpel und der Aryknorpel, an denen die Stimmbänder befestigt sind. [ 8 ] Stimmveränderungen treten in diesem Fall parallel zu einer Schluckstörung auf. Die Ursache der Erkrankung wird als Infektion bezeichnet. Dies können opportunistische und pathogene Bakterien sowie Viren sein, die infolge von Stich- und Schusswunden, Verbrennungen, Atemwegserkrankungen, inneren Infektionen (Tuberkulose, Syphilis, Lungenentzündung, Typhus) und Erysipel in das Kehlkopfgewebe eindringen und dort aktiv werden. Manchmal entwickelt sich eine Chondroperichondritis des Kehlkopfes nach einem stumpfen Trauma des Rachens als Komplikation nach chirurgischen Eingriffen und medizinischen Manipulationen (Intubation, Bronchoskopie, Tracheotomie, Bougierung der Speiseröhre usw.). [ 9 ] In einigen Fällen wurde die Krankheit durch eine Strahlentherapie gegen Krebs ausgelöst, die die Widerstandsfähigkeit des Körpers gegen Infektionen verringerte. [ 10 ] Wenn die Krankheit vernachlässigt wird, erholt sich die Stimme möglicherweise nicht von selbst.
Risikofaktoren
Als Risikofaktoren für eine solche Komplikation wie eine Stimmbandlähmung gelten alle Infektionskrankheiten der Atemwege (ARI, Grippe, Mandelentzündung, Bronchitis, Entzündung und Tuberkulose der Lunge, Diphtherie) sowie Infektionen des Gehirns (Meningitis, Meningoenzephalitis) und des Rückenmarks (Poliomyelitis).
Störungen der Lautproduktion können bei bestimmten Infektionskrankheiten des Magen-Darm-Trakts diagnostiziert werden (z. B. wenn die Atemwege vom Erreger des Typhus betroffen sind, verändert sich die Stimme, sie wird heiser, gedämpft; bei Botulismus wird oft eine nasale Stimme beobachtet), Typhus, schweren Kopfverletzungen, der Bildung lokaler Hohlräume im Rückenmark und Gehirn (Syringobulbie), syphilitischer Infektion, Zerebralparese.
Bei einer neuromuskulären Autoimmunerkrankung namens „Myasthenie“ kann es aufgrund starker Anspannung der Kehlkopfmuskulatur (langes oder lautes Sprechen, Essen etc.) zu einer Stimmbandparese kommen. Bei schwerer Poliomyositis (entzündliche Läsion der quergestreiften Muskulatur) können sich die Weichteile von Hals und Kehlkopf entzünden, was mit einer teilweisen Funktionsstörung (Schwächung, verminderter Tonus) einhergeht.
Funktionsstörungen der Stimmbandmuskulatur können mit Gefäßerkrankungen des Gehirns (zerebrale Arteriosklerose, Schlaganfall), Tumorprozessen im Gehirn (in der Nähe der Sprachzentren und des Nervenverlaufs, der für die Innervation des Kehlkopfes verantwortlich ist) und neurochirurgischen Operationen (z. B. mit teilweiser Schädigung der Kerne des Vagusnervs) verbunden sein. Eine Stimmbandparese nach einer Operation aufgrund einer Schädigung des Vagusnervs (seiner Kerne und Äste) ist eine seltene Komplikation, die bei 5-6 von 100 Patienten beobachtet wird.
Als eine der häufigsten Ursachen für eine Stimmbandparese gelten Tumorprozesse im Hals und Mediastinum, die die Nerven komprimieren, die Impulse zum peripheren Teil des Sprechapparates leiten, sowie ein Kehlkopftrauma, wenn der Vagusnerv oder seine Äste beschädigt sind: der wiederkehrende und untere Kehlkopfnerv. Am häufigsten handelt es sich um eine Schädigung des wiederkehrenden Kehlkopfnervs, die bei chirurgischen Eingriffen an der Schilddrüse, Intubation, Blockade des Plexus brachialis mit der Leitermethode und einem äußeren Trauma des Kehlkopfes möglich ist. [ 11 ]
Eine Kompression und Dystrophie des Nervus recurrens ist bei verschiedenen Erkrankungen der Brustorgane möglich. Die in die entgegengesetzte Richtung verlaufenden Äste des Vagusnervs (von den Brustorganen zum Rachen und Kehlkopf) berühren direkt viele lebenswichtige Organe (Herz, Lunge, Speiseröhre, Mediastinum, Schilddrüse). Pathologische Formationen und Prozesse im Gewebe dieser Organe können:
- Druck auf einen Nerv ausüben (Aortenaneurysma, Entzündung der Membranen oder Vergrößerung der unteren Herzkammern, Tumoren, Kropf, Lungenentzündung mit ihrer Vergrößerung, exsudative und narbige Prozesse in der Pleura)
- oder dessen Zerstörung verursachen (onkologische Erkrankungen: Speiseröhrenkrebs, bösartige Prozesse in der Schilddrüse, im Mediastinum usw.).
Der Nervus recurrens kann auch durch vergrößerte Lymphknoten (zervikal, peribronchial, mediastinal) komprimiert werden. [ 12 ]
Erhöhte Belastung der Stimmbänder und das Einatmen kalter Luft durch den Mund führen zu entzündlichen Erkrankungen des Rachen- und Kehlkopfgewebes, die deren Blutversorgung und Funktionalität beeinträchtigen. Eine identische Situation wird beim Einatmen von stark staubiger Luft, Rauch, ätzenden Chemikalien sowie bei schwerer Vergiftung des Körpers beobachtet. In diesem Fall wird eine Kehlkopfentzündung diagnostiziert, die eine Komplikation in Form einer Stimmbandparese aufweist.
Da der periphere Teil des Sprachapparates direkt mit der Aktivität des Zentralnervensystems verbunden ist, können Störungen seiner Funktion den Prozess der Lautbildung negativ beeinflussen. Stimmbandparesen können bei Psychopathie, hysterischen Anfällen, Neurosen (z. B. astheno-neurotischem Syndrom) und neurozirkulatorischer Dystonie (auch bekannt als vegetativ-vaskuläre Dystonie oder VSD) beobachtet werden. Manchmal verschwindet die Stimme oder wird aufgrund von Nervosität infolge von Stress oder einem schweren psycho-emotionalen Schock stark geschwächt. [ 13 ]
Eine weitere äußerst seltene Ursache für eine beidseitige Lähmung des Nervus laryngeus recurrens ist das Guillain-Barré-Syndrom (GBS), die häufigste erworbene demyelinisierende Neuropathie. Obwohl sich das Guillain-Barré-Syndrom klassischerweise als Verlust der tiefen Sehnenreflexe mit aufsteigender Muskellähmung präsentiert, können neben peripheren Nerven auch Hirnnerven betroffen sein. GBS kann auch mit einem Atemnotsyndrom einhergehen, das eine künstliche Beatmung erfordert, sowie mit der Entwicklung von Herzrhythmusstörungen und hämodynamischer Instabilität.[ 14 ]
Pathogenese
Die Pathogenese der als Stimmbandparese bezeichneten Erkrankung beruht auf einer Störung der Nervenleitung (des Vagusnervs und seiner Äste), die Impulse an das Kehlkopfgewebe, einschließlich der Stimmlippenmuskulatur, weiterleitet. Das heißt, es handelt sich um eine Störung der Innervation des Stimmapparates, die zu einer Abnahme des Muskeltonus führt und sich in Kraft, Klangfülle und Klangfarbe der Stimme widerspiegelt. In der Sprachtherapie werden diese Störungen unter einem Namen zusammengefasst: Dysphonie. Bei völliger Stimmlosigkeit spricht man von Aphonie. [ 15 ], [ 16 ]
Eine Stimmbandparese und ihre Folgen sind unabhängig von Geschlecht und Alter. Diese Erkrankung kann bei Männern, Frauen und Kindern mit gleicher Wahrscheinlichkeit auftreten. [ 17 ]
Symptome Stimmbandlähmung
Angesichts der Tatsache, dass es sich bei der Stimmbandparese um eine multifaktorielle Störung der Sprechapparatfunktionalität handelt, kann man vermuten, dass die Symptomkombinationen bei verschiedenen Pathologietypen erheblich variieren können. Tatsächlich zeigt sich in allen Fällen ein spezifisches Krankheitsbild, wenn man die Symptome der Grunderkrankung außer Acht lässt (und eine Schwächung des Muskel-Band-Apparats des Kehlkopfes häufig vor dem Hintergrund bestehender gesundheitlicher Probleme beobachtet wird).
Die ersten Anzeichen einer Stimmbandparese sind in der Regel Veränderungen der Stimme (Klangfülle, Klangfarbe, Ton) und Atemprobleme. Diese Symptome können unterschiedlich stark ausgeprägt sein. Bei einer einseitigen Stimmbandparese treten unangenehme Veränderungen der Stimme in den Vordergrund. Sie wird ungewöhnlich, heiser, gedämpft und heiser. Oft werden eine Vergröberung der Stimme und ein ungewöhnliches Rasseln der Laute während eines Gesprächs beobachtet.
Schnelle Ermüdung, wenn Sie viel sprechen müssen, verbunden mit Spannung beim Ausatmen (der Ton entsteht beim Ausatmen), wird durch die gleichen Veränderungen in der Stimme erklärt. Die Bildung von Lauten und Wörtern beim Menschen erfolgt auf Reflexebene. Nachdem wir sprechen gelernt haben, denken wir nicht mehr darüber nach, wie wir diesen oder jenen Laut wiedergeben können. Bei einer Parese verändern sich jedoch die Laute, ihr Klang wird ungewöhnlich, sodass eine Person den Stimmapparat stärker belasten muss, um die Klangfülle der Stimme wiederherzustellen und Laute und Wörter richtig auszusprechen. Dies führt zu schneller Ermüdung, Beschwerden im Kehlkopf und manchmal zu Muskelkrämpfen.
Atemprobleme bei einer Stimmbandparese werden durch die Verengung der Stimmritze infolge eines verminderten Muskeltonus der Stimmlippen erklärt. Tatsächlich ist die Trachea nicht nur ein Stimmorgan, sondern auch Teil des Atmungssystems. In der Stille sind sie geöffnet, und die Luft kann ungehindert in den Atemwegen zirkulieren. Die Stimmlippen schließen sich nur während des Sprechens. Ist ihr Tonus aufgrund einer Schwächung der zentralen Steuerung oder eines Gewebetrophismus vermindert, bleiben die Stimmlippen geschlossen oder öffnen sich auch in der Stille nicht vollständig, was den Luftstrom behindert.
Bei einer einseitigen Stimmbandparese, die auftritt, wenn die Innervation einseitig gestört ist, treten keine besonderen Atemprobleme auf. Eine normal funktionierende Stimmlippe ermöglicht die Bildung eines Spalts, der für den freien Luftdurchgang und die Aussprache ausreicht, auch wenn die Aussprache etwas verzerrt ist. Nach einigen Monaten werden Aussprachestörungen weniger auffällig, da der Funktionsverlust der betroffenen Lippe durch die normale Funktion der gesunden, nun zweiseitig funktionierenden Lippe kompensiert wird.
Bei einer bilateralen Parese ist die Situation jedoch etwas anders. Eine beidseitige Verengung der Stimmritze stellt bereits ein ernstes Problem für die Atmung dar, Ein- und Ausatmen sind für den Menschen schwierig. Dies macht sich insbesondere bei körperlicher Anstrengung, Kurzatmigkeit oder während eines lebhaften Gesprächs bemerkbar (der Mensch spricht mit Aspiration, macht häufige Atempausen, Ein- und Ausatmen sind ungewöhnlich laut).
Darüber hinaus ist es bei schwachen Stimmbändern unmöglich, die meisten, manchmal sogar alle, Laute auszusprechen. In diesem Fall spricht der Patient entweder flüsternd oder kommuniziert mit Gesten (Aphonie). Ein völliger Mangel an Phonation bei einer Parese ist jedoch äußerst selten, anders als bei einer Stimmbandlähmung, bei der die Fähigkeit zur Lauterzeugung und Atmung vollständig von der Position der betroffenen Stimmbänder abhängt. Daher kann eine beidseitige Lähmung mit geschlossenen Stimmbändern zu plötzlicher Erstickung und zum Tod des Patienten führen.
Obwohl der Kehlkopf kein Organ des Verdauungssystems ist, haben viele Patienten mit einer Stimmbandparese, die sich in unmittelbarer Nähe des Rachens befindet, Schwierigkeiten beim Schlucken von Nahrung. Wenn die Schwächung der Stimmbandfunktion mit einer Verletzung der Innervation des Kehldeckels einhergeht, die den Eingang zum Kehlkopf während des Essens blockiert, steigt das Risiko, dass Nahrung in die Atemwege gelangt: den Kehlkopf und die Luftröhre, was ebenfalls zu Erstickung führen kann.
Eine einseitige Stimmbandparese kann mit einer eingeschränkten Funktion anderer benachbarter Organe (Zunge, Lippen) und Dysphagie (Schluckstörung) infolge einer Schädigung der Nerven einhergehen, die für die Innervation verschiedener Organe im Kopf-Hals-Bereich verantwortlich sind. So leitet der Vagusnerv (oder besser gesagt ein Nervenpaar) Impulse vom Gehirn in die Bauchhöhle, und seine Äste sind nicht nur für die Innervation des Artikulationsapparats, sondern auch anderer Bereiche im Kopf-Hals-Brust- und Bauchraum verantwortlich. Dieser Nerv enthält sowohl motorische als auch sensorische Fasern, sodass seine Schädigung sowohl mit einer Beeinträchtigung der Motorik der Organe als auch mit einer Abnahme ihrer Sensibilität (Taubheitsgefühl) einhergehen kann.
Bei einer Schädigung des Vagusnervs und seiner Äste verliert das zentrale Nervensystem teilweise oder vollständig die Kontrolle über die Funktion eines bestimmten Körperteils (insbesondere des Kehlkopfes und der Mundhöhlenorgane), sodass bewusste Willensanstrengungen es nicht ermöglichen, den Prozess der Lauterzeugung in kurzer Zeit zu korrigieren.
Bei funktionellen Paresen, die bei Menschen mit einem instabilen psychoemotionalen Zustand auftreten, kann das klinische Bild etwas abweichen. Es umfasst unspezifische Symptome, die oft subjektiv sind. In den allermeisten Fällen sind solche Symptome deutlich schwächer ausgeprägt, als die Patienten sie beschreiben. Patienten können über Halsschmerzen, Kitzeln oder Brennen im Hals, einen Kloß im Hals usw. sowie über Kopfschmerzen, Schlafstörungen und erhöhte Angstzustände klagen, die nicht direkt für eine Parese charakteristisch sind.
Formen
Die Vielfalt der Ursachen einer Stimmbandparese erfordert eine Klassifizierung der Paresen nach den auslösenden Faktoren. Störungen der Lautproduktion (Dysphonie) werden daher üblicherweise in organische und funktionelle Störungen unterteilt. Zu den organischen Störungen zählen Funktionsstörungen des Stimmapparates durch entzündliche Erkrankungen, Neubildungen der Stimmlippen und motorische Störungen (insbesondere Paresen und Lähmungen der Kehlkopf- und Stimmbandmuskulatur).
Liegen keine Entzündungszeichen vor, sind Form und Farbe der Stimmbänder normal, es liegt jedoch eine Stimmfunktionsstörung vor, sprechen HNO-Ärzte von einer funktionellen Dysphonie, die durch ein falsches Verhältnis der Erregungs- und Hemmprozesse im Gehirn oder funktionelle psychogene Störungen bedingt ist.
Früher war es üblich, Stimmband- und Kehlkopfparesen in zwei Typen zu unterteilen:
- myogen (myopathisch)
- neurogen (neuropathisch).
Myogene Veränderungen waren Veränderungen in den inneren Schichten der Kehlkopfmuskulatur, die durch akute und chronische Entzündungen, Überlastung des Stimmapparates, Intoxikationen usw. verursacht wurden, also Störungen der Blutversorgung und Ernährung der Muskulatur. Als neuropathische Parese galt eine Parese, die durch eine Schwäche der Stimmbandmuskulatur aufgrund einer Störung ihrer Innervation (Kompression, Schädigung, Nervenfunktionsstörung) verursacht wurde. [ 18 ]
Heute klassifizieren einige Wissenschaftler die myopathische Stimmbandparese als funktionelle Dysphonie vom hypotonen Typ und betrachten sie als eine vorübergehende Stimmstörung, die durch lokale Einwirkung auf die Muskeln wiederhergestellt wird. Und nur jene pathologischen Zustände, die mit einer Störung des Vagusnervs und seiner Äste verbunden sind, d. h. neurogene Pathologien, werden als Kehlkopfparesen betrachtet.
Neuropathische Formen der Parese können sowohl organischer als auch funktioneller Natur sein, d. h. sie entstehen aufgrund neuropsychiatrischer Erkrankungen. Organische Erkrankungen werden in Pathologien zentralen und peripheren Ursprungs unterteilt.
Paresen zentralen Ursprungs, deren Ursachen Erkrankungen des Gehirns und Operationen daran sind, machen nur 10 % der Gesamtzahl aus. Dazu gehören: Schäden an der Kortikalis der Großhirnhemisphären, kortikonukleäre Bahnen (Bündel von Nervenfasern, die Impulse an die motorischen Kerne der Hirnnerven weiterleiten, in diesem Fall sprechen wir hauptsächlich von den Fasern, die zu den Nervenzentren des Vagusnervs führen) oder direkt an die Kerne dieses Nervs in der Medulla oblongata. Sie entstehen als Folge von zerebraler Ischämie, Tumoren darin, schweren Kopfverletzungen, infektiösen und entzündlichen Prozessen im Gehirn und Rückenmark. Eine funktionelle Schwäche der Stimmbänder kann bei Zerebralparese, Multipler Sklerose diagnostiziert werden oder die Folge von Fehlern bei neurochirurgischen Eingriffen sein.
Eine Parese peripheren Ursprungs entsteht durch eine Schädigung der Nerven, die Informationen vom Gehirn zu den Bändern und zurück übertragen. Solche Nerven sind genau die Äste des Vagusnervs. Ursachen: Nervenverletzungen, deren Kompression durch verschiedene Neoplasien und vergrößerte Brustorgane, Lymphknoten, Metastasierung von Krebstumoren usw.
Man unterscheidet außerdem zwischen angeborenen und erworbenen Paresen. Im ersten Fall wird die Pathologie durch eine Störung der Bildung verschiedener Teile des Sprechapparates während der pränatalen Phase (Infektionen, Intoxikationen, Vitaminmangel bei der Schwangeren im Frühstadium, fetales Trauma) oder Geburtsverletzungen hervorgerufen, die zu einer Störung der Innervation des peripheren Teils des Sprechapparates beim Säugling führen. Eine erworbene Schwäche des Stimmapparates ist eine Folge oder Komplikation anderer pathologischer Prozesse oder das Ergebnis einer Überbeanspruchung des Stimmapparates, obwohl es sich in den meisten Fällen um die gleichzeitige Auswirkung mehrerer provozierender Faktoren handelt, z. B. aktives Sprechen und Einatmen kalter Luft, Überbeanspruchung der Stimmbandmuskulatur vor dem Hintergrund einer bestehenden Erkrankung des Zentralnervensystems usw.
Eine Stimmbandparese kann entweder einseitig (die häufigste Form und gekennzeichnet durch eine Schädigung des rechten oder linken Stimmbandes) oder beidseitig [ 19 ] auftreten, wenn beide Stimmbänder betroffen sind. Trotz der Vielzahl von Ursachen und Faktoren, die eine Parese des linken oder rechten Stimmbandes verursachen können, [ 20 ] gilt die einseitige Pathologie als weniger gefährlich, da sie hauptsächlich Phonationsstörungen und damit verbundene psychische Probleme betrifft.
Bei einer beidseitigen Schwächung der Bänder, die als Komplikation nach Operationen am Hals und an der Schilddrüse, vor dem Hintergrund von Verletzungen, Intubation, neurodystrophischen und neuromuskulären Erkrankungen auftritt, handelt es sich nicht nur um eine einfache Verletzung der Schallbildung, sondern auch um eine Pathologie der Atemfunktion, die als lebensbedrohliche Situation gilt.
Komplikationen und Konsequenzen
Menschliche Sprache ist die Fähigkeit, umfassend mit anderen Angehörigen der eigenen Spezies zu kommunizieren, Gedanken verständlich auszudrücken und nützliche Informationen von anderen zu erhalten. Menschen mit Stimmstörungen (aus verschiedenen Gründen) erleben zwar keine eingeschränkte Verständlichkeit der Sprache anderer, aber die Unfähigkeit, Gedanken klar und verständlich auszudrücken, wird definitiv zu einem ernsthaften psychischen Problem. Dies ist insbesondere dann spürbar, wenn die berufliche Tätigkeit Anforderungen an die Aussprache stellt.
Einem Lehrer mit heiserer Stimme fällt es schwer zu sprechen und die Aufmerksamkeit der Schüler zu fesseln, was einen Verstoß gegen die Disziplin und die Aufnahme des präsentierten Materials mit sich bringt. Ein Logopäde ohne klare Aussprache der Laute kann seinen Schülern nicht das richtige Sprechen beibringen. Ein Sänger mit Dysphonie hat überhaupt kein Recht, seine Arbeit aufzunehmen, was mit einer gewissen Unzufriedenheit seitens des Managements und der Sponsoren einhergeht. Eine Stimmbandparese und die daraus resultierende Stimmfunktionsstörung schränken daher nicht nur die Möglichkeiten der normalen Kommunikation ein, sondern können auch zu Behinderungen führen, insbesondere bei Nervenfunktionsstörungen, die mit deren Schädigung verbunden sind (dystrophische Prozesse, unvorsichtige Resektion), die oft irreversibel sind.
Dysphonie wirkt sich nicht optimal auf Kinder aus, insbesondere wenn sie in jungen Jahren auftritt, wenn das Kind gerade erst sprechen lernt. Je früher das Problem gelöst wird, desto weniger Konsequenzen hat es. Schließlich sind die entwickelten falschen Aussprachestereotype trotz der wiederhergestellten Stimmfunktion später nur schwer zu ändern. Dies führt zu Schwierigkeiten bei der Kommunikation, beim Verstehen von Wörtern und beim Verstehen von Lehrmaterial. [ 21 ]
Besonders schwer trifft es Menschen, die ihre Stimme vollständig verloren haben. Sie werden praktisch stumm, behalten aber ihr Gehör und Sprachverständnis. Dieser Zustand ist für die meisten Patienten psychisch belastend: Sie ziehen sich zurück, versuchen, Kontakte einzuschränken und werden depressiv.
Paresen, die durch Infektions- und Entzündungskrankheiten oder neuropsychiatrische Störungen verursacht werden, sind in der Regel reversibel, und mit der entsprechenden Behandlung wird die Stimme schnell wiederhergestellt. Patienten suchen jedoch nicht immer spezielle Hilfe in der Erwartung, dass die Krankheit von selbst verschwindet, und beginnen mit der Pathologie. Je länger die Stimmbänder jedoch unter Sauerstoff- und Nährstoffmangel leiden, desto schwieriger wird es für sie, sich von der Krankheit zu erholen. [ 22 ]
Eine vollständige Behandlung neuropsychiatrischer Störungen ist ohne die Beteiligung von Spezialisten (Psychologen, Psychiater) nicht möglich, und ohne Stabilisierung des zentralen Nervensystems kann die Rückkehr der Stimme sehr lange dauern.
Diagnose Stimmbandlähmung
Eine Stimmbandparese ist eine Erkrankung, die völlig unterschiedliche, voneinander unabhängige Ursachen haben kann. Ihre äußeren Erscheinungsformen in Form von Dysphonie (Aphonie) sagen wenig über die Faktoren aus, die zur Stimmstörung geführt haben. Und es ist zu früh, allein darauf basierend eine Diagnose zu stellen, da eine Schwäche der Stimmbandmuskulatur nicht von selbst auftritt. Sie sollte als Komplikation bestehender Pathologien und funktioneller Veränderungen in der Organfunktion betrachtet werden, die durch Stoffwechselstörungen, Infektionen, Intoxikationen, Nervenschäden während chirurgischer Eingriffe usw. verursacht werden.
Das heißt, Dysphonie, die genau das Hauptsymptom einer Stimmbandparese ist, wird nur in Einzelfällen als eigenständige Erkrankung angesehen. Zum Beispiel bei Stimmlippenschwäche bei Neugeborenen. Aber auch in diesem Fall ist es eher eine entfernte Folge intrauteriner Störungen, die zu solchen Anomalien in der Entwicklung des Kindes geführt haben.
In den meisten Fällen suchen Patienten nicht so sehr wegen der Dysphonie selbst einen Arzt auf (es sei denn, es handelt sich um eine ausgeprägte Form oder die Stimme wird von einer Person als Arbeitsinstrument verwendet), sondern wegen Atem- und Schluckstörungen, Verdacht auf Herz-Lungen-Erkrankungen, Diphtherie, Mandelentzündung, Krupp (bei einem Kind) usw. In einigen Fällen wird eine Stimmbandparese unerwartet parallel zur Grunderkrankung diagnostiziert, über die ein Arzt aufgesucht werden muss (dies geschieht häufig bei Atemwegserkrankungen, endokrinen Erkrankungen, Tumorprozessen, Herzerkrankungen, Speiseröhre usw.).
Wie dem auch sei, die Diagnose einer Stimmbildungsstörung und die Ermittlung der Ursachen für diesen Prozess beginnen mit einem Arztbesuch. Zunächst wenden sich die Patienten an einen Therapeuten, der entscheidet, ob er selbst eine Diagnose stellen kann (z. B. bei Dysphonie aufgrund von Infektions- und Entzündungserkrankungen des Rachens und der Atemwege) oder ob die Hilfe enger Spezialisten erforderlich ist: eines HNO-Arztes, Neurologen, Neurochirurgen, Psychiaters, Pneumologen, Endokrinologen usw. Wenn es sich um Dysphonie vor dem Hintergrund einer Überbeanspruchung der Stimmapparatmuskulatur handelt, kann die Konsultation und Hilfe eines Phoniaters erforderlich sein, an den sich in der Regel Menschen wenden, die sich beruflich mit Gesang beschäftigen.
Beim ersten Arztbesuch verlassen sich Spezialisten auf die Beschwerden des Patienten, eine visuelle Untersuchung des Rachens und die Anamnese. Informationen über vergangene und bestehende Erkrankungen sowie durchgeführte chirurgische Eingriffe ermöglichen eine schnelle Orientierung und die Eingrenzung möglicher Ursachen für Dysphonie, Atemstillstand und Dysphagie, die Manifestationen einer Stimmbandparese sind. So lässt eine Neigung zu psychogenen Pathologien eine funktionelle Parese vermuten, und Operationen an Brustkorb, Mediastinum, Herz, Schilddrüse, Speiseröhre sowie neurochirurgische Eingriffe können als mögliche Ursache für organische Schäden am Vagus- oder Recurrensnerv in Betracht gezogen werden.
Aber diese Informationen reichen nicht aus. Auch Laboruntersuchungen können kein klares Bild der Pathologie liefern. Mit ihrer Hilfe (Blutuntersuchung) können lediglich entzündliche Prozesse im Körper und einige Stoffwechselstörungen (z. B. erhöhte Glukosewerte bei Diabetes) festgestellt werden.
Spezielle Untersuchungen bei Verdacht auf bösartige Erkrankungen (Biopsie und histologische Untersuchung der Biopsie) ermöglichen lediglich die Unterscheidung zwischen einem bösartigen und einem gutartigen Tumor, sind jedoch kein Hinweis darauf, dass die Neubildung die Funktions- und Aussprachestörung der Stimmbänder verursacht hat.
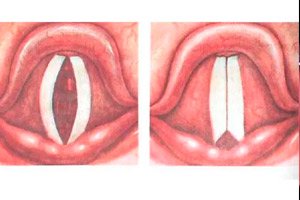
Die instrumentelle Diagnostik spielt eine entscheidende Rolle bei der Diagnose von Stimmband- und Kehlkopfparesen. Die einfachste und zugänglichste Methode, die HNO-Ärzte anwenden, ist die Laryngoskopie – die Untersuchung von Rachen und Kehlkopf mithilfe von Instrumenten. Bei der indirekten Laryngoskopie werden ein Spiegel und eine Stirnlampe zur Beleuchtung verwendet. Bei der direkten Laryngoskopie wird ein Laryngoskop in den Kehlkopf des Patienten eingeführt (sowohl ein diagnostisches als auch ein therapeutisches Verfahren), wodurch sowohl die Stimmlippen als auch das Innere des Kehlkopfes sichtbar gemacht werden können. [ 23 ]
Die Laryngoskopie ermöglicht die Erkennung von Entzündungsherden, Veränderungen der Kehlkopfschleimhaut sowie kleinen und großen Blutungen, die bei einer normalen Untersuchung nicht erkennbar sind. Sie kann verwendet werden, um den Zustand der Stimmlippen zu beurteilen: ihre Position während der Atmung und Stimmbildung, pathologische Veränderungen in Bewegung, Farbe, Form und Größe der Stimmritze.
Ein elektronisches Stroboskop dient zur Bestimmung der Art der Stimmbandschwingungen. Es ermöglicht die Beurteilung des Vorhandenseins oder Fehlens von Stimmbandschwingungen bei der Tonwiedergabe, der Gleichmäßigkeit und Synchronizität der vorhandenen Schwingungen in Frequenz und Amplitude, der Identifizierung eines unvollständigen Stimmbandschlusses, der Form der Stimmritze usw.
Zur Erhöhung der Objektivität der Untersuchung kann eine Videolaryngoskopie oder eine videolaryngostroboskopische Untersuchung verordnet werden, die es ermöglicht, ein vergrößertes Bild des Kehlkopfes auf dem Monitor anzuzeigen, aufzuzeichnen und die Informationen für eine spätere Diskussion unter Spezialisten zu dokumentieren.
Eine relativ neue Methode zur Untersuchung der Phonationseigenschaften der Stimme ist die Glottographie. Ein Glottograph ist ein Gerät, das ultrahochfrequente Ströme erzeugt und den Widerstand misst, wenn diese Ströme durch den Kehlkopf fließen. Die Funktionalität der Stimmlippen lässt sich anhand der Veränderung der Stromstärke beurteilen. Auf dem Gerätemonitor ist eine Kurve zu sehen, die bei gesunden Menschen durch ausgeprägte Zyklizität und Gleichmäßigkeit der einzelnen Zyklen gekennzeichnet ist. Bei verschiedenen Pathologien weist die Kurve gewisse Abweichungen auf: Die Periodizität ist gestört, die Schwingungsphasen sind nicht bestimmt, es treten spezifische Fragmente mit Zähnen auf. [ 24 ]
Stellt der Arzt eine Schließschwäche der Stimmlippen, eine eingeschränkte Beweglichkeit einer (oder beider) Stimmlippen oder andere Auffälligkeiten fest, die auf eine Muskelschwäche oder eine unzureichende Nervenregulation schließen lassen, wird der Patient zur weiteren Untersuchung überwiesen. Dabei kommen Methoden zur Beurteilung der Kontraktilität der Kehlkopfmuskulatur (Elektromyographie) und der neuromuskulären Übertragung (Elektroneurographie) zum Einsatz. Die Elektromyographie liefert jedoch keine ausreichenden Informationen über die Schwingungen der Stimmlippen und weist auf eine Kehlkopflähmung hin, die mit einer Schwächung der Stimmbänder einhergehen kann. Eine Neurographie ist nur bei neurogener Natur der Erkrankung sinnvoll und wird nach Rücksprache mit einem Neurologen verordnet. [ 25 ]
Bei Verdacht auf eine zentrale Geneseparese (bulbär, verbunden mit Erkrankungen der Medulla oblongata, wo sich der Kern des Vagusnervs befindet, oder kortikal, verbunden mit einer Schädigung der Großhirnrinde und ihrer Leitungsbahnen) ist eine gründliche Untersuchung der Hirnstrukturen auf Tumoren, Blutungen und degenerative Prozesse erforderlich. Eine solche Untersuchung ist mittels Computertomographie oder Magnetresonanztomographie des Gehirns sowie mittels Scannen von Hirnstrukturen (MSCT), durchgeführt bei Traumata, möglich, um Entwicklungsanomalien und akute Blutungen zu identifizieren. [ 26 ], [ 27 ], [ 28 ]
Wenn der Arzt eine periphere Stimmbandparese vermutet, also eine Parese, die durch eine Kompression der Äste des Vagusnervs auf seinem Weg zum Stimmapparat verursacht wird, werden eine allgemeine Röntgenaufnahme des Brustkorbs, eine Tomographie des Mediastinums oder der Speiseröhre sowie eine Ultraschalldiagnostik des Herzens und der Schilddrüse verordnet.
Röntgen- und Tomographieaufnahmen des Kehlkopfes helfen bei der Beurteilung des Gesamtbildes des Organs, bieten jedoch nicht die Möglichkeit, die Art der Bewegungen der Stimmlippen zu bestimmen. Daher sind solche Untersuchungen für die Identifizierung von Tumoren und degenerativen Prozessen im Gewebe des Kehlkopfes oder in seiner Nähe relevanter. [ 29 ], [ 30 ]
Wenn die Untersuchung des Patienten keine morphologischen Veränderungen zeigt (Struktur und Form der Stimmbänder sind normal, es wurden keine organischen Störungen im Körper festgestellt, die die Funktion der Lautproduktion beeinträchtigen könnten), kommt der Arzt zu dem Schluss, dass die Parese möglicherweise funktionell ist. In diesem Fall wäre es nicht überflüssig, einen Psychologen und Psychiater zu konsultieren und psychologische Tests mit der Diagnostik möglicher psycho-emotionaler Störungen durchzuführen.
Differenzialdiagnose
Besonderes Augenmerk wird auf die Differentialdiagnostik gelegt, da es viel einfacher ist, eine Stimmbandparese oder -lähmung zu diagnostizieren, als deren Ursache zu bestimmen. Taubheit und Heiserkeit können sowohl bei Atemwegserkrankungen beobachtet werden, die häufig vorkommen und keiner spezifischen Behandlung bedürfen (oft reichen Standardverfahren zur Behandlung von Halsschmerzen aus), als auch bei neurologischen Erkrankungen, die nur mit Hilfe spezieller instrumenteller Untersuchungen identifiziert werden können. Daher spielt die Gemeinschaft der Ärzte verschiedener Fachrichtungen eine große Rolle bei der Feststellung der wahren Ursache und des Bildes der Pathologie.
Eine Stimmbandparese muss von einer Stimmbandlähmung unterschieden werden. Im ersten Fall handelt es sich um einen unvollständigen Funktionsverlust der Nerven, die die Stimmlippen innervieren, also um eine Schwächung ihrer Funktionalität. Bei einer Stimmbandlähmung fehlt die Innervation, was bei der Mikrolaginoskopie (Verlagerung der Kehlkopfschleimhaut aufgrund eines niedrigen Tonus der Stimmlippenmuskulatur) und der Elektroglottographie sichtbar wird.
Die Notwendigkeit, zwischen myopathischer und neurogener Pathologie zu unterscheiden, ist mit unterschiedlichen Behandlungsansätzen für Erkrankungen unterschiedlicher Ätiologie verbunden. Und in einigen Fällen handelt es sich um eine Verletzung der Innervation weniger der Stimmbänder als vielmehr des Artikulationsapparates. Die Ursachen der Pathologie können dieselben sein (Schädigung oder Kompression der Nerven), aber zusätzlich zum Vagusnerv wird in diesem Fall die Pathologie der Nervi glossopharyngei und hypoglossi (ihre peripheren Teile und Kerne in der Medulla oblongata) berücksichtigt. Auch hier kommt es zu einer falschen Aussprache einzelner Laute, einer Veränderung der Stimmstärke und des Timbres.
Wen kann ich kontaktieren?
Verhütung
Die Diagnose „Stimmlparese“ klingt etwas bedrohlich, so dass man den Eindruck gewinnen könnte, es handele sich um eine schwere, irreversible Pathologie des Sprechapparates. Tatsächlich hängen die Prognose der Erkrankung und der Behandlungsansatz vom Schweregrad der Erkrankung ab.
Myopathische Paresen, die als Komplikation einer Kehlkopfentzündung und anderer infektiöser und entzündlicher Erkrankungen der Atemwege oder als Folge einer übermäßigen Belastung der Stimmbänder auftreten, lassen sich mit einfachen Methoden leicht behandeln und verlaufen ohne Folgen. Funktionsstörungen des Stimmapparates, die vor dem Hintergrund von Stress und Nervenstörungen auftreten, gelten ebenfalls nicht als irreversibel. Die Sprachfunktion wird wiederhergestellt, wenn sich der psycho-emotionale Zustand stabilisiert (in einigen Fällen verläuft sie sogar ohne Behandlung).
In den meisten Fällen neurogener Paresen gelingt es dem Patienten, seine Stimme und die korrekte Aussprache wiederherzustellen, von einer Wiederherstellung der stimmlichen Fähigkeiten ist jedoch keine Rede mehr. Darüber hinaus weisen einige Patienten weiterhin Aussprachefehler auf, und es werden Schwierigkeiten bei der Kontrolle ihres Stimmapparates festgestellt. Bei schweren, schwer behandelbaren organischen Erkrankungen ist über lange Zeit eine Abnahme der Stimmfunktion zu beobachten, die zu einer Atrophie der Stimmbandmuskulatur und anhaltenden Phonationsstörungen führt. [ 31 ]
Zur Vorbeugung von Stimmbandfunktionsstörungen müssen Sie Ihre Stimme gut pflegen, Infektions- und Entzündungskrankheiten des Halses und der Atemwege vorbeugen und rechtzeitig behandeln sowie Ihr Nerven- und Hormonsystem in gutem Zustand halten.
Im Kindesalter tritt Dysphonie meist vor dem Hintergrund einer Kehlkopfentzündung auf, daher sollten Eltern genau darauf achten, dass das Kind vor dem Ausgehen nicht überhitzt, kein Eiswasser trinkt, nicht versucht, Eiszapfen als Eis zu verwenden, bei Kälte weniger spricht usw. Schon in jungen Jahren ist es notwendig, Kindern in verständlicher Form zu erklären, was eine solche Nachlässigkeit zur Folge haben kann, denn nur das Bewusstsein für die gefährlichen Folgen ihres Handelns wirkt besser als einfache Belehrungen und Bestrafungen.
Erwachsene gehen oft sorglos mit der Luft um, die sie atmen. Bei der Arbeit unter staubigen Bedingungen, in Chemiewerken, Laboren und Werkstätten halten sie sich nicht immer an die Anforderungen zum Schutz der Atemwege. Reizstoffe können jedoch leicht die Funktionalität sowohl der Atemwege als auch der Stimme beeinträchtigen, was die Art der Sprache und ihre Fähigkeiten verändert. Die Pflicht zum Tragen von Atemschutzmasken, Mullbinden und anderer Schutzausrüstung ergibt sich aus der Notwendigkeit, die für den Menschen lebenswichtigen Atemwege und die Stimmbildung zu schützen. Dies dient der Vorbeugung vieler Krankheiten, einschließlich der Lähmung des Kehlkopfes und der Stimmbänder, die durch Dysphonie oder Aphonie gekennzeichnet ist.
Menschen bestimmter Berufe, insbesondere Lehrer, deren Stimme ein entscheidender Faktor in der Bildung und Erziehung der jüngeren Generation ist, sind trotz aller Bemühungen nicht immer in der Lage, die Gesundheit ihrer Stimmbänder zu erhalten. In diesem Fall muss der Schwerpunkt auf der Vorbeugung von Komplikationen einer Stimmbandparese liegen, d. h. dystrophischen Prozessen infolge einer langfristigen Funktionsstörung des Stimmapparates. Es ist besser, während der akuten Phase der Krankheit vorsichtig zu sein und weniger zu sprechen, da sich die Stimmbänder dadurch schneller erholen. Andernfalls kann es lange dauern, bis sich die Stimme erholt hat, und Sie müssen auch darauf vorbereitet sein, dass sie später einige unangenehme Merkmale aufweist.
Die frühzeitige Diagnose der als "Stimmbandparese" bezeichneten Pathologie ist der Schlüssel zur wirksamen Behandlung des Stimmapparats (sowie anderer damit verbundener Systeme) und zur Wiederherstellung der Stimme. Daher sollten Sie bei den ersten Anzeichen von Phonationstörungen einen Arzt aufsuchen: Veränderungen der Klangfarbe und Klangfülle der Stimme, ihrer Stärke, ihres Rhythmus, insbesondere wenn sie in der postoperativen Phase oder vor dem Hintergrund organischer Erkrankungen des Gehirns auftreten. Aber auch eine myopathische Parese sollte nicht leichtfertig behandelt werden, denn eine Funktionsstörung des Stimmapparates über einen längeren Zeitraum, eine beeinträchtigte Atmung und Ernährung des Stimmapparatgewebes bei entzündlichen Erkrankungen können die Entwicklung degenerativer Prozesse provozieren, die die Stimmqualität, die Kommunikationsfunktion und das Leben des Patienten im Allgemeinen beeinträchtigen.

