
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Untersuchung des Ösophagus
Facharzt des Artikels
Zuletzt überprüft: 05.07.2025
Bei der klinischen Diagnostik von Speiseröhrenerkrankungen kommt der Untersuchung von Beschwerden größte Bedeutung zu.
Dysphagie ist eine Schluckstörung, die den Durchgang von Nahrung durch die Speiseröhre beeinträchtigt. Pharyngeale Dysphagie ist eine Schwierigkeit beim Schlucken eines Nahrungsbolus (manchmal mit Husten), die in der Regel durch neuromuskuläre Erkrankungen verursacht wird. Ösophagusdysphagie ist durch das Fortschreiten des Prozesses über Wochen und Monate gekennzeichnet, eine Verletzung des Durchgangs zuerst fester und dann flüssiger Nahrung. Das Gefühl eines Kloßes im Hals oder hinter dem Brustbein, das nicht mit dem Schlucken von Nahrung verbunden ist (Pseudodysphagie), wird bei Gallensteinen, Herzerkrankungen, aber am häufigsten bei Hysterie beobachtet.
Schmerzhaftes Schlucken und die Passage von Nahrung durch die Speiseröhre sind ein ernstes Anzeichen für verschiedene Erkrankungen der Speiseröhre. Das Aufstoßen von Nahrungsmassen ist durch das unwillkürliche Auftreten von Mageninhalt im Mund gekennzeichnet. Es geht oft mit der Aspiration von Nahrungsmassen einher – ihrem Eindringen in die Atemwege (Ersticken mit Auftreten von Husten). Am häufigsten tritt die Aspiration von Nahrungsmassen mit der Entwicklung einer Lungenentzündung bei Patienten mit Alkoholismus auf.
Brennende und starke Schmerzen hinter dem Brustbein, die von den Schmerzen bei Angina Pectoris und Herzinfarkt nicht zu unterscheiden sind, treten auf, wenn Nahrung aus dem Magen in die Speiseröhre zurückgeworfen wird ( Reflux ).
Physikalische Forschungsmethoden
Die Untersuchung der Speiseröhre selbst mit physikalischen Methoden ist schwer zugänglich. Wenn jedoch die oben genannten Beschwerden vorliegen, wird eine allgemeine Untersuchung und Untersuchung anderer Organe durchgeführt.
Bei der Untersuchung zeigt sich eine verminderte Ernährung und sogar allgemeine Erschöpfung, die mit einer gestörten Nahrungsaufnahme im Magen aufgrund von Krebs und Achalasie der Speiseröhre einhergeht. Anzeichen einer systemischen Erkrankung, wie z. B. systemischer Sklerodermie, können in Form einer charakteristischen Gesichtsatrophie, Hautverdickung usw. festgestellt werden.
Bei einer langfristigen Verengung der Speiseröhre kommt es zu einer deutlichen Erweiterung des darüber liegenden Teils, manchmal mit einer Verlagerung des angrenzenden Lungenteils, einer Abnahme der Vitalkapazität und der Entwicklung einer Ateminsuffizienz vom restriktiven Typ.
Eine objektive Untersuchung eines Patienten, der an der einen oder anderen Erkrankung der Speiseröhre leidet, wird in allgemeine und lokale Erkrankungen unterteilt.
Eine allgemeine Untersuchung umfasst neben den allgemein anerkannten Methoden, die vom jeweiligen Spezialisten (Gastroenterologe, Chirurg, HNO-Arzt usw.) verordnet werden, eine Untersuchung des Patienten, bei der auf sein Verhalten, seine Reaktion auf gestellte Fragen, seine Hautfarbe, seinen Ernährungszustand, sichtbare Schleimhäute, Hautturgor, seine Farbe, Trockenheit oder Feuchtigkeit und seine Körpertemperatur geachtet wird. Extreme Angst und eine entsprechende Grimasse im Gesicht, eine erzwungene Haltung des Kopfes oder des nach vorne gebeugten Körpers weisen auf ein Schmerzsyndrom hin, das durch das Vorhandensein von Fremdkörpern, Speiseröhrenverstopfung, ein mit Speise gefülltes Divertikel, Mediastinalemphysem, Periesophagitis usw. verursacht werden kann. In solchen Fällen ist der Patient normalerweise angespannt, versucht, unnötige Kopf- oder Körperbewegungen zu vermeiden und nimmt eine Position ein, in der Brustschmerzen (Speiseröhre) minimiert werden.
Ein entspannter und passiver Zustand des Patienten weist auf einen traumatischen (interstitielle Verletzung, Verbrennung) oder septischen (Pariesophagitis oder ein perforierender Fremdkörper, kompliziert durch Mediastinitis) Schock, innere Blutungen oder allgemeine Intoxikation im Falle einer Vergiftung mit einer aggressiven Flüssigkeit hin.
Der Gesichtsausdruck des Patienten spiegelt seinen Geisteszustand und teilweise die Art der Erkrankung wider. Schmerzhafte Empfindungen, die bei schweren pathologischen Zuständen der Speiseröhre auftreten, wie z. B. Verätzungen, Perforationen, sekundäre Ösophagomediastinitis, verursachen beim Patienten Angst, ein Gefühl der Hoffnungslosigkeit seiner Situation und extreme Angst. Manchmal bei Septikämie und schweren Verletzungen - ein delirianischer Zustand.
Bei akuten Erkrankungen und Läsionen der Speiseröhre treten meist psychische Störungen auf, während bei chronischen Stenosen die Patienten depressive Verstimmungen, Pessimismus und Gleichgültigkeit entwickeln.
Bei der Untersuchung eines Patienten wird die Farbe der Gesichtshaut beurteilt: Blässe – bei traumatischem Schock, Blässe mit gelblichem Farbton – bei Speiseröhrenkrebs (Magenkrebs) und hypochromer Anämie, Gesichtsrötung – bei akuter vulgärer Ösophagitis, Zyanose – bei volumetrischen Prozessen in der Speiseröhre und Mediastinalemphysem (Kompression des Venensystems, Atemversagen).
Bei der Untersuchung des Halses wird auf das Vorhandensein von Weichteilödemen geachtet, die bei einer Entzündung des periesophagealen Gewebes auftreten können (im Unterschied zum Quincke-Ödem - akutes Angioödem des Gesichts, hauptsächlich der Lippen und Augenlider, des Halses, der Gliedmaßen und der äußeren Genitalien, das oft auch die Zunge, die Wangenschleimhaut, den Kehldeckel und seltener die unteren Teile des Kehlkopfes betrifft), auf die Hautvenen, deren vergrößertes Muster auf eine zervikale Lymphadenopathie, einen Tumor oder ein Divertikel der Speiseröhre hinweisen kann. Ein vergrößertes Venenmuster auf der Bauchhaut weist auf die Entwicklung von cavocavalen Kollateralen aufgrund einer Kompression der Hohlvene (Mediastinaltumor) oder das Vorhandensein von Krampfadern der Speiseröhre mit Schwierigkeiten beim venösen Abfluss im Pfortadersystem der Leber (Leberzirrhose) hin. Im letzteren Fall kommt es häufig zu Speiseröhrenblutungen. Gelangt das Blut sofort in die Mundhöhle, ist es rot, gelangt es zuerst in die Magenhöhle, reagiert dort mit Salzsäure und wird dann wieder erbrochen, dunkelrot, fast schwarz. Folglich kann die dunkle Farbe des Blutes im Erbrochenen nicht nur auf Magen-, sondern auch auf Speiseröhrenblutungen hinweisen.
Die lokale Untersuchung der Speiseröhre umfasst indirekte und direkte Methoden. Indirekte Methoden umfassen Palpation, Perkussion und Auskultation; direkte Methoden umfassen Röntgen, Ösophagoskopie und einige andere. Nur die zervikale Speiseröhre ist der Palpation zugänglich, in diesem Fall verhindern jedoch massive Gewebe und eine Reihe von Organen auf dem Weg zur Speiseröhre diese Manipulation. Die seitlichen Oberflächen des Halses werden palpiert, indem die Finger in den Raum zwischen der seitlichen Oberfläche des Kehlkopfes und der Vorderkante des Musculus sternocleidomastoideus eingeführt werden. In diesem Bereich können schmerzhafte Punkte und Herde, vergrößerte Lymphknoten, Luftkrepitation bei einem Emphysem des zervikalen Mediastinums, ein Tumor, Geräuschphänomene bei der Entleerung des Divertikels usw. festgestellt werden. Durch Perkussion kann eine Veränderung des Perkussionstons festgestellt werden, der bei Emphysem oder Stenose der Speiseröhre einen tympanischen Ton annimmt, bei einem Tumor bleibt er unverändert oder wird dumpfer. Die Auskultation gibt Aufschluss über die Art des Durchgangs flüssiger und halbflüssiger Substanzen durch die Speiseröhre, und es sind sogenannte Schluckgeräusche zu hören.
Zusätzliche Forschungsmethoden
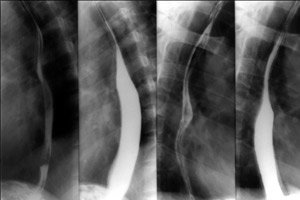
Röntgenuntersuchung. Sie ist sehr aussagekräftig und oft entscheidend für die Diagnose. Dabei schluckt der Patient ein Kontrastmittel. Beim Durchgang durch die Speiseröhre können Schleimhaut, motorische Aktivität und Veränderungen der Speiseröhrenkontur untersucht werden: Ausdehnung, Retraktion, Unregelmäßigkeiten (entzündliche Veränderungen, Tumore).
Die Röntgenuntersuchung der Speiseröhre ist neben der Fibroösophagoskopie die am häufigsten verwendete Methode zur Diagnose von Erkrankungen dieses Organs. Diese Methode umfasst eine Vielzahl von Techniken, die unterschiedliche diagnostische Ziele verfolgen, wie z. B. Teleradioskopie und Teleradiographie, die Deformationen durch Fremdkörper vorbeugen, oder Orthodiagraphie, bei der Messungen zwischen zwei Röntgenkontrastmarkern durchgeführt werden, um Deformationen oder Erweiterungen der Speiseröhre durch Projektion zu lokalisieren oder Fremdkörper zu identifizieren. Mithilfe der Tomographie, einschließlich der CT, lässt sich das Ausmaß des pathologischen Prozesses bestimmen. Mit der Stereoradiographie wird ein dreidimensionales Bild erstellt und die räumliche Lokalisierung des pathologischen Prozesses bestimmt. Mithilfe der Röntgenokymographie lassen sich peristaltische Bewegungen der Speiseröhre aufzeichnen und deren Störungen identifizieren. Schließlich ermöglichen CT und MRT umfassende tomographische Informationen zur Lokalisierung des pathologischen Prozesses und zur Art der organischen Veränderungen in den Wänden und dem umgebenden Gewebe.
Die Speiseröhre ist nicht röntgendicht. Manchmal ist sie bei sehr „weicher“ Strahlung als schwacher Schatten mit konturierten Rändern sichtbar. Die Speiseröhre wird sichtbar, wenn sich Luft in ihr oder im umgebenden Raum ansammelt, was bei Aerophagie, paretischer Dilatation der Speiseröhre und Emphysem des periesophagealen Raums beobachtet werden kann. Letzteres kann auf eine Perforation der Speiseröhrenwand, eine Gasinfektion des Mediastinums usw. zurückzuführen sein.
Zur guten Visualisierung der Speiseröhre werden künstliche Kontrastmittel eingesetzt (Einleitung von Luft durch eine Sonde oder Verwendung von Natriumbicarbonat, das bei Kontakt mit der Salzsäure des Magensaftes Kohlendioxid freisetzt, das beim Aufstoßen in die Speiseröhre gelangt). Am häufigsten wird jedoch Bariumsulfat als Kontrastmittel verwendet. Manchmal wird Iodolipol verwendet. Die Verwendung von Röntgenkontrastmitteln unterschiedlicher Aggregatzustände verfolgt unterschiedliche Ziele, vor allem die Bestimmung der Füllung der Speiseröhre, ihrer Form, des Lumenzustands, der Durchgängigkeit und der Evakuierungsfunktion.
Spezielle Methoden der regionalen Lymphknotenuntersuchung sind bei der Diagnostik von Speiseröhrenerkrankungen von großer Bedeutung. So sind bei bestimmten, meist onkologischen Erkrankungen des Rachens und der oberen Speiseröhre sowie bei eitrigen und anderen entzündlichen Prozessen in diesem Bereich die Halslymphknoten am pathologischen Prozess beteiligt, die laut NL Petrov (1998) auf mehr als 50 beschriebene nosologische Formen mit einer lymphadenopathischen Reaktion reagieren, während die Art der Lymphadenopathie nur in 70 % der Fälle durch körperliche Untersuchung differenziert werden kann. Laut NV Zabolotskaya (1996) beträgt bei Patienten über 40 Jahren der Anteil bösartiger Neubildungen an allen möglichen Lymphadenopathien 60 %.
Endoskopie. Dies ist die empfindlichste Methode zur Untersuchung der Speiseröhre. Für histologische und bakteriologische Untersuchungen wird Material aus den veränderten Schleimhautbereichen entnommen. Refluxbedingte Veränderungen der Speiseröhre können visuell untersucht werden.
Eine wichtige Indikation für eine Endoskopie sind Blutungen aus dem oberen Gastrointestinaltrakt, wodurch sich Krampfadern, Speiseröhrenkrebs etc. erkennen lassen.
Die Perfusion der Speiseröhrenschleimhaut erfolgt durch Einführen einer speziellen Sonde und abwechselndes Spülen des unteren Drittels der Speiseröhre mit neutraler oder saurer (niedriger pH-Wert) Flüssigkeit. Unangenehme Empfindungen, die der Patient während der Spülung mit saurer Flüssigkeit bemerkt, weisen auf eine Erkrankung der Speiseröhre hin.
Ösophagusmanometrie. Diese Untersuchung dient der Beurteilung der Kontraktionsfunktion der Speiseröhrenmuskulatur. Spezielle Sensoren werden über einen Katheter in verschiedenen Höhen der Speiseröhre platziert. Anschließend wird der Patient aufgefordert, Flüssigkeit zu schlucken. Im unteren Ösophagussphinkterbereich stellt sich normalerweise ein Druck von 20 bis 40 mmHg ein. Bei einer Achalasie der Speiseröhre kann der Druck höher sein, und die Entspannungsfähigkeit des Schließmuskels ist eingeschränkt.
Durch die Messung des pH-Werts des Inhalts der unteren Speiseröhre kann ein Reflux diagnostiziert werden, bei dem der pH-Wert des Inhalts sinkt.


 [
[