
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Granulozytäre Anaplasmose des Menschen
Facharzt des Artikels
Zuletzt überprüft: 12.07.2025
Die Infektionskrankheit Anaplasmose ist eine übertragbare Krankheit, die durch blutsaugende Insekten übertragen wird. In diesem Fall wird die Krankheit durch Ixodid-Zecken übertragen, dieselben Arthropoden, die auch durch Zecken übertragene Enzephalitis und Borreliose übertragen können.
Anaplasmose weist polymorphe Symptome und eine charakteristische Saisonalität (hauptsächlich Frühling und Sommer) auf, die mit Perioden natürlicher Zeckenaktivität verbunden ist. Eine infizierte Person verbreitet die Infektion nicht, daher ist der Kontakt mit ihr für andere ungefährlich. [ 1 ]
Epidemiologie
Anaplasmose wurde erstmals 1994 von Chen et al. beschrieben (J Clin Micro 1994; 32(3):589-595). Fälle von Anaplasmose wurden weltweit festgestellt; in den USA tritt sie am häufigsten im Mittleren Westen und Nordosten auf. Krankheitsaktivität wurde auch in Nordeuropa und Südostasien beobachtet.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
In Russland tritt eine Anaplasmose-Infektion durch Zecken in 5-20 % der Fälle auf (die überwiegende Mehrheit der Fälle tritt in der Baikalregion und im Perm-Gebiet auf). In Weißrussland liegen die Infektionsraten zwischen 4 und 25 % (die höchste Prävalenz wird in den Wäldern von Belovezhskaya Pushcha verzeichnet). In der Ukraine und Polen ist die Prävalenzrate mit 23 % etwa gleich hoch. Die Zahl der der CDC in den USA gemeldeten Anaplasmose-Fälle ist seit Beginn der Erfassung der Krankheit stetig gestiegen, von 348 Fällen im Jahr 2000 auf einen Höchststand von 5.762 Fällen im Jahr 2017. Die im Jahr 2018 gemeldeten Fälle waren deutlich niedriger, stiegen aber im Jahr 2019 auf etwa 2017 mit 5.655 Fällen an. [ 6 ]
Anaplasmose ist durch ihre Saisonalität gekennzeichnet, die der aktiven Periode der Ixodid-Zecken entspricht. Spitzenwerte der Infektionen werden von Mitte Frühling bis Spätsommer beobachtet, genauer gesagt von April bis Anfang September. In der Regel kommen Anaplasmen in derselben Zonierung vor wie andere Arten von Infektionen, die durch Zecken übertragen werden, insbesondere pathogene Borrelien. Es wurde festgestellt, dass eine Ixodid-Zecke bis zu sieben Erreger viraler und mikrobieller Erkrankungen gleichzeitig übertragen kann. Deshalb handelt es sich bei mehr als der Hälfte der Krankheitsfälle um Mischinfektionen – Läsionen durch mehrere infektiöse Pathogene gleichzeitig, was den Verlauf der Krankheit signifikant verschlechtert. Bei den meisten Patienten wird Anaplasmose in Kombination mit durch Zecken übertragener Borreliose oder Enzephalitis oder mit monozytärer Ehrlichiose nachgewiesen. In mehr als 80 % der Fälle wird eine Koinfektion mit Anaplasmose und Borreliose beobachtet.
Ursachen Anaplasmose
Der Erreger der Infektionskrankheit ist Anaplasma (vollständiger Name Anaplasma phagocytophilum) – das kleinste intrazelluläre Bakterium. Wenn es in den menschlichen Blutkreislauf gelangt, dringt es in Granulozyten ein und breitet sich in alle Körperteile aus.
Unter natürlichen Bedingungen siedelt sich Anaplasma häufig im Körper von Mäusen und Ratten an, und in bewohnten Gebieten können sich Hunde, Katzen, Pferde und andere Tiere infizieren. Für den Menschen stellen sie jedoch keine Gefahr dar: Selbst wenn ein infiziertes Tier einen Menschen beißt, kommt es nicht zu einer Infektion. [ 7 ]
Die Gefahr für den Menschen, an Anaplasmose zu erkranken, besteht in einem Angriff durch eine Ixodid-Zecke, da diese beim Biss Speichel in die Wunde absondert, der Anaplasmen enthält.
Die Bakterien, die Anaplasmose verursachen, haben einen Durchmesser von weniger als einem Mikrometer. Sie gelangen mit dem Speichel des Insekts in den Blutkreislauf. Sobald sie in das Gewebe innerer Organe gelangen, aktivieren sie den Entzündungsprozess. Die Bakterien vermehren sich rasant, was zur Unterdrückung des Immunsystems und in der Folge zur Entstehung sekundärer Infektionskrankheiten – mikrobiell, viral oder pilzartig – führt.
Hauptreservoir ist die Weißfußmaus Peromyscus leucopus; jedoch wurden auch zahlreiche andere Wild- und Nutztiere als Reservoirs identifiziert. [ 8 ], [ 9 ] Zecken können die Infektion zwischen Wild- und Nutztieren verbreiten, insbesondere zwischen Huftieren, Hunden, Nagetieren und sogar Vögeln, die regelmäßig wandern und so eine weitere Verbreitung des Erregers begünstigen. Anaplasma überlebt mehrere Wochen im Tier, während dieser Zeit können zuvor nicht infizierte Insekten die Infektion übertragen.
Risikofaktoren
Blutsaugende Zecken können verschiedene Infektionen übertragen. Die bekanntesten sind die Frühsommer-Meningoenzephalitis und die Borreliose. Ein Erreger wie Anaplasmose wurde erst vor wenigen Jahrzehnten isoliert.
Das Risiko einer Anaplasmose-Infektion hängt von der Gesamtzahl der Zecken in einem bestimmten Gebiet, dem Prozentsatz infizierter Insekten und dem menschlichen Verhalten ab. In Gebieten mit hohem Anaplasmose-Risiko besteht die Gefahr vor allem für diejenigen, die sich in Wäldern, Forstplantagen und Parks ausruhen oder arbeiten. Zu den besonderen Risikokategorien zählen beispielsweise Jäger, Fischer, Pilzsammler, Förster, Touristen, Landwirte, Militärangehörige usw.
Ixodid-Zecken reagieren empfindlich auf das Klima: Sie bevorzugen Gebiete mit mäßiger oder hoher Luftfeuchtigkeit, häufigen Niederschlägen oder in dichtem Dickicht, wo die Luftfeuchtigkeit bei etwa 80 % gehalten werden kann. Ihr bevorzugter Lebensraum sind Laub- und Mischwälder, Lichtungen, Waldsteppen, Parks, Plätze und Gärten. In den letzten Jahren haben sich die blutsaugenden Arthropoden in Hochland und nördlichen Regionen stark ausgebreitet. [ 10 ]
Pathogenese
Anaplasmose wird durch einen Zeckenangriff beim Blutsaugen übertragen. In der Umgebung der Zecke wird die Infektion vom Weibchen auf die Nachkommen übertragen, was zu einer ständigen Zirkulation der Krankheitserreger führt. Der Kontaktweg der Übertragung von Anaplasmen (durch Hautschäden) sowie der Verdauungsweg (beim Verzehr von Milch, Fleisch) sind nicht nachgewiesen.
Menschen sind im Frühjahr und Sommer, wenn die Insektenaktivität ihren Höhepunkt erreicht, am stärksten Zeckenbefall ausgesetzt. Der Beginn der Zeckensaison variiert je nach Wetterlage. Ist der Frühling warm und früh, beginnen die Arthropoden bereits Ende März mit der „Jagd“. In der zweiten Sommerhälfte nimmt ihre Aktivität aufgrund der Ansammlung großer Bakterienmengen deutlich zu.
Insekten sind fast rund um die Uhr aktiv, doch bei warmem, sonnigem Wetter ist ihre Aggressivität von acht bis elf Uhr morgens am höchsten, nimmt dann allmählich ab und von fünf bis acht Uhr abends wieder zu. Bei bewölktem Wetter ist die tägliche Aktivität der Zecken ungefähr gleich. Bei Hitze und starkem Regen ist eine Verlangsamung der Aktivität zu beobachten.
Blutsaugende Insekten leben hauptsächlich in massiven, seltener in kleinen Wäldern, Waldgürteln und Waldsteppen. Zecken kommen häufiger an feuchten Orten, in Waldschluchten, Dickichten, in der Nähe von Bächen und Wegen vor. Sie leben auch in Städten: an Flussufern, in Naturschutzgebieten sowie in Parks und auf Plätzen und spüren die Annäherung eines Lebewesens durch Geruch aus einer Entfernung von bis zu 10 Metern.
Die Zecke durchläuft mehrere Entwicklungsstadien: Ei, Larve, Nymphe und adultes Tier. Um einen normalen Verlauf aller Stadien zu gewährleisten, wird das Blut eines warmblütigen Tieres benötigt. Daher sucht die Zecke eifrig nach einem „Ernährer“: Dies kann ein kleines Waldtier oder ein Vogel, aber auch ein Großtier oder Vieh sein. Beim Blutsaugen überträgt die Zecke Bakterien auf das Tier und wird so zu einem zusätzlichen Infektionsreservoir. Es entsteht eine Art Bakterienkreislauf: von der Zecke zum Lebewesen und wieder zurück zur Zecke. Darüber hinaus können sich Bakterienzellen auch vom Insekt auf seine Nachkommen ausbreiten. [ 11 ]
Die Infektion des Menschen erfolgt übertragbar durch Zeckenbisse. Der Erreger gelangt durch die gebissene Haut in den menschlichen Körper und gelangt in den Blutkreislauf und dann in verschiedene innere Organe, auch entfernte, was das Krankheitsbild der Anaplasmose verursacht.
Anaplasma „infiziert“ Granulozyten, vor allem reife Neutrophile. Im Leukozytenzytosol bilden sich ganze bakterielle Morulakolonien. Nach der Infektion dringt der Erreger in die Zelle ein, beginnt sich in der Vakuole des Zytoplasmas zu vermehren und verlässt diese anschließend. Der pathologische Mechanismus der Krankheitsentwicklung geht mit einer Schädigung von Milzmakrophagen sowie Leber- und Knochenmarkszellen, Lymphknoten und anderen Strukturen einher, in denen sich eine Entzündungsreaktion zu entwickeln beginnt. Vor dem Hintergrund der Leukozytenschädigung und der Entwicklung des Entzündungsprozesses wird das körpereigene Immunsystem unterdrückt, was nicht nur die Situation verschlimmert, sondern auch zur Entstehung einer Sekundärinfektion jeglicher Herkunft beiträgt. [ 12 ]
Symptome Anaplasmose
Bei Anaplasmose können umfangreiche Symptome unterschiedlicher Schwere beobachtet werden, die von den Merkmalen des Krankheitsverlaufs abhängen. Die ersten Anzeichen treten am Ende der latenten Inkubationszeit auf, die mehrere Tage bis mehrere Wochen (normalerweise etwa zwei Wochen) dauert, gerechnet ab dem Zeitpunkt, an dem die Bakterien in den menschlichen Blutkreislauf gelangen. [ 13 ]
In leichten Fällen ähnelt das klinische Bild einer gewöhnlichen ARVI – akuten respiratorischen Virusinfektion. Typisch sind folgende Symptome:
- eine starke Verschlechterung des Gesundheitszustands;
- Temperaturanstieg auf 38,5°C;
- Fieber;
- ein starkes Gefühl der Schwäche;
- Appetitlosigkeit, Dyspepsie;
- Schmerzen im Kopf, in den Muskeln, in den Gelenken;
- manchmal – ein Gefühl von Schmerz und Trockenheit im Hals, Husten, Beschwerden im Leberbereich.
In mittelschweren Fällen ist die Schwere der Symptome deutlicher. Zu den oben genannten Symptomen kommen folgende hinzu:
- Schwindel und andere neurologische Anzeichen;
- häufiges Erbrechen;
- Atembeschwerden;
- Abnahme der täglichen Diurese (mögliche Entwicklung einer Anurie);
- Weichteilschwellung;
- Verlangsamung des Herzschlags, Blutdruckabfall;
- Beschwerden im Leberbereich.
Leidet der Patient an einer Immunschwäche, ist die Anaplasmose vor diesem Hintergrund besonders schwerwiegend. Folgende Symptome treten auf:
- anhaltend erhöhte Temperatur, ohne Normalisierung über mehrere Wochen;
- ausgeprägte neurologische Symptome, oft mit dem Bild einer allgemeinen Hirnschädigung (Bewusstseinsstörung – von Lethargie bis hin zum komatösen Zustand), generalisierte Anfälle;
- verstärkte Blutung, Entwicklung innerer Blutungen (Blut im Stuhl und Urin, blutiges Erbrechen);
- Herzrhythmusstörungen.
Zu den Manifestationen einer Beteiligung des peripheren Nervensystems zählen Plexus brachialis, Hirnnervenlähmungen, demyelinisierende Polyneuropathie und bilaterale Fazialisparesen. Die Wiederherstellung der neurologischen Funktionen kann mehrere Monate dauern.[ 14 ],[ 15 ],[ 16 ]
Erste Anzeichen
Unmittelbar nach der Inkubationszeit, die durchschnittlich 5–22 Tage dauert, treten die ersten Symptome auf:
- plötzlicher Temperaturanstieg (Fieber);
- Kopfschmerzen;
- starke Müdigkeit, Schwäche;
- verschiedene Erscheinungsformen der Dyspepsie: von Schmerzen im Bauch- und Leberbereich bis hin zu starkem Erbrechen;
- niedriger Blutdruck, Schwindel;
- vermehrtes Schwitzen.
Symptome wie Schmerzen und Brennen im Hals sowie Husten treten nicht bei allen Patienten auf, sind aber nicht ausgeschlossen. Wie Sie sehen, ist das klinische Bild unspezifisch und ähnelt eher einer viralen Atemwegsinfektion, einschließlich Grippe. Daher besteht eine hohe Wahrscheinlichkeit einer Fehldiagnose. Anaplasmose kann vermutet werden, wenn der Patient einen kürzlichen Zeckenbiss angibt. [ 17 ]
Anaplasmose bei einem Kind
Während Anaplasmose bei Erwachsenen durch einen Zeckenstich übertragen wird, gibt es bei Kindern einen anderen Übertragungsweg – von der Mutter auf den Fötus. Die Krankheit ist gekennzeichnet durch hohes Fieber, Kopf- und Muskelschmerzen, langsamen Herzschlag und verminderten Blutdruck.
Das klinische Bild der Anaplasmose wird meist durch eine mittelschwere bis schwere Form dargestellt, solche Verlaufsformen sind jedoch hauptsächlich für erwachsene Patienten charakteristisch. Kinder leiden hauptsächlich in leichter Form an dieser Infektionskrankheit. Nur in einigen Fällen entwickeln Kinder eine anikterische Hepatitis mit erhöhter Transaminaseaktivität. Noch seltener werden Nierenschäden mit der Entwicklung von Hypoisosthenurie, Proteinurie und Erythrozyturie sowie einem Anstieg des Kreatinin- und Harnstoffspiegels im Blut beobachtet. In Einzelfällen wird die Pathologie durch einen infektiösen toxischen Schock, akutes Nierenversagen, akutes Atemnotsyndrom und Meningoenzephalitis kompliziert. [ 18 ]
Die Behandlung der Krankheit im Kindesalter sowie bei Erwachsenen basiert auf der Einnahme von Doxycyclin. Es ist allgemein anerkannt, dass dieses Medikament Kindern ab 12 Jahren verschrieben wird. Es gab jedoch Fälle früherer Behandlungen mit Doxycyclin – insbesondere im Alter von 3-4 Jahren. Die Dosierung wird individuell gewählt.
Bühnen
Es gibt drei Entwicklungsstadien der Anaplasmose: akut, subklinisch und chronisch.
Das akute Stadium ist gekennzeichnet durch Temperaturschwankungen auf hohe Werte (40–41 °C), starken Gewichtsverlust und Schwäche, dyspnoeartige Kurzatmigkeit, vergrößerte Lymphknoten, das Auftreten von eitriger Rhinitis und Konjunktivitis sowie eine vergrößerte Milz. Einige Patienten erleben eine erhöhte Empfindlichkeit aufgrund einer Reizung der Hirnhäute sowie Krampfanfälle, Muskelzuckungen, Polyarthritis und Hirnnervenlähmungen. [ 19 ]
Das akute Stadium geht allmählich in ein subklinisches Stadium über, in dem Anämie, Thrombozytopenie und Leukopenie (in einigen Fällen Leukozytose) auftreten. Nach etwa 1,5 bis 4 Monaten (auch ohne Behandlung) kann es dann entweder zur Genesung oder zum nächsten, chronischen Stadium der Erkrankung kommen. Es ist gekennzeichnet durch Anämie, Thrombozytopenie, Ödeme und das Auftreten sekundärer Infektionskrankheiten. [ 20 ]
Formen
Je nach Intensität der Symptome werden folgende Anaplasmose-Typen unterschieden:
- latent, asymptomatisch (subklinisch);
- manifest (explizit).
Je nach Schwere der Infektionskrankheit unterscheidet man leichte, mittelschwere und schwere Verläufe.
Darüber hinaus wird zwischen thrombozytärer und granulozytärer Anaplasmose unterschieden, wobei die Thrombozytenschädigung nur im veterinärmedizinischen Bereich charakteristisch ist, da sie vor allem bei Katzen und Hunden auftritt. [ 21 ]
Anaplasma ist nicht nur beim Menschen, sondern auch bei Hunden, Kühen, Pferden und anderen Tierarten ein Krankheitserreger. Durch Zecken übertragene Anaplasmose beim Menschen kommt fast überall auf der Welt vor, da die Überträger der Krankheit – Zecken – sowohl in europäischen als auch in asiatischen Ländern leben.
Anaplasmose bei Rindern und anderen Nutztieren ist eine seit langem bekannte Krankheit, die erstmals im 18. Jahrhundert beschrieben wurde: Sie hieß damals Zeckenfieber und betraf hauptsächlich Ziegen, Kälber und Schafe. Das Vorhandensein einer granulozytären Anaplasmose bei Pferden wurde 1969 und bei Hunden 1982 offiziell bestätigt. [ 22 ] Neben Zecken können auch Bremsen, Stechfliegen, Mücken, Schafblutsauger und Kriebelmücken Überträger der Infektion werden.
Anaplasmose bei Schafen und anderen Nutztieren äußert sich durch folgende erste Anzeichen:
- plötzlicher Temperaturanstieg;
- Gelbfärbung der Schleimhäute aufgrund von überschüssigem Bilirubin im Blutkreislauf;
- Atembeschwerden, schwere Atmung, Anzeichen von Hypoxie;
- schneller Herzschlag;
- schneller Gewichtsverlust;
- Appetitlosigkeit;
- Apathie, Lethargie;
- Verdauungsstörungen;
- Abnahme der Milchleistung;
- Ödeme (Wamme und Gliedmaßen);
- Husten.
Tierinfektionen werden häufig durch Essstörungen verursacht. So versuchen kranke Menschen aufgrund eines gestörten Stoffwechsels, ungenießbare Gegenstände zu probieren und zu kauen. Stoffwechselstörungen und die Unterdrückung von Redoxprozessen führen zu einer Störung der Hämatopoese, einem Abfall des Hämoglobinspiegels im Blut und der Entwicklung einer Hypoxie. Intoxikationen führen zur Entwicklung von Entzündungsreaktionen, Ödemen und Blutungen. Die richtige Diagnose und die rechtzeitige Behandlung spielen eine entscheidende Rolle für die Prognose der Pathologie. [ 23 ]
Eine beträchtliche Anzahl nicht nur von Haus-, sondern auch von Wildtieren kann als Reservoir für den Erreger der Anaplasmose dienen. Gleichzeitig sind Hunde, Katzen und sogar der Mensch selbst zufällige Wirte, die nicht die Rolle eines Infektionsüberträgers für andere Lebewesen spielen.
Anaplasmose bei Katzen ist am seltensten – nur in Einzelfällen. Die Tiere werden schnell müde, vermeiden jegliche Aktivität, ruhen sich meist aus und fressen praktisch nicht. Häufig entwickelt sich Gelbsucht.
Anaplasmose bei Hunden weist ebenfalls keine spezifischen Symptome auf. Es werden Depressionen, Fieber, vergrößerte Leber und Milz sowie Lahmheit beobachtet. Es gibt Beschreibungen von Husten, Erbrechen und Durchfall bei Tieren. Bemerkenswert ist, dass die Krankheit in Nordamerika überwiegend mild verläuft, während in europäischen Ländern häufig tödliche Folgen auftreten.
Bei den meisten Tieren ist die Prognose einer Anaplasmose günstig, sofern rechtzeitig eine Antibiotikatherapie durchgeführt wird. Das Blutbild stabilisiert sich innerhalb von 2 Wochen nach Therapiebeginn. Todesfälle bei Hunden und Katzen wurden nicht beschrieben. Ein komplexerer Verlauf der Pathologie wird bei einer kombinierten Infektion beobachtet, wenn Anaplasma mit anderen Krankheitserregern kombiniert wird, die während eines Zeckenstichs übertragen werden. [ 24 ]
Komplikationen und Konsequenzen
Wenn ein Patient mit Anaplasmose keinen Arzt aufsucht oder die Behandlung zunächst falsch verschrieben wird, steigt das Risiko von Komplikationen erheblich. Leider kommt dies recht häufig vor, und anstelle einer Rickettsieninfektion beginnt der Patient mit der Behandlung einer akuten respiratorischen Virusinfektion, Grippe oder akuter Bronchitis. [ 25 ]
Es ist wichtig zu verstehen, dass Komplikationen einer Infektionskrankheit sehr gefährlich sein können, da sie oft schwerwiegende Folgen und sogar den Tod des Patienten verursachen. Zu den häufigsten Komplikationen zählen:
- Monoinfektion;
- Nierenversagen;
- Schäden am zentralen Nervensystem;
- Herzversagen, Myokarditis;
- pulmonale Aspergillose, Atemversagen;
- infektiöser toxischer Schock;
- atypische Lungenentzündung;
- Koagulopathie, innere Blutungen;
- Meningoenzephalitis.
Dies sind die häufigsten, aber nicht alle bekannten Folgen, die sich als Folge einer Anaplasmose entwickeln können. Natürlich gibt es Fälle einer spontanen Genesung der Krankheit, die typisch für Menschen mit guter und starker Immunität ist. Ist die Immunabwehr jedoch beeinträchtigt – beispielsweise wenn eine Person kürzlich erkrankt war oder an chronischen Krankheiten leidet, eine immunsuppressive Therapie erhalten hat oder sich einer Operation unterzogen hat –, ist die Entwicklung von Komplikationen bei einem solchen Patienten mehr als wahrscheinlich. [ 26 ]
Der ungünstigste Ausgang kann der Tod des Patienten infolge eines multiplen Organversagens sein.
Diagnose Anaplasmose
Eine wichtige Rolle bei der Diagnose von Anaplasmose spielt die Erhebung der epidemiologischen Anamnese. Der Arzt muss auf Zeckenbisse, den Aufenthalt des Patienten in einem infektiösen Endemiegebiet und seine Besuche in Wäldern und Waldparks im letzten Monat achten. Die gewonnenen epidemiologischen Informationen in Kombination mit den vorhandenen Symptomen helfen, sich zu orientieren und die Diagnostik in die richtige Richtung zu lenken. Veränderungen im Blutbild geben zusätzliche Hilfestellung, aber der wichtigste diagnostische Moment ist eine Laboruntersuchung.
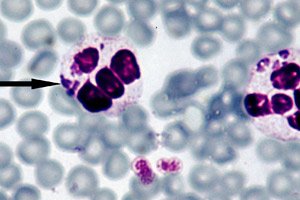
Als effektivste Methode zur Diagnose von Anaplasmose gilt die direkte Dunkelfeldmikroskopie. Deren Kern ist die Visualisierung embryonaler Strukturen – Morulae – in Neutrophilen während der Lichtmikroskopie eines dünnen, mit Romanovsky-Giemsa gefärbten Blutausstrichs. Eine sichtbare Morula bildet sich etwa vom dritten bis zum siebten Tag nach der Einführung der Bakterien. Eine relativ einfache Forschungsmethode hat auch einen gewissen Nachteil, da sie bei niedrigen Anaplasma-Konzentrationen im Blut eine unzureichende Effizienz zeigt. [ 27 ]
Allgemeine klinische Untersuchungen und insbesondere ein großes Blutbild zeigen eine Leukopenie mit Linksverschiebung der Leukozytenformel und einem moderaten Anstieg der BSG. Viele Patienten leiden an Anämie und Panzytopenie.
Eine allgemeine Urinanalyse zeigt Hypoisosthenurie, Hämaturie und Proteinurie.
Die Blutbiochemie zeigt eine erhöhte Aktivität der Lebertests (AST, ALT), LDH, erhöhte Harnstoff-, Kreatinin- und C-reaktives Protein-Werte.
Antikörper gegen Anaplasmose werden mittels serologischer Reaktion (ELISA) bestimmt. Die Diagnostik basiert auf der Bestimmung der Titerdynamik spezifischer Antikörper gegen bakterielle Antigene. Erste IgM-Antikörper treten ab dem elften Krankheitstag auf und erreichen ihren Höhepunkt zwischen dem 12. und 17. Tag. Anschließend nimmt ihre Zahl ab. IgG-Antikörper können bereits am ersten Tag des Infektionsprozesses nachgewiesen werden: Ihre Konzentration steigt allmählich an, und der Höhepunkt wird nach 37–39 Tagen erreicht. [ 28 ]
Die PCR zur Anaplasmose-Diagnostik ist die zweithäufigste direkte Diagnosemethode zum Nachweis von Anaplasma-DNA. Als Biomaterial für die PCR-Analyse dienen Blutplasma, Leukozytenfraktion und Liquor. Auch eine Untersuchung der Zecke, falls vorhanden, ist möglich.
Die instrumentelle Diagnostik umfasst folgende Verfahren:
- Röntgenuntersuchung der Lunge (Bild einer Bronchitis oder Lungenentzündung, vergrößerte Lymphknoten);
- Elektrokardiographie (Bild einer gestörten Reizleitung);
- Ultraschalluntersuchung der Bauchorgane (vergrößerte Leber, diffus verändertes Lebergewebe).
Differenzialdiagnose
Die Differenzierung verschiedener endemischer Rickettsienerkrankungen erfolgt unter Berücksichtigung klinischer und epidemiologischer Symptome. Es ist wichtig, auf epidemiologische Daten zu achten, die für die meisten endemischen Rickettsiosen typisch sind (Reisen zu einem Endemieherd, Saisonalität, Zeckenbefall usw.), sowie auf Symptome wie das Fehlen eines primären Affekts, regionale Vergrößerung der Lymphknoten und das Fehlen eines Hautausschlags.
In einigen Fällen kann Anaplasmose einem epidemischen Typhus mit mäßigem Verlauf sowie einer leichten Form der Bril-Krankheit ähneln. Bei Typhus sind neurologische Symptome ausgeprägter, es liegt ein roseolös-petechialer Ausschlag vor, es gibt Chiari-Avtsyn- und Govorov-Godelier-Symptome, Tachykardie, Rosenberg-Enanthem usw. [ 29 ]
Es ist wichtig, Anaplasmose rechtzeitig von Grippe und ARVI zu unterscheiden. Bei Grippe ist die Fieberperiode kurz (3-4 Tage), die Kopfschmerzen konzentrieren sich auf die Augenbrauen- und Schläfenregion. Es liegen katarrhalische Symptome vor (Husten, laufende Nase), eine Lebervergrößerung liegt nicht vor.
Eine weitere differenzierungsbedürftige Erkrankung ist die Leptospirose. Die Erkrankung ist gekennzeichnet durch starke Schmerzen in der Wadenmuskulatur, Skleritis, Herzrasen und neutrophile Leukozytose. Schwere Leptospirose ist gekennzeichnet durch Gelbsucht der Sklera und Haut, Meningealsyndrom und Veränderungen der Liquor cerebrospinalis vom Typ der serösen Meningitis. Die Diagnose wird durch den Nachweis von Leptospiren im Blut und Urin sowie eine positive Agglutinations- und Lysereaktion gestellt.
Denguefieber ist gekennzeichnet durch eine zweiwellige Temperaturkurve, starke Gelenkschmerzen, typische Gangveränderungen und initiale Tachykardie. In der zweiten Welle tritt ein juckender Hautausschlag auf, gefolgt von Abschuppung. Die Diagnose basiert auf der Isolierung des Virus.
Charakteristisch für die Brucellose sind wellenförmiges Fieber, starkes Schwitzen, wandernde Arthralgie und Myalgie sowie Mikropolyadenitis mit anschließender Schädigung des Bewegungsapparates sowie des Nerven- und Urogenitalsystems. [ 30 ]
Ehrlichiose und Anaplasmose sind zwei Rickettsieninfektionen, die im klinischen Verlauf viele Ähnlichkeiten aufweisen. Die Erkrankungen beginnen oft akut, ähnlich einer akuten Virusinfektion. Zu den unspezifischen Symptomen zählen starker Temperaturanstieg mit Schüttelfrost, Schwächegefühl, Muskelschmerzen, Übelkeit und Erbrechen, Husten und Kopfschmerzen. Hautausschläge sind jedoch für Anaplasmose untypisch, im Gegensatz zur Ehrlichiose, die durch papulöse oder petechiale Elemente an Extremitäten und Rumpf gekennzeichnet ist.
Sowohl Anaplasmose als auch Ehrlichiose können durch disseminierte intravaskuläre Gerinnung, Multiorganversagen, Krampfanfälle und die Entwicklung eines komatösen Zustands kompliziert werden. Beide Erkrankungen gelten als Infektionen mit komplexem Verlauf, die bei Menschen mit Immunschwäche mit einem erhöhten Sterberisiko verbunden sind. Besonders gefährlich ist die Entwicklung eines Infektionsprozesses bei Patienten, die zuvor mit Immunsuppressiva behandelt wurden, sich einer Milzoperation unterzogen haben oder HIV-infiziert sind.
Serologische Tests und PCR spielen die wichtigste Rolle bei der Differenzialdiagnose von Anaplasmose oder Ehrlichiose. Zytoplasmatische Einschlüsse lassen sich in Monozyten (bei Ehrlichiose) oder Granulozyten (bei Anaplasmose) nachweisen.
Borreliose und Anaplasmose treten häufig endemisch auf und entwickeln sich nach dem Biss einer Zecke. Das klinische Bild dieser Infektionen ist jedoch unterschiedlich. Bei der Borreliose kommt es an der Bissstelle zu einer lokalen Entzündungsreaktion der Haut, dem sogenannten Zecken-Erythema migrans. Ein erythematöser Krankheitsverlauf ist jedoch ebenfalls möglich. Während sich Borrelien im Körper ausbreiten, werden der Bewegungsapparat, das Nerven- und Herz-Kreislauf-System sowie die Haut beeinträchtigt. Lahmheit, Lethargie und Herzfunktionsstörungen sind charakteristisch. Etwa sechs Monate nach der Infektion treten schwere Gelenkschäden auf, und das Nervensystem leidet. Die Diagnostik beschränkt sich auf ELISA-, PCR- und Immunoblot-Methoden. [ 31 ]
Wen kann ich kontaktieren?
Behandlung Anaplasmose
Die Hauptbehandlungsmethode bei Anaplasmose ist eine Antibiotikatherapie. Die Bakterien reagieren empfindlich auf Tetracyclin-Antibiotika, daher wird häufig Doxycyclin eingesetzt, das die Patienten zweimal täglich in einer Dosis von 100 mg oral einnehmen. Die Behandlungsdauer beträgt zehn Tage bis drei Wochen. [ 32 ]
Neben Tetracyclin-Medikamenten reagiert Anaplasma auch empfindlich auf Amphenicole, insbesondere auf Levomycetin. Die Anwendung dieses Antibiotikums wird jedoch von Fachleuten nicht empfohlen, was mit den ausgeprägten Nebenwirkungen des Arzneimittels verbunden ist: Während der Behandlung entwickeln die Patienten Granulozytopenie, Leukopenie und Thrombozytopenie. [ 33 ]
Patientinnen werden während der Schwangerschaft und Stillzeit Amoxicillin oder geschützte Penicilline in individueller Dosierung verschrieben.
Wenn innerhalb von drei Tagen nach dem Zeckenstich Antibiotika verschrieben werden, wird eine verkürzte Therapie durchgeführt - für eine Woche. Wenn Sie später einen Arzt kontaktieren, wird das vollständige Behandlungsschema angewendet.
Zusätzlich wird eine symptomatische Therapie durchgeführt, bei der folgende Medikamentengruppen verschrieben werden können:
- nichtsteroidale entzündungshemmende Medikamente;
- Hepatoprotektoren;
- Multivitaminprodukte;
- Antipyretika;
- Schmerzmittel;
- Medikamente zur Korrektur von Begleiterkrankungen der Atemwege, des Herz-Kreislauf- und Nervensystems.
Die klinische Wirksamkeit der Therapie wird anhand ihrer Ergebnisse beurteilt: Zu den positiven Anzeichen zählen eine Abnahme der Schwere und das Verschwinden der Symptome, eine Normalisierung der Störungsdynamik in Labor- und Instrumentenstudien sowie Veränderungen der Titer spezifischer Antikörper gegen Anaplasma. Bei Bedarf werden die Medikamente ersetzt und eine erneute Behandlung verordnet.
Medikamente
Das am häufigsten verwendete Behandlungsschema für Anaplasmose ist:
- Doxycyclin oder sein lösliches Analogon Unidox Solutab – 100 mg zweimal täglich;
- Amoxicillin (wie angegeben oder wenn die Anwendung von Doxycyclin nicht möglich ist) – 500 mg dreimal täglich;
- In schweren Fällen von Anaplasmose gilt Ceftriaxon in einer Menge von 2 g intravenös einmal täglich als optimales Medikament.
Als alternative Antibiotika kommen auch Penicillinpräparate, Cephalosporine der zweiten und dritten Generation sowie Makrolide in Frage.
Da die Anwendung von Antibiotika bei Anaplasmose in der Regel langfristig erfolgt, können die Folgen einer solchen Therapie sehr unterschiedlich sein: Nebenwirkungen äußern sich am häufigsten in Verdauungsstörungen und Hautausschlägen. Nach Abschluss der Behandlung ist eine Reihe von Maßnahmen erforderlich, um diese Folgen zu beseitigen und die ordnungsgemäße Funktion des Verdauungssystems wiederherzustellen.
Die häufigste Folge einer Antibiotikatherapie ist eine Darmdysbakteriose, die durch die dämpfende Wirkung antibakterieller Medikamente sowohl auf pathogene Mikroorganismen als auch auf die natürliche Mikroflora im Körper entsteht. Um diese Mikroflora wiederherzustellen, verschreibt der Arzt Probiotika und Eubiotika.
Neben der Dysbakteriose kann eine längere Antibiotikatherapie zur Entwicklung von Pilzinfektionen beitragen. Beispielsweise entwickelt sich häufig eine orale und vaginale Candidose.
Eine weitere mögliche Nebenwirkung ist eine Allergie, die begrenzt (Hautausschlag, Rhinitis) oder komplex (anaphylaktischer Schock, Quincke-Ödem) sein kann. Solche Zustände erfordern ein sofortiges Absetzen (Ersatz) des Arzneimittels und antiallergische Notfallmaßnahmen mit Antihistaminika und Glukokortikoiden.
Neben der Antibiotikatherapie werden symptomatische Medikamente verschrieben. So werden bei erhöhtem Fieber, schwerer Intoxikation Entgiftungslösungen eingesetzt, bei Ödemen - Dehydration, bei Neuritis, Arthritis und Gelenkschmerzen - nichtsteroidale Antirheumatika und Physiotherapie. Patienten mit Herz-Kreislauf-Schäden wird dreimal täglich Asparkam oder Panangin 500 mg, viermal täglich Riboxin 200 mg verschrieben.
Bei einer Immunschwäche ist eine tägliche Dosis von 10–30 mg Timalin über zwei Wochen angezeigt. Bei Patienten mit Autoimmunerkrankungen – beispielsweise rezidivierender Arthritis – wird Delagil in einer Dosis von 250 mg täglich in Kombination mit nichtsteroidalen Antirheumatika empfohlen.
Bei der Vitamintherapie werden Medikamente eingesetzt, die die Vitamine C und E enthalten.
Zusätzlich werden vaskuläre Wirkstoffe (Nikotinsäure, Complamin) in das Behandlungsschema einbezogen. Um das Eindringen antibakterieller Medikamente in das zentrale Nervensystem zu erleichtern, erhalten die Patienten Euphyllin, Glukoselösung sowie Medikamente zur Optimierung der Hirndurchblutung und Nootropika (Piracetam, Cinnarizin).
Bei chronischen Krankheitsverläufen ist eine immunkorrigierende Behandlung angezeigt.
Verhütung
Anaplasmose-Träger leben am Boden, können aber bis zu 0,7 m hohes Gras und Büsche erklimmen und dort auf einen potenziellen Träger warten. Ein Zeckenangriff wird vom Menschen praktisch nicht wahrgenommen, daher wird der Biss oft nicht beachtet.
Zur Vorbeugung wird empfohlen, Kleidung zu tragen, die vor Insektenbefall schützt, und gegebenenfalls spezielle Abwehrmittel zu verwenden. Nach jedem Spaziergang (insbesondere im Wald) sollten Sie Ihren gesamten Körper untersuchen: Wird eine Zecke gefunden, muss diese sofort entfernt werden. Die Entfernung erfolgt mit einer Pinzette oder einer spitzen Zange, wobei der Zeckenbiss möglichst nah an der Hautoberfläche gegriffen wird. Das Herausziehen muss sehr vorsichtig, mit Schüttel- und Drehbewegungen erfolgen, um sicherzustellen, dass sich keine Körperteile der Zecke lösen und in der Wunde verbleiben. Um einer Infektion vorzubeugen, ist es wichtig, die Bissstelle nach dem Eingriff mit einem Antiseptikum zu behandeln.
Nach jedem, auch nur kurzen Aufenthalt im Waldgürtel, ist es notwendig, die Haut zu überprüfen, und zwar nicht nur an sichtbaren Stellen: Es ist unbedingt erforderlich, die Hautfalten zu überprüfen, da Insekten häufig nach Bereichen mit hoher Luftfeuchtigkeit am Körper streben - zum Beispiel in den Achselhöhlen und in der Leistengegend, unter den Brustdrüsen, an den Arm- und Beinfalten. Bei Kindern ist es unter anderem wichtig, Kopf und Hals sowie den Bereich hinter den Ohren sorgfältig zu untersuchen. [ 34 ]
Vor dem Betreten der Wohnung empfiehlt es sich, auch Gegenstände und Kleidung zu kontrollieren, denn auch in der Tasche oder an den Schuhen können Insekten eingeschleppt werden.
Um einer Infektion mit Anaplasmose vorzubeugen, wird empfohlen:
- Vermeiden Sie es, an Orten zu gehen, an denen blutsaugende Insekten leben könnten.
- wissen, wie man Zecken richtig entfernt und welche ersten Anzeichen eine Anaplasmose-Infektion hat;
- Verwenden Sie bei Bedarf unbedingt Insektenschutzmittel.
- Tragen Sie bei Wald- und Parkspaziergängen entsprechende Kleidung (lange Ärmel, bedeckte Knöchel und Füße).
Prognose
Für die überwiegende Mehrheit der Patienten mit Anaplasmose ist die Prognose positiv. In der Regel benötigen etwa 50 % der Patienten eine stationäre Behandlung. Bei einigen Infizierten heilt die Krankheit von selbst aus, einige schmerzhafte Symptome verschwinden jedoch erst nach einiger Zeit – innerhalb weniger Monate.
Eine Verschlechterung der Prognose wird mit der Entwicklung hämatologischer und neurologischer Komplikationen beobachtet, die typisch für Patienten mit Immunschwächezuständen, chronischen Leber- und Nierenerkrankungen ist. Die Sterblichkeit ist relativ gering. [ 35 ]
Generell hängen Verlauf und Ausgang der Erkrankung von der korrekten Diagnose sowie der rechtzeitigen Gabe antibakterieller und symptomatischer Medikamente ab. In mittelschweren und schweren Fällen werden die Patienten in ein Infektionskrankenhaus eingewiesen. Wichtig sind Ruhe, gute Hygiene und eine gute Ernährung. Bei Fieber und erhöhter Temperatur sollte die Ernährung des Patienten sowohl mechanisch als auch chemisch und thermisch äußerst schonend sein, um Gärungs- und Fäulnisprodukte im Darm zu minimieren. Gleichzeitig sollten die Mahlzeiten kalorienreich sein. Bis zur Normalisierung der Temperatur und einige weitere Tage sollte Bettruhe eingehalten werden. Wichtig ist die Anwendung wirksamer etiotroper Substanzen, die die spezifische und unspezifische Reaktivität des Körpers steigern.
Bei verspäteter oder falscher Behandlung kann die Erkrankung chronisch werden. Patienten mit Anaplasmose werden 12 Monate lang medizinisch überwacht. Die Beobachtung umfasst regelmäßige Untersuchungen durch einen Spezialisten für Infektionskrankheiten, einen Therapeuten und gegebenenfalls einen Neurologen. [ 36 ]
Rinder, die Anaplasmose hatten, sind vorübergehend immun gegen die Infektion. Diese Immunität hält jedoch nicht lange an: etwa vier Monate. Wenn ein trächtiges Weibchen die Krankheit durchgemacht hat, ist ihr Nachwuchs aufgrund der Antikörper im Blut länger immun gegen die Infektion. Infiziert sich der Nachwuchs, verläuft die Krankheit milder.

