
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Exsudative Perikarditis
Facharzt des Artikels
Zuletzt überprüft: 12.07.2025
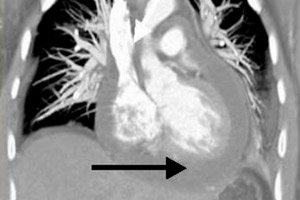
Unter den vielen möglichen Komplikationen kardiovaskulärer Erkrankungen nimmt die Perikarditis einen besonderen Platz ein – diese Erkrankungen gehen nicht immer mit ausgeprägten klinischen Symptomen einher, stellen aber oft eine Gefahr für Gesundheit und Leben des Patienten dar. Eine dieser gefährlichen Varianten der Erkrankung ist die exsudative Perikarditis, bei der sich im Raum zwischen den Schichten der äußeren entzündeten Herzmembran ein übermäßiges Flüssigkeitsvolumen ansammelt. Bei einem gesunden Menschen liegt dieses Volumen bei 25 ml, bei einer Perikarditis verzehnfacht es sich oder mehr. Das schnelle Füllen des Raumes führt zur Kompression der Muskelschicht, was lebensbedrohlich ist und eine medizinische Notfallversorgung erfordert. Bei langsamer Flüssigkeitsansammlung kommt es zu Stagnation und Kreislaufversagen. [ 1 ]
Epidemiologie
Bei den meisten Patienten wird die exsudative Perikarditis zu einer Komplikation oder einem der Anzeichen einer anderen kardiovaskulären oder viszeralen Erkrankung; nur in seltenen Fällen entwickelt sie sich zu einer eigenständigen Erkrankung.
Unabhängig von ihrer Ursache gehört die exsudative Perikarditis zu den gefährlichen (oft lebensbedrohlichen) Erkrankungen. Laut pathologischer Statistik wird die Krankheit (zum Zeitpunkt des Todes des Patienten aufgetreten oder aktuell) in etwa 5 % der Fälle festgestellt. Die Häufigkeit der Lebenszeitdiagnostik ist jedoch deutlich geringer, was vor allem auf bestimmte diagnostische Schwierigkeiten zurückzuführen ist.
Weibliche und männliche Patienten leiden etwa gleich häufig an einem Perikarderguss.
Ein Perikarderguss kann in allen Altersgruppen und Bevölkerungsgruppen auftreten. Die vorherrschende Ätiologie des Ergusses hängt von demografischen Merkmalen wie Alter, Geografie und Komorbiditäten ab. Daten zur Prävalenz und Inzidenz von Perikardergüssen sind rar. In Industrieländern ist eine virale Perikarditis mit Erguss die häufigste Ursache. In Entwicklungsregionen ist ein durch Mycobacterium tuberculosis verursachter Perikarderguss recht häufig. Bakterielle und parasitäre Ursachen sind seltener. Neben nichtentzündlichen Perikardergüssen können auch mehrere maligne Erkrankungen einen Perikarderguss verursachen. Bei Patienten mit Perikarderguss machen maligne Erkrankungen 12 % bis 23 % der Perikarditisfälle aus. Bei HIV-Patienten wurde je nach Einschlusskriterien in 5 % bis 43 % der Fälle ein Perikarderguss berichtet, wobei 13 % einen mittelschweren bis schweren Erguss aufwiesen. Laut einer Studie an pädiatrischen Patienten waren die Hauptursachen für eine Perikarditis Herzoperationen (54%), Neoplasien (13%), renale (13%), idiopathische oder virale Perikarditis (5%) und rheumatologische (5%). sowie Perikarderguss bei Kindern.[ 2 ], [ 3 ], [ 4 ]
Ursachen exsudative Perikarditis
Eine exsudative Perikarditis ist häufiger eine Folge als eine primäre Ursache: Die Krankheit entwickelt sich als Reaktion auf eine bestehende Polyserositis oder eine andere Pathologie, die mit einer Schädigung des Perikards einhergeht.
Nach dem ätiologischen Faktor werden infektiöse exsudative Perikarditis (spezifisch und unspezifisch), nicht-infektiöse Perikarditis (immunogen, mechanisch, Intoxikation) und idiopathische (mit unbekannter Ursache) Perikarditis unterschieden. [ 5 ]
Die unspezifische Form der infektiösen Perikarditis wird am häufigsten ausgelöst durch:
- Kokken (Streptokokken oder Staphylokokken, Pneumokokken);
- Virusinfektion (Influenzavirus, Enterovirus).
- Eine spezifische Form der Perikarditis kann durch den Erreger solcher Krankheiten hervorgerufen werden:
- Tuberkulose, Brucellose;
- Typhus, Tularämie;
- Pilzinfektionen, Helminthiasis, Rickettsiose.
Eine exsudative Perikarditis tuberkulösen Ursprungs entsteht, wenn Mykobakterien mit dem Lymphfluss aus den Lymphknoten des Mediastinums, der Trachea und der Bronchien in das Perikard gelangen. Die eitrige Form der Erkrankung kann als Komplikation koronarchirurgischer Eingriffe sowie bei infektiösen und entzündlichen Läsionen des Endokards, einer immunsuppressiven Behandlung und bei der spontanen Öffnung eines Lungenabszesses auftreten. [ 6 ]
Die nichtinfektiöse Form der exsudativen Perikarditis ist häufig idiopathisch, d. h. die Ursache ihres Auftretens lässt sich nicht feststellen. Wenn die Ursache ermittelt wird, handelt es sich meist um:
- über bösartige Läsionen des Perikards (insbesondere über Mesotheliom);
- über Invasionen und Metastasen bei Lungenkarzinomen, Brustkrebs, Lymphomen oder Leukämien;
- über Bindegewebserkrankungen (Rheuma, systemischer Lupus erythematodes usw.);
- über allergische Reaktionen (Serumkrankheit);
- über Urämie bei chronischem Nierenversagen;
- über Strahlenschäden an den Mediastinalorganen;
- über das Frühstadium eines Herzinfarkts;
- über eine verminderte Schilddrüsenfunktion;
- über Störungen des Cholesterinstoffwechsels. [ 7 ]
Risikofaktoren
Im Perikardraum ist stets ein geringes Ergussvolumen vorhanden. Dies ist notwendig, um das Gleiten während der Herzkontraktionen zu gewährleisten. Eine Volumenzunahme erfolgt aufgrund der Entzündungsreaktion und der erhöhten Gefäßpermeabilität. Mit fortschreitender Erkrankung sind die serösen Schichten nicht mehr in der Lage, überschüssigen Erguss zu absorbieren, der beschleunigt eindringt, sodass sein Pegel schnell ansteigt. [ 8 ]
Die exsudative Perikarditis ist überwiegend sekundärer Natur, da sie eine Komplikation anderer Krankheiten und pathologischer Zustände darstellt:
- schwere Infektionskrankheiten;
- Autoimmunerkrankungen;
- allergische Prozesse;
- traumatische Verletzungen (stumpfes Trauma, penetrierende Wunden);
- Auswirkungen von Strahlung;
- Blutkrankheiten;
- Tumorprozesse;
- Herzinfarkt;
- Stoffwechselstörungen;
- kardiologische Operationen;
- unzureichende Nierenfunktion.
Pathogenese
Eine beeinträchtigte Blutversorgung des Perikards bei einer exsudativen Perikarditis kann sich in unterschiedlichem Ausmaß manifestieren, abhängig von der Menge der angesammelten Flüssigkeit, der Akkumulationsrate und der Qualität der Anpassung an die Belastung des äußeren Perikardsegels. Wenn die Flüssigkeit allmählich eindringt, hat das Segel Zeit, sich anzupassen und zu dehnen: Der Druck im Perikard ändert sich unwesentlich, und die intrakardiale Zirkulation wird für lange Zeit kompensiert. Patienten mit exsudativer Perikarditis können unterschiedliche Mengen an Exsudat ansammeln - von 400-500 ml bis 1,5-2 Litern. Je größer das Volumen dieser Flüssigkeit ist, desto stärker werden die Organe und Nervenenden in der Nähe des Herzens komprimiert. [ 9 ]
Wenn sich das Exsudat in großen Mengen über einen kurzen Zeitraum ansammelt, hat das Perikard keine Zeit, sich anzupassen, der Druck im Perikardraum steigt deutlich an und es kommt zu einer Komplikation – einer Herzbeuteltamponade. [ 10 ]
Bei einer exsudativen Perikarditis kann es zu einer anschließenden Reorganisation der Flüssigkeit kommen, wobei Granulationen die Ursache sind. Diese Prozesse führen zu einer Verdickung des Perikards: Der Raum bleibt entweder erhalten oder wird obliteriert. [ 11 ]
Symptome exsudative Perikarditis
Das erste und wichtigste Symptom einer exsudativen Perikarditis sind Brustschmerzen, die sich bei tiefer Einatmung verstärken. Der Schmerz macht sich abrupt, heftig bemerkbar, manchmal wie ein Herzinfarkt. Im Sitzen lässt das Leiden des Patienten etwas nach.
Schmerzmerkmale bei exsudativer Perikarditis:
- beginnt abrupt, dauert lange (verschwindet manchmal nicht innerhalb mehrerer Tage);
- befindet sich hinter dem Brustbein oder leicht links davon;
- Ausstrahlung in den linken Arm, Schlüsselbein, Schulter, Nackenbereich und linke Unterkieferhälfte;
- verschwindet nicht nach der Einnahme von Nitroglycerin;
- verstärkt sich beim Einatmen, Husten oder Schlucken;
- wird in horizontaler Position schlimmer, insbesondere wenn Sie versuchen, auf dem Rücken zu liegen;
- nimmt beim Sitzen und Vorbeugen ab.
Fieber kommt seltener vor.
Es ist wichtig zu verstehen, dass eine exsudative Perikarditis häufig gleichzeitig mit anderen Herzerkrankungen auftritt, insbesondere mit einem Myokardinfarkt. Daher kann sich das klinische Bild unter Berücksichtigung einer anderen Krankheit oder eines akuten Zustands erweitern, was die Diagnose erheblich erschwert.
Erste Anzeichen
Wenn sich Exsudat im Perikard ansammelt, treten Anzeichen einer Kompression des Myokards und der Atemwege auf. Die häufigsten Symptome sind:
- Brustschmerzen;
- anhaltendes Schluckauf;
- ein unerklärliches Gefühl des Unbehagens;
- anhaltender Husten;
- heisere Stimme;
- Gefühl von Luftmangel;
- Atembeschwerden im Liegen;
- periodische Bewusstseinsdepression.
Brustschmerzen ähneln manchmal Angina pectoris, Herzinfarkt oder Lungenentzündung:
- nimmt bei körperlicher Aktivität, Einatmen und Schlucken zu;
- verschwindet beim Vorbeugen in sitzender Position;
- beginnt abrupt und dauert lange;
- kann unterschiedliche Intensität haben;
- kann in die linke obere Extremität, die Schulter und den Nackenbereich ausstrahlen.
Position des Patienten mit exsudativer Perikarditis
Ein Patient mit exsudativer Perikarditis sitzt normalerweise leicht nach vorne geneigt: Diese Position hilft, Schmerzen zu lindern. Auch andere äußere Anzeichen fallen auf:
- die Haut ist blass, die Finger sind bläulich;
- die Brust schwillt an, die Venen im Hals schwellen an (sie kollabieren beim Einatmen nicht);
- der Herzschlag ist häufig, unregelmäßig, der Herzschlag ist nicht wahrnehmbar oder schwach;
- Herztöne werden bei der Auskultation abgeschwächt;
- Aszites nimmt zu, die Leber ist vergrößert.
Formen
Heute ist folgende Klassifikation der Perikarditis allgemein anerkannt:
- Nach den ätiologischen Merkmalen:
- bakterielle Perikarditis;
- infektiöse und parasitäre Perikarditis;
- nicht näher bezeichnete Perikarditis.
- Nach pathogenetischen und morphologischen Merkmalen:
- chronischer Klebstoff;
- chronische Konstriktion;
- nichtentzündliche Perikarditis ( Hydroperikard, Chyloperikard);
- Hämoperikard.
- Durch die Art des Flusses:
- akute exsudative Perikarditis;
- chronische exsudative Perikarditis.
Akute Perikarditis dauert weniger als sechs Wochen und chronische mehr als sechs Wochen. Die akute Form entwickelt sich vor dem Hintergrund eines Infektionsprozesses oder wird zu einer Komplikation von Sepsis, Tuberkulose, Rheuma usw. Die Entzündungsreaktion betrifft die äußeren und inneren Perikardblätter. Die Anfangsstadien der Pathologie treten meist ohne exsudative Phänomene auf, wie bei einer trockenen Perikarditis, aber später entwickelt sich eine exsudative Perikarditis.
Wenn die akute Form nicht rechtzeitig behandelt wird, entwickelt sie sich zu einer chronischen Form, bei der sich die Perikardblätter verdicken und verkleben: Es entsteht ein exsudativ-adhäsiver Prozess.
Exsudativ-adhäsive Perikarditis wird auch adhäsiv, adhäsiv genannt. Diese Einteilung gilt als bedingt. Dieser Name bezieht sich auf ein solches Ergebnis der Perikarditis, bei dem Restphänomene in Form eines Adhäsionsprozesses zwischen den Perikardblättern oder zwischen dem Perikard und benachbarten Organen beobachtet werden. Manchmal sammeln sich Kalziumkristalle im verhärteten Perikard an und die Verkalkung beginnt.
Komplikationen und Konsequenzen
Ein Perikarderguss kann durch Transsudat (Hydroperikarditis), Exsudat, eitrige Flüssigkeit (Pyoperikarditis) und Blut (Hämoperikarditis) repräsentiert werden. Große Mengen an Exsudat sind charakteristisch für Tumorprozesse, Tuberkulose, urämische oder cholesterinbedingte Formen der Perikarditis, Helminthiasis und Myxödem. Ein allmählich zunehmender Erguss manifestiert sich meist ohne Symptome, aber bei schneller Ansammlung von Exsudat kann eine Herzbeuteltamponade auftreten.
Die Herzbeuteltamponade ist ein Stadium der Dekompensation bei Herzkompression, bei dem sich Flüssigkeit im Perikardraum ansammelt und der Druck dort zunimmt. Die chirurgische Tamponade geht mit einem schnellen Druckanstieg einher, der im Falle einer Entzündungsreaktion mehrere Tage oder Wochen anhält.
Lokale Kompression kann zu Dyspnoe, Schluckbeschwerden, Heiserkeit, Schluckauf oder Übelkeit führen. Herzgeräusche sind „fern“. Bei Kompression der Lungenbasis ist ein dumpfes Gefühl unter dem linken Schulterblatt zu verspüren. Mit Beginn der Tamponade treten intrathorakale Beschwerden, Dyspnoe, Belastungstachypnoe mit Übergang zur Orthopnoe auf, Husten tritt auf, der Patient kann periodisch das Bewusstsein verlieren.
Eine Herzbeuteltamponade kann wiederum durch Nierenversagen, eine „Schockleber“, eine mesenteriale Ischämie und eine Vielzahl von Bauchorganen kompliziert werden.
Bei Schwierigkeiten bei der Diagnose werden eine Perikardiozentese, eine Perikardioskopie sowie eine Epikardial- und Perikardbiopsie durchgeführt (PCR, Immunchemie und Immunhistochemie werden eingesetzt).
Diagnose exsudative Perikarditis
Die Diagnose einer exsudativen Perikarditis erfolgt auf Grundlage der bei der körperlichen Untersuchung sowie der Labor- und Instrumentendiagnostik gewonnenen Informationen.
Eine ärztliche Untersuchung beinhaltet das Abhören des Herzens mit einem Stethoskop. Bei einer exsudativen Perikarditis kommt es zu einer Vorwölbung der Brustvorderfläche und einem leichten Ödem im Perikardbereich, einer Schwäche oder einem Verlust des Herzspitzenimpulses, erweiterten Grenzen der relativen und absoluten Herzdämpfung sowie einer Dumpfheit des Schlaggeräusches. Der Beginn der Komplikation – einer Herzbeuteltamponade – wird durch einen Anstieg des zentralvenösen Drucks, einen Abfall des arteriellen Drucks, eine erhöhte Herzfrequenz mit vorübergehender Herzrhythmusstörung und paradoxen Puls angezeigt. [ 12 ]
Die Analysen werden im allgemeinen diagnostischen Aspekt durchgeführt:
- allgemeiner Bluttest (mögliche Leukozytose, erhöhte BSG, Anzeichen einer sekundären Perikarditis);
- allgemeine Urinanalyse (Anzeichen eines nephrotischen Syndroms, Nierenversagen).
Zusätzlich diagnostiziert:
- Blutelektrolyte;
- Gesamtprotein und Fraktionen;
- Blutharnstoff;
- Kreatininspiegel und glomeruläre Filtrationsrate;
- AST, ALT, Bilirubin (gesamt, direkt);
- Lipidspektrum;
- Koagulogramm;
- Immunogramm;
- Tumormarker;
- PCR für Tuberkulose im Blut;
- antinukleäre Antikörper;
- Rheumafaktor;
- Schilddrüsenhormone;
- Procalcitonin-Test.
Die instrumentelle Diagnostik umfasst folgende Verfahren:
- Röntgenaufnahme des Brustkorbs;
- Echokardiographie, Elektrokardiographie;
- Perikardpunktion
Bei Verdacht auf eine Perikarditis wird eine Röntgenaufnahme verordnet, um den Exsudatspiegel im Perikardraum zu beurteilen. Der Herzschatten kann vergrößert erscheinen, wenn sich viel Flüssigkeit in der Höhle befindet. Bei einem relativ geringen Ergussvolumen weist die Röntgenaufnahme möglicherweise nicht auf eine Pathologie hin. Im Allgemeinen umfassen radiologische Anzeichen einer exsudativen Perikarditis einen vergrößerten Schatten und eine Glättung der Herzkontur, schwache Pulsation und eine Veränderung der Organform (Dreieck – bei länger anhaltendem chronischen Erguss). Zur Abklärung kann eine multispirale Computertomographie verordnet werden, die in der Regel das Vorhandensein von pathologischer Flüssigkeit und eine Verdickung der Perikardschichten bestätigt. [ 13 ]
Eine exsudative Perikarditis im EKG äußert sich in einer Abnahme der Amplitude aller Zähne. Mit zusätzlichem Ultraschall des Herzens (Echokardiographie) ist es möglich, die Einschränkung der Herzbeweglichkeit durch Flüssigkeit festzustellen. [ 14 ], [ 15 ]
Zur Klärung der Erkrankungsursache ist eine Perikardpunktion mit anschließender Untersuchung des Exsudats erforderlich. Die entnommene Flüssigkeit wird einer allgemeinen klinischen, bakteriologischen und zytologischen Analyse sowie einer Untersuchung auf AHAT- und LE-Zellen unterzogen. [ 16 ]
Differenzialdiagnose
Der Verlauf der exsudativen Perikarditis muss von einer schwerwiegenden Komplikation dieser Erkrankung – der Herzbeuteltamponade – unterschieden werden.
Klinisches Bild der Tamponade |
Veränderungen des Blutdrucks, erhöhte Herzfrequenz, paradoxer Puls, Kurzatmigkeit vor dem Hintergrund klarer Lungen. |
Provokationsmechanismen |
Medikamente (Antikoagulanzien, Thrombolytika), Herzoperationen, Katheterisierung, geschlossene Brustverletzungen, Tumorprozesse, Bindegewebserkrankungen, Sepsis oder Nierenversagen. |
Elektrokardiogramm |
Normale oder unspezifische ST-T-Veränderungen, Bradykardie, elektromechanische Dissoziation, elektrischer Alternans. |
Röntgenaufnahme des Brustkorbs |
Vergrößerung des Herzschattens vor dem Hintergrund klarer Lungenfelder. |
Echokardiogramm |
Diastolischer Kollaps der Vorderwand des rechten Ventrikels, Kollaps des rechten oder linken Vorhofs, erhöhte Steifheit der linken Ventrikelwand in der Diastole, erweiterte untere Hohlvene, „schwebendes“ Herz. |
Dopplerographie |
Verminderter systolischer und diastolischer venöser Blutfluss während der Einatmung, erhöhter Rückfluss des Blutes während der Vorhofkontraktion. |
Farbdoppler (M-Modus) |
Es sind deutliche respiratorische Schwankungen des Blutflusses an der Mitral-/Trikuspidalklappe zu beobachten. |
Herzkatheterisierung |
Die Diagnose wird bestätigt und hämodynamische Störungen werden beurteilt. |
Ventrikulographie |
Vorhofkollaps und kleine hyperaktive Kammern der Ventrikel. |
Koronarangiographie |
Kompression der Koronararterien in der Diastole |
CT |
Das subepikardiale Fett beider Ventrikel ist nicht sichtbar, was auf eine röhrenförmige Konfiguration der nach vorne verlagerten Vorhöfe hindeutet. |
Myokarditis und Perikarderguss treten häufig gemeinsam auf, was sich in einer allgemeinen oder lokalen Funktionsstörung des Herzmuskels äußert. Laborbefunde dieses Phänomens umfassen erhöhte Werte der kardialen Troponine I und T, der MB-Fraktion von CPK, des Myoglobinspiegels und des Tumornekrosefaktors im Blut. Das Elektrokardiogramm zeigt einen gleichzeitigen Anstieg der ST-Strecke.
Wen kann ich kontaktieren?
Behandlung exsudative Perikarditis
Die Behandlungstaktiken bei exsudativer Perikarditis hängen von den Ursachen und dem klinischen Verlauf der Erkrankung ab.
Unter den nichtsteroidalen Antirheumatika wird Ibuprofen bevorzugt, da es mit relativ seltenen Nebenwirkungen, einer positiven Wirkung auf den Koronarkreislauf und der Möglichkeit einer weiten Dosierungsanpassung verbunden ist. Normalerweise werden dem Patienten über einen langen Zeitraum (bis zum Verschwinden des Perikardexsudats) alle 7 Stunden 300-800 mg des Arzneimittels verschrieben. [ 17 ]
Zum Schutz des Verdauungstraktes werden allen Patienten Protonenpumpenhemmer verschrieben.
Kortikosteroide werden bei Indikation verschrieben:
- Bindegewebserkrankungen;
- autoreaktive Perikarditis;
- urämische Perikarditis.
Die intraperikardiale Verabreichung von Kortikosteroiden ist wirksam und hilft, die Entwicklung von Nebenwirkungen zu verhindern, die bei ihrer systemischen Anwendung auftreten. Vor dem Hintergrund einer schrittweisen Reduzierung der Prednisolon-Dosis wird Ibuprofen im Voraus verschrieben.
Bei einer Herzbeuteltamponade ist eine chirurgische Behandlung in Form einer Perikardpunktion angezeigt.
Wichtige Medikamente gegen Perikard-Exsudationskrankheit
Nichtsteroidale Antirheumatika (Ibuprofen 200–400 mg, Diclofenac 25–50 mg usw.) |
Bis zu 3-mal täglich als pathogenetische entzündungshemmende Behandlung. Nebenwirkungen: Magen-Darm-Beschwerden. |
Systemische Glukokortikoide (Prednisolon 5 mg, Prednisolon 25 mg/ml usw.) |
In individueller Dosierung als pathogenetische entzündungshemmende Behandlung bei systemischen Erkrankungen. |
Glukokortikoide zur intraperikardialen Verabreichung (Triamcinolon 1 ml/0,01 g, 1 ml/0,04 g usw.) |
Nach individuellem Protokoll. |
Protonenpumpenhemmer (Omeprazol 20 mg, Pantoprazol 20 mg) |
Einmal täglich zum Schutz des Verdauungstraktes. |
Acetylsalicylsäure 75 mg, 100 mg. |
Einmal täglich, wenn eine exsudative Perikarditis mit einem Infarkt einhergeht. |
Azathioprin 0,05 g |
1–2,5 mg/kg pro Tag in 1–2 Dosen, wenn nichtsteroidale Antirheumatika und Kortikosteroide unwirksam sind. |
Cyclophosphamid 50 mg, 100 mg |
Oral 1–5 mg/kg pro Tag, intravenös 10–15 mg/kg, wenn nichtsteroidale Antirheumatika und Kortikosteroide unwirksam sind. |
Aminoglykoside (Tobramycin 1 ml 4%) |
Bei bakterieller exsudativer Perikarditis 1–2-mal täglich, bis klinische Anzeichen einer Eradikation auftreten (1–3 Wochen). |
Antiarrhythmika (Amiodaron 150 mg in Ampullen, 200 mg in Tabletten; Verapamil 5 mg in Ampullen, 40-80 mg in Tabletten) |
1-2 mal täglich zur Beseitigung und Vorbeugung von Herzrhythmusstörungen. |
Inotropika (Dobutamin 20 ml 250 mg) |
Mit starkem Blutdruckabfall und peripherem Kollapsbild. Nebenwirkungen: Schwindel, Kopfschmerzen. |
Physiotherapeutische Behandlung
Bei chronischer exsudativer Perikarditis wird während der Remission eine Massage empfohlen. Massieren Sie Rücken, untere Gliedmaßen (beginnend mit den proximalen Teilen), Brust und Bauch. Die angewandten Techniken sind Streichen, Reiben, Kneten und Muskelschütteln, ausgenommen Schläge und Quetschungen. Eine Massagesitzung dauert etwa 15 Minuten. Der Kurs umfasst 10 bis 15 Sitzungen. Nach der Massage wird eine Sauerstofftherapie durchgeführt.
Bei Herzrhythmusstörungen werden therapeutisches Körpertraining, Gehen, Skifahren und Schwimmen empfohlen. Physiotherapiekurse werden mit musikalischer Begleitung durchgeführt. Vor dem Schlafengehen werden der Kragenbereich, der Rücken und die unteren Extremitäten massiert. Nadel- und Sauerstoffbäder, Elektrophorese, Elektroschlaf und eine Diättherapie mit zusätzlicher Vitaminisierung der Lebensmittel werden empfohlen.
Nach Abschluss der Kur empfiehlt sich eine Spa-Behandlung mit Schwimmen, Spaziergängen am Ufer und Sauerstoffcocktails.
Kräuterbehandlung
Eine gute Hilfe bei der Behandlung der exsudativen Perikarditis sind Volksheilmittel. Hausgemachte und erschwingliche Rezepte stärken das Herz, verbessern die Durchblutung, stellen das Wohlbefinden und die Herzfunktion wieder her.
- Aufguss aus Alant-Rhizom und Hafer. 100 g Haferkörner nehmen, mit der Schale abspülen, mit 500 ml Trinkwasser aufgießen, aufkochen und vom Herd nehmen. 100 g zerkleinertes Alant-Rhizom dazugeben, erneut aufkochen, vom Herd nehmen, abdecken und 2 Stunden ziehen lassen. Anschließend abseihen und 2 TL Honig hinzufügen. Einnahme nach Schema: Zwei Wochen lang dreimal täglich 100 ml des Mittels eine halbe Stunde vor den Mahlzeiten trinken.
- Bohnenbrühe. Bohnenschoten (2 EL) zermahlen, 1 Liter Wasser hinzufügen, zum Kochen bringen und fünf Minuten kochen lassen. Je 1 EL Weißdorn, Herzgespann, Minze und Maiglöckchen hinzufügen und weitere 3 Minuten kochen lassen. Zugedeckt 4 Stunden ziehen lassen und anschließend abseihen. Das Mittel im Kühlschrank aufbewahren. Dreimal täglich 4 EL eine halbe Stunde vor den Mahlzeiten einnehmen.
- Weißdorn-Abkochung. 500 g Weißdornbeeren nehmen, mit 1 Liter Wasser aufgießen, zum Kochen bringen und 15 Minuten kochen lassen, abseihen und abkühlen lassen. 20 g Honig hinzufügen und umrühren. Einen Monat lang täglich 2 EL des Mittels vor den Mahlzeiten einnehmen.
- Viburnum-Aufguss. Nehmen Sie 500 g Beeren (getrocknet, frisch, gefroren), gießen Sie 1 Liter kochendes Wasser darüber und lassen Sie es 1,5 Stunden ziehen. Trinken Sie zweimal täglich 200 ml mit Honig. Die Behandlungsdauer beträgt 1 Monat, nach 2 Monaten kann die Behandlung wiederholt werden.
- Distelabkochung. Nehmen Sie 1 EL. des medizinischen Rohstoffs, gießen Sie 250 ml Wasser hinzu und kochen Sie es 15 Minuten lang. Abkühlen lassen, filtern und 4-mal täglich 100 ml einnehmen, bis sich der Zustand verbessert.
Chirurgische Behandlung
Absolute Indikationen für eine Perikardiozentese bei exsudativer Perikarditis sind:
- Herzbeuteltamponade;
- große Menge Exsudat im Perikardraum;
- Verdacht auf eitrige oder tuberkulöse Perikarditis, neoplastischer Perikarderguss.
Eine Aortendissektion gilt als Kontraindikation für den Eingriff. Relative Kontraindikationen können eine nicht korrigierte Koagulopathie, eine Antikoagulanzientherapie und eine Thrombozytopenie sein.
Die Perikardiozentese erfolgt unter Durchleuchtungskontrolle und EKG-Kontrolle über den Zugang unterhalb des Schwertfortsatzes. Eine lange Nadel mit Mandrin wird in Richtung der linken Schulter vorgeschoben, wobei ein Winkel von 30° zur Hautoberfläche eingehalten wird, um eine Schädigung der Herz-, Perikard- und inneren Brustarterien zu vermeiden. Regelmäßig wird versucht, das Exsudat abzusaugen.
Nach korrekter Katheterplatzierung wird das Exsudat portionsweise, maximal 1000 ml auf einmal, entfernt, um eine akute Dilatation des rechten Ventrikels und die Entwicklung eines plötzlichen Dekompressionssyndroms zu vermeiden. Die Drainage wird fortgesetzt, bis das Ergussvolumen auf weniger als 25 ml pro Tag (alle 5 Stunden) sinkt. [ 18 ]
Alle Patienten werden überwacht, um eine Dekompensation, die nach einer Perikarddrainage auftreten kann, frühzeitig zu erkennen. Die Behandlung zielt in erster Linie auf die Beseitigung der Ursache des Perikardergusses ab, nicht auf die Beseitigung des Ergusses selbst.
Mögliche Komplikationen der Perikardiozentese:
- Myokardperforation;
- Hämatothorax, Pneumothorax;
- Luftembolie;
- Arrhythmie (oft vasovagale Bradykardie);
- Infektion;
- Schäden an den Bauchorganen und dem Bauchfell.
Die einzige radikale Methode zur Behandlung der chronischen Konstriktion bei exsudativer Perikarditis ist die chirurgische Perikardiektomie. [ 19 ]
Verhütung
Nachdem sich der Patient von einer exsudativen Perikarditis erholt hat, werden die folgenden Präventionsregeln festgelegt:
- Langzeitanwendung nichtsteroidaler Antirheumatika mit Absetzen nach Beseitigung des Perikardexsudats.
- Rechtzeitiger Einsatz von Kortikosteroiden in individuell abgestimmter Dosierung.
- Setzen Sie die Kortikosteroide schrittweise ab (über mindestens drei Monate) und wechseln Sie zu nichtsteroidalen Antirheumatika.
- Vorbeugung von Magen-Darm-Erkrankungen, die mit der Langzeitanwendung nichtsteroidaler entzündungshemmender Medikamente und Kortikosteroide verbunden sind.
- Bei Anzeichen einer Herzbeuteltamponade rechtzeitig eine Perikardpunktion durchführen.
- Rechtzeitige Perikardiektomie bei symptomatischer konstriktiver Perikarditis.
- Behandlung der Grunderkrankung (Tumorprozesse, Tuberkulose, Systemerkrankungen etc.).
- Nach Abschluss der Behandlung der akuten exsudativen Perikarditis wird der Patient 12 Monate lang beobachtet, um Exazerbationen oder Komplikationen rechtzeitig zu erkennen. Blutuntersuchungen, Elektrokardiogramme und Echokardiogramme werden alle drei Monate durchgeführt.
Im Allgemeinen trägt die rechtzeitige Diagnose von Herzerkrankungen und die Behandlung anderer Krankheitsprozesse, die sich auf den Herzbereich ausbreiten können, zu einer deutlichen Verringerung des Risikos der Entwicklung einer exsudativen Perikarditis bei.
Die wichtigsten vorbeugenden Maßnahmen sind folgende:
- Beseitigung schlechter Gewohnheiten;
- richtige Ernährung;
- Normalisierung der Arbeits- und Ruhezeiten;
- aktiver Lebensstil;
- Vermeidung von Stress und Unterkühlung;
- rechtzeitige Behandlung jeglicher Pathologien im Körper;
- Abhärtung, Stärkung des Immunsystems;
- rechtzeitige Arztbesuche, auch zu Vorsorgeuntersuchungen.
Prognose
Die Hauptkomplikation einer akuten exsudativen Perikarditis ist eine Herzbeuteltamponade. Bei jedem dritten Patienten breitet sich der Entzündungsprozess auf den Herzmuskel aus, was zu paroxysmalem Vorhofflimmern oder supraventrikulärer Tachykardie führt. Die exsudative Perikarditis entwickelt sich häufig zu einer chronischen oder konstriktiven Form.
Eine korrekte und rechtzeitige Behandlung ohne Komplikationen garantiert eine Genesung in etwa drei Monaten. Der Patient kehrt allmählich zu seinem normalen Lebensrhythmus zurück. Eine längere Rehabilitation wird bei der Entwicklung einer wiederkehrenden Erkrankung diskutiert, wenn es zu einer periodischen, wiederholten Ansammlung von Exsudat kommt. [ 20 ]
Die postoperative Genesung dauert in der Regel länger: Der Patient wird eine Woche lang stationär behandelt und dann unter weiterer kardiologischer Beobachtung an seinen Wohnort entlassen. Die vollständige Wiederherstellung der Herzfunktion erfolgt nach etwa 6 Monaten. [ 21 ]
Mit der Entwicklung einer Herzbeuteltamponade steigt das Sterberisiko des Patienten deutlich an. Im Allgemeinen hängt die Prognose von der Ursache der Pathologie und der Aktualität von Diagnose und Behandlung ab. [ 22 ]
Eine exsudative Perikarditis ohne Herzbeuteltamponade hat eine relativ günstige Prognose. Eine vollständige Therapie oder Operation kann die Herzfunktion wiederherstellen, und der Patient gilt als praktisch genesen. Die Lebenserwartung kann aufgrund der Bildung zahlreicher Verwachsungen auch nach der Operation verkürzt sein.

