
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Postphlebitis-Syndrom der unteren Gliedmaßen
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
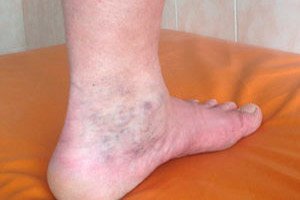
Ein Syndrom ist ein Komplex von Symptomen, der unter bestimmten Bedingungen vor dem Hintergrund bestehender Gesundheitspathologien auftritt. So kann sich vor dem Hintergrund von Krampfadern und Phlebothrombose ein Symptomkomplex namens „postthrombophlebitisches Syndrom“ (PTFS) entwickeln. Ein Merkmal des PTFS ist, dass die dafür charakteristischen schweren Symptome einige Zeit nach einer akuten Thrombose auftreten und es noch schwieriger ist, sie zu bekämpfen als die Grunderkrankung.
Ursachen postthrombotisches Syndrom
Bei der Betrachtung der Ursachen verschiedener Pathologien stoßen wir meist auf eine Situation, in der mehrere Faktoren gleichzeitig eine bestimmte Krankheit verursachen können. Beim postthrombophlebitischen Syndrom ist die Ursache für sehr unangenehme Symptome eine – ein Thrombus in den Gefäßen der unteren Extremitäten und die dadurch verursachten hämodynamischen Störungen.
Wir wissen bereits, dass jede Behinderung des Blutflusses dessen Intensität verringert, wodurch die Organe, deren Blutversorgung durch das erkrankte Gefäß erfolgte, leiden. Bei den unteren Extremitäten gelten zwei Erkrankungen als eine der häufigsten Ursachen für Durchblutungsstörungen:
- Phlebothrombose, bei der die Thrombusbildung in den tiefen Hauptvenen beginnt, die zwischen Muskelgewebe verlaufen,
- Thrombophlebitis, die in den meisten Fällen eine Komplikation von Krampfadern ist, wenn sich Blutgerinnsel in den oberflächlichen Venen in der Nähe des Unterhautfettgewebes bilden.
Das postthrombophlebitische Syndrom ist ein Komplex von Symptomen, die für eine tiefe Venenthrombose (Phlebothrombose) charakteristisch sind und laut Statistik bei 10-20% der Weltbevölkerung diagnostiziert werden. Und etwa 2-5% der Menschen bemerken mehrere Jahre nach einem akuten Anfall einer Gefäßthrombose ausgeprägte Symptome eines PTFS, die vor dem Hintergrund einer sich entwickelnden chronischen Veneninsuffizienz auftreten.
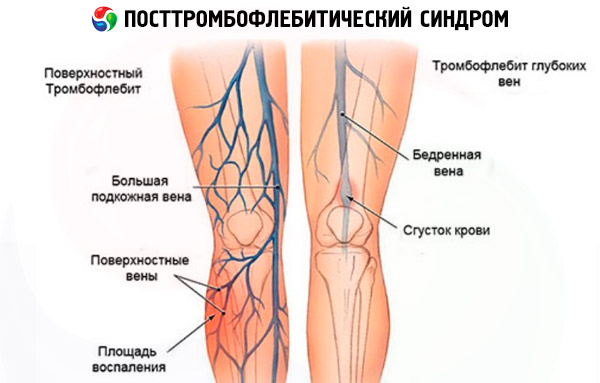
Obwohl PTSF hauptsächlich bei Patienten mit Phlebothrombose diagnostiziert wird, gelten alle Venenerkrankungen, die ein Risiko für Thrombusbildung und Venenverschluss bergen (Krampfadern, Thrombophlebitis), als Risikofaktoren für die Entwicklung eines postthrombophlebitischen Syndroms. In diesem Fall ist die Phlebothrombose eine Komplikation der oben genannten Erkrankungen. Andererseits ist PTSF selbst durch eine sekundäre Venendilatation und die daraus resultierende Beeinträchtigung des Weichteiltrophismus gekennzeichnet.
Pathogenese
Die Ursache der Symptome der postthrombophlebitischen Venenthrombose ist ein Blutgerinnsel (Thrombus), das sich im Gefäßlumen bildet, entlang dieses wandern, an Größe zunehmen und schließlich eine akute Durchblutungsstörung in den unteren Extremitäten verursachen kann. Die Pathogenese des postthrombophlebitischen Syndroms beruht auf dem Verhalten des Thrombus in der Vene.
Das entstehende Blutgerinnsel hat zwei Wege der Selbstverwirklichung:
- Lyse oder Auflösung des Thrombus (je früher und schneller dies geschieht, desto weniger negative Folgen hat es),
- eine Veränderung der Struktur eines ungelösten Thrombus mit Bildung von dichtem Bindegewebe, das beim Wachsen das Lumen des Gefäßes blockiert und die Blutzirkulation darin stört (Gefäßverschluss).
Das Ergebnis hängt davon ab, welcher Prozess überwiegt: Lyse oder Ersatz des Thrombus durch Bindegewebe.
In den meisten Fällen erfolgt die Thrombuslyse unter dem Einfluss von Enzymen und Medikamenten innerhalb kurzer Zeit und das Lumen der tiefen Venen wird wiederhergestellt. Dies schließt eine erneute Thrombusbildung nicht aus, aber Symptome eines PTFS werden ebenfalls nicht beobachtet.
Es kommt vor, dass der Thrombus nicht vollständig, sondern nur teilweise resorbiert wird, was den Blutfluss behindert, jedoch nicht so schwerwiegend ist, dass irreversible Gewebetrophiestörungen auftreten. Obwohl im Laufe der Zeit nicht ausgeschlossen werden kann, dass sie weiterhin auftreten, ist es schwierig, die Zerstörung der Strukturen, die für die Blutbewegung durch die Venen verantwortlich sind, zu vermeiden, wenn die Entzündung im Gefäßgewebe nicht beseitigt wird.
Wenn sich der Thrombus aus irgendeinem Grund längere Zeit nicht auflöst, den Blutfluss blockiert und hämodynamische Störungen verursacht, leiden sowohl das Gefäß selbst als auch die von ihm versorgten Organe. Normalerweise beginnt die Thrombuslyse einige Monate nach ihrer Entstehung. Sie tritt vor dem Hintergrund eines entzündlichen Prozesses in den Venenwänden auf. Je länger die Entzündung anhält, desto höher ist das Risiko der Bildung von Bindegewebe.
In diesem Fall kommt es zu einer Überwucherung des Bindegewebes, zur Zerstörung der nahegelegenen Klappen der Hauptvenen, die entlang der Gefäße verteilt sind und nach dem Prinzip einer Pumpe arbeiten, die das Blut zum Herzen leitet, und zu einer schwerwiegenden, irreversiblen Störung der Blutzirkulation in diesen Venen.
Tatsache ist, dass der Entzündungsprozess den Zustand der Venenwände und -klappen der unteren Extremitäten beeinflusst. Parallel zu den Veränderungen des Thrombus werden die Klappen allmählich über mehrere Monate oder Jahre zerstört. Die Zerstörung der Klappen führt zu einem Anstieg des Blutdrucks in den Gefäßen, sie laufen über, und die durch den Entzündungsprozess geschwächten sklerotischen Venenwände können diesem Druck und dieser Dehnung nicht standhalten. In den tiefen Venengefäßen kommt es zu einer Blutstagnation.
Normalerweise fließt das Blut in den unteren Extremitäten von unten nach oben, und das Blut gelangt von den oberflächlichen in die tiefen Gefäße und nicht umgekehrt. Wenn der Klappenapparat der tiefen Venen beschädigt ist und diese Gefäße überlaufen, sind auch die Perforansvenen, die als Übergänge zwischen den oberflächlichen und tiefen Venengefäßen gelten, daran beteiligt. Die Perforansvenen können den Blutdruck in den tiefen Venen nicht mehr halten und lassen ihn in die entgegengesetzte Richtung fließen.
Das Versagen der Hauptvenen und die Unfähigkeit, Blut effektiv zu pumpen, führt dazu, dass Blut in kleine Gefäße gelangt, die für einen so starken Druck nicht ausgelegt sind und zudem überdehnt werden. Dieses Phänomen wird als Krampfadern bezeichnet und ist in diesem Fall eine Folge des postoperativen Venensyndroms.
Alle Venen der unteren Extremitäten sind an dem pathologischen Prozess beteiligt, der schwere hämodynamische Störungen und damit auch die lebenswichtigen Prozesse des umgebenden Gewebes verursacht. Schließlich erhalten sie Nährstoffe und Sauerstoff über den Blutfluss, aber wenn das Blut stagniert, wird es nicht mit nützlichen Substanzen und Sauerstoff angereichert. Weichteile, in denen der Stoffwechsel gestört ist, beginnen zuerst zu leiden.
Eine schwere Veneninsuffizienz führt zu Schwellungen der Beine und zur Bildung langfristig nicht heilender trophischer Geschwüre auf der Haut der unteren Extremitäten. Schwellungen der Beine werden durch erhöhten Druck in den Blutgefäßen verursacht, wodurch der flüssige Teil des Blutes teilweise in das umliegende Gewebe abfließt. Dies führt zu einer Verringerung des in den Gefäßen verbleibenden Blutvolumens, und die Schwellung selbst verhindert die Freisetzung und das Eindringen von Nährstoffen aus dem Blut in die tiefen Schichten der Weichteile. Dies führt zur Bildung von Geschwüren auf der Haut und in schweren Fällen zu gangränösen Veränderungen in tieferen Strukturen.
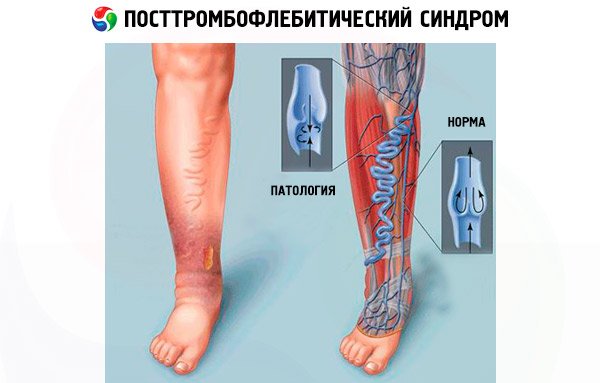
Der Blutdruck in den Gefäßen der unteren Extremitäten erreicht im Stehen sein Maximum. Es ist nicht verwunderlich, dass Patienten mit PTFS bereits nach kurzem Stehen eine starke Schwellung der Beine und ein schmerzhaftes Schweregefühl verspüren.
Da die Ursache des Geschehens ein Thrombus ist, ist es sinnvoll, die Faktoren zu erwähnen, die zu seiner Entstehung führen können. Zu den häufigsten Ursachen für Blutgerinnsel in Blutgefäßen zählen:
- Erkrankungen, die zu einer erhöhten Blutviskosität führen, einschließlich schwerer Herz- und Lungenerkrankungen,
- chirurgische Eingriffe, bei denen Blutgefäße beschädigt werden,
- langfristige Immobilisierung, die zu Blutstauung und entzündlichen Prozessen in den Gefäßen führt,
- Schädigung der Innenwände von Blutgefäßen durch Krankheitserreger oder Chemikalien, einschließlich Arzneimitteln,
- verschiedene Gliedmaßenverletzungen.
Übergewicht, Diabetes, Beckenkrebs, hormonelle Medikamente (Kortikosteroide, Verhütungsmittel), Schwangerschaft und Geburt wirken sich negativ auf den Zustand der Venen der unteren Extremitäten aus. Diese Faktoren selbst verursachen kein postthrombophlebitisches Syndrom, können aber Venenerkrankungen und Thrombosen verursachen, die manchmal eine Komplikation des postthrombophlebitischen Syndroms darstellen.
Symptome postthrombotisches Syndrom
Einige Autoren bezeichnen PTFS als Krankheit, da die für dieses Syndrom charakteristischen Symptome eine Manifestation einer venösen Insuffizienz sind, die zu ernsthaften Gesundheitsproblemen führt. Nicht umsonst wird das postthrombophlebitische Syndrom als schwer behandelbare Pathologie bezeichnet, da es durch einen chronischen Verlauf mit fortschreitenden Symptomen gekennzeichnet ist.
Als erste Anzeichen eines PTFS können die folgenden Erscheinungsformen angesehen werden, auf die es sich zu achten lohnt, ohne auf das Auftreten charakteristischerer Symptome zu warten:
- das Auftreten eines durchscheinenden Netzwerks von Kapillaren, Besenreisern oder kleinen Verdickungen in Form von Tuberkeln, die sich entlang der Venen bilden, auf der Haut der Beine (laut verschiedenen Quellen werden bei 25-60 % der Patienten mit postthrombophlebitischem Syndrom sekundäre Krampfadern der oberflächlichen Venen beobachtet),
- schwere, langfristige, anhaltende Schwellung des Gewebes der unteren Extremitäten, die nicht mit einer Nierenerkrankung verbunden ist (dieses Symptom ist typisch für alle Patienten, obwohl sein Schweregrad variieren kann),
- ein Gefühl müder Beine und Schweregefühl in ihnen selbst bei leichter Belastung (zum Beispiel musste eine Person 10-15 Minuten in der Schlange stehen),
- Episoden von Beinkrämpfen, die nicht mit dem Aufenthalt in kaltem Wasser zusammenhängen (meistens treten sie nachts auf und stören den Schlaf der Patienten),
- beeinträchtigte Empfindlichkeit des Gewebes der unteren Extremitäten,
- das Auftreten eines Gefühls wackeliger Beine als Folge von längerem Stehen oder Gehen.
Wenig später treten Schmerzen und ein Spannungsgefühl in den Beinen auf, die nur durch Anheben des Gliedmaßes über den Horizont gelindert werden können, um den Blutabfluss zu gewährleisten. Die Patienten versuchen, sich hinzulegen oder zumindest hinzusetzen und das schmerzende Gliedmaß in eine horizontale Position zu bringen, um den Blutdruck in den Gefäßen zu senken. In diesem Fall erfahren sie eine spürbare Linderung.
Es ist zu beachten, dass das Auftreten der ersten Symptome eines PTFS nicht unbedingt den Beginn der Erkrankung anzeigt. Die venöse Insuffizienz ist eine fortschreitende Erkrankung, die mit der Thrombusauflösung beginnt. Ihre ersten Anzeichen können jedoch erst nach einigen Monaten, meist nach 5–6 Jahren, beobachtet werden. So treten im ersten Jahr nach einem akuten Thromboseanfall nur bei 10–12 % der Patienten Symptome eines PTFS auf. Diese Zahl steigt stetig an, je näher sie der Sechsjahresgrenze kommt.
Das Hauptsymptom des postthrombophlebitischen Syndroms ist eine ausgeprägte Schwellung des Schienbeins. Warum ist das Schienbein betroffen? Der Blutfluss in den Venen verläuft von unten nach oben, und unabhängig davon, wo der Thrombus das Gefäß blockiert, kommt es im Bereich unterhalb des Thrombus zu einer Stauung. Dies betrifft das Schienbein, den Bereich des M. gastrocnemius und das Sprunggelenk.
Durch erhöhten Blutdruck sammelt sich Flüssigkeit in den Muskeln, die erst nach Wiederherstellung des Lumens des betroffenen Gefäßes abfließen kann. Die Situation wird durch die daraus resultierende Störung des Lymphflusses, die für eine venöse Insuffizienz charakteristisch ist, noch komplizierter. Durch die Notwendigkeit, große Flüssigkeitsmengen zu entfernen, kommt es zu einer kompensatorischen Ausdehnung der Lymphgefäße, was sich negativ auf deren Tonus auswirkt, die Funktion der Klappen verschlechtert und zu einem Versagen des Lymphsystems führt.
Das Ödemsyndrom bei PTFS ist weit verbreitet und hartnäckig. Nach mehreren Monaten bildet sich anstelle der ödematösen Weichteile von Schienbein und Knöchel dichtes, unelastisches Bindegewebe, das Nervenfasern und Blutgefäße komprimiert und so die Situation verkompliziert, was zu Sensibilitätsstörungen und Schmerzen in den Beinen führt.
Am häufigsten treten Schwellungen im Unterschenkel auf: Schienbein und Knöchel. In einigen Fällen, wenn der Thrombus hoch liegt (die Becken- oder Oberschenkelvenen sind betroffen), können Schwellungen auch im Unterschenkel und Knie auftreten. Mit der Zeit kann die Schwellung etwas abnehmen, sie verschwindet jedoch nicht vollständig.
Ödeme beim postthrombophlebitischen Syndrom weisen eine deutliche Ähnlichkeit mit dem gleichen Symptom bei Krampfadern der Beine auf. Abends ist das Ödem stärker ausgeprägt, was beim Anziehen von Schuhen und beim Schließen von Reißverschlüssen an Stiefeln gewisse Schwierigkeiten verursacht. Das rechte Bein ist in der Regel weniger betroffen als das linke.
Aufgrund der Schwellung des Weichgewebes im Laufe des Tages sind am Abend Streifen und Dellen auf der Haut zu sehen, die durch die Kompression des Gummibands von Socken und engen Schuhen entstehen.
Morgens ist die Schwellung des betroffenen Beins geringer, aber auch nach einer Nachtruhe verschwindet das Gefühl müder Beine und Schweregefühl nicht. Der Patient kann unter leichten oder starken, bohrenden Schmerzen in der Extremität leiden, die durch Bewegung etwas gelindert werden. Es besteht der Wunsch, das Bein im Fuß zu strecken, aber es können Krämpfe auftreten. Krämpfe können auch auftreten, wenn die betroffene Extremität übermüdet ist, wenn der Patient lange stehen oder gehen muss.
Die mit dem postoperativen Syndrom verbundenen Schmerzen sind nicht akut, was sie jedoch nicht weniger schmerzhaft macht. Es handelt sich um einen dumpfen Schmerz, begleitet von einem Spannungsgefühl aufgrund der Überfüllung der Blutgefäße und der Schwellung der Weichteile. Nur durch Anheben des Beins über den Horizont kann Linderung erreicht werden, was jedoch nur eine vorübergehende Lösung des Schmerzproblems darstellt.
Im Gegensatz zum Ödemsyndrom ist das Vorhandensein von Schmerzen bei PTFS jedoch nicht zwingend erforderlich. Manche Patienten verspüren Schmerzen nur beim Drücken auf das Gewebe des schmerzenden Beins im Bereich der Wadenmuskulatur oder der Innenkante der Fußsohle.
Mit fortschreitender Veneninsuffizienz treten an der Innenseite der Knöchel und Schienbeine langfristige, nicht heilende Wunden – trophische Geschwüre – auf. Dieses Symptom tritt bei jedem hundertsten Patienten mit postthrombophlebitischem Syndrom auf. Solche Wunden treten jedoch nicht plötzlich auf. Es gibt einige Anzeichen, die dem Ulkusprozess vorausgehen:
- Das Auftreten von Hyperpigmentierungen im unteren Teil des Schienbeins und des Knöchels, die das Bein ringförmig umgeben. Die Haut kann einen leuchtend rosa oder rötlichen Farbton annehmen, was durch das Eindringen roter Blutkörperchen aus den betroffenen Venen in die Unterhaut erklärt wird.
- Anschließend verändert sich die Hautfarbe in diesem Bereich und wird dunkler mit einem bräunlichen Farbton.
- Auch die Tasteigenschaften der Weichteile verändern sich. Haut und Muskeln verdichten sich, es können Dermatitis und nässende Ekzeme am Körper auftreten und es kann zu Hautjucken kommen.
- Wenn Sie tiefer graben, können Sie das Vorhandensein von Entzündungsherden sowohl im oberflächlichen als auch im tiefen Gewebe der unteren Extremitäten erkennen.
- Aufgrund chronischer Durchblutungsstörungen kommt es zu einer Verkümmerung der Weichteile und einer weißlichen Verfärbung.
- Im letzten Stadium der PTFS bilden sich an der Stelle der Lokalisation degenerativer Veränderungen im Muskelgewebe und Unterhautgewebe spezifische Wunden, aus denen ständig Exsudat freigesetzt wird.
Es ist zu beachten, dass das postthrombophlebitische Syndrom bei verschiedenen Menschen unterschiedlich verlaufen kann. Bei manchen Patienten treten die Symptome schnell und vollständig auf, während andere die Krankheit möglicherweise nicht einmal vermuten.
Formen
Das postthrombophlebitische Syndrom kann in verschiedenen Formen auftreten. Am häufigsten sind die ödematösen und ödematös-varikösen Varianten der Pathologie. Im ersten Fall ist das Hauptsymptom eine starke Schwellung der Extremitäten, im zweiten Fall treten Krampfadern auf, die durch eine abends verstärkte Gewebeschwellung, das Auftreten von Gefäßnetzen am Körper und Verschlüsse entlang der tiefen Venen gekennzeichnet sind.
Nach der weltberühmten Klassifikation, die von den Wissenschaftlern GH Pratt und MI Kuzin Mitte der sechziger Jahre des letzten Jahrhunderts entwickelt wurde, gibt es vier Arten des postthrombophlebitischen Syndroms, einer Pathologie, die eine Folge einer akuten Venenthrombose ist:
- Ödem-Schmerzen. Die Hauptsymptome sind Schwellungen der Beine, Schweregefühl, Blähungen und Schmerzen in den Beinen, insbesondere bei längerem Stehen oder Gehen, sowie Krämpfe in den unteren Extremitäten.
- Krampfadern. Das Ödemsyndrom ist in diesem Fall weniger ausgeprägt, aber es sind Symptome sekundärer Krampfadern erkennbar.
- Gemischt. Es ist durch eine Kombination von Symptomen früherer Krankheitsformen gekennzeichnet.
- Ulzerativ. Die am wenigsten verbreitete Art des postoperativen Thrombozytopenie, die durch das Auftreten von trophischen Geschwüren an den Beinen gekennzeichnet ist.
Wie bereits erwähnt, handelt es sich bei der PTBS um eine fortschreitende Erkrankung, die in ihrer Entwicklung drei Hauptstadien durchläuft:
- Stadium 1 – Schwere-Beine-Syndrom, bei dem Symptome wie Schwellung der betroffenen Extremität am Ende des Tages, Schmerzen darin, ein Völlegefühl und Müdigkeit bei der geringsten Anstrengung vorherrschen.
- Stadium 2 – degenerative Gewebeveränderungen aufgrund trophischer Störungen: ausgedehntes, ständiges Ödemsyndrom, Gewebeverdichtung, Hautverfärbung, Auftreten von Ekzemen und Entzündungsherden.
- Stadium 3 – Bildung trophischer Geschwüre.
Es gibt eine weitere Klassifikation aus dem Jahr 1972, die vom sowjetischen Chirurgen W.S. Savelyev verfasst wurde. Demnach wird das postthrombophlebitische Syndrom in folgende Typen und Formen unterteilt:
- Durch Lokalisierung des betroffenen Bereichs:
- femoropopliteale oder untere Form (Schwellung ist hauptsächlich im Bereich des Schienbeins und des Knöchels lokalisiert),
- iliofemorale oder mittlere Form (Ödeme können den distalen Teil des Oberschenkels, den Kniebereich oder das Schienbein betreffen)
- obere Form (die untere Hohlvene ist betroffen, das gesamte Glied kann anschwellen).
- Nach der Größe des betroffenen Gebiets:
- gemeinsame Form,
- lokalisierte Form.
- Nach Form (Symptomen):
- ödematös,
- ödematöse Krampfadern.
VS Savelyev identifiziert die folgenden Stadien des postthrombophoben Syndroms:
- Kompensationsphase,
- Stadium der Dekompensation ohne Auftreten trophischer Störungen,
- Stadium der Dekompensation mit Störung des Gewebetrophismus und Auftreten von Geschwüren.
Nach der 1980 von den russischen Wissenschaftlern LI Klioner und VI Rusin entwickelten Klassifikation wird das postthrombophlebitische Syndrom unterteilt in:
- durch Lokalisierung der betroffenen Vene:
- untere Hohlvene (Stamm und Segmente),
- Beckenvene,
- iliofemorale Gefäße,
- femorale Segmente venöser Gefäße.
- je nach Zustand der Gefäßdurchgängigkeit:
- Obliteration oder vollständige Verstopfung der Venen,
- Rekanalisierung (teilweise oder vollständige Wiederherstellung der Durchgängigkeit venöser Gefäße).
- nach dem Grad der Durchblutungsstörung:
- kompensierte Form
- unterkompensierte Form
- dekompensierte Form des PTFS.
Da es sich beim PTFS um eine klinische Manifestation einer chronischen Veneninsuffizienz handelt, verwenden Ärzte häufig die internationale Klassifikation der CVI nach dem 1994 entwickelten CEAP-System. Demnach können folgende Grade der Veneninsuffizienz unterschieden werden:
- Es ist durch das völlige Fehlen von Krankheitssymptomen gekennzeichnet, die bei der körperlichen Untersuchung oder Palpation festgestellt wurden.
- das Auftreten von Besenreisern (Teleangiektasien) und durchscheinenden Gefäßen mit einem Durchmesser von bis zu 3 mm in Form dunkler Streifen oder eines Netzes,
- Krampfadern (das Auftreten dunkler, eher weicher Knoten und hervortretender Venen),
- Ödeme (Austritt von Wasser und Elektrolyten aus erkrankten Gefäßen in das umliegende Gewebe),
- das Auftreten von Hautsymptomen, die Venenerkrankungen entsprechen:
- eine Veränderung der Hautfarbe zu Braun und Schwarz, die durch das Austreten und die Zerstörung roter Blutkörperchen verursacht wird, wodurch Hämoglobin freigesetzt wird, das die dunkle Farbe der Haut verursacht,
- Verdichtung der Weichteile durch Sauerstoffmangel und Aktivierung der Leukozyten (Lipodermatosklerose),
- das Auftreten von Entzündungsherden mit ekzematösen Hautausschlägen und einem erosiven Prozess, hervorgerufen durch eine Verlangsamung des Blutflusses und die Aktivierung von Entzündungsmediatoren.
- das Auftreten eines trophischen Geschwürs vor dem Hintergrund bestehender Hautsymptome, das anschließend heilt,
- schwere Störungen des Gewebetrophismus, die das Auftreten von langfristig nicht heilenden trophischen Geschwüren provozierten.
Innerhalb dieses Systems gibt es auch eine Skala, nach der ein Patient eine Invaliditätsrente erhalten kann:
- 0 – keine Krankheitssymptome,
- 1 – die bestehenden Symptome erlauben es dem Patienten, ohne besondere unterstützende Maßnahmen arbeitsfähig zu bleiben,
- 2 – die Krankheitssymptome verhindern nicht, dass die Person einer Vollzeitbeschäftigung nachgeht, sofern unterstützende Maßnahmen zur Verfügung stehen,
- 3 – Unterstützende Maßnahmen und die laufende Therapie ermöglichen dem Patienten keine volle Arbeitsaufnahme, er wird als arbeitsunfähig anerkannt.
Komplikationen und Konsequenzen
Das postthrombophlebitische Syndrom ist eine fortschreitende chronische Pathologie, die in den meisten Fällen als Komplikation bestehender Venenerkrankungen entzündlich-degenerativer Natur angesehen wird. Es sollte gesagt werden, dass PTFS keine so gefährliche Komplikation ist wie die Ablösung und Migration eines Thrombus bei einer akuten Thrombose der Venen der unteren Extremitäten. Das Syndrom hat einen ziemlich schweren Verlauf und ein unangenehmes Krankheitsbild, führt aber an sich nicht zum Tod des Patienten, obwohl es sein Leben erheblich erschwert.
Es ist unmöglich, das PTFS vollständig zu beseitigen. Eine wirksame Therapie und eine Anpassung des Lebensstils können das Fortschreiten trophischer Störungen nur hemmen. Langfristige Ödeme verursachen Lymphflussstörungen und die Bildung eines Lymphödems, einer starken Schwellung des Beingewebes aufgrund einer Stagnation im Lymphsystem. In diesem Fall vergrößert sich die Extremität stark, wird dichter, ihre Beweglichkeit ist eingeschränkt, was letztendlich zu einer Behinderung führen kann.
Die Entstehung von Lymphödemen ist auch mit trophischen Störungen der Weichteile verbunden. Eine Atrophie der Weichteile führt zu einer Abnahme ihres Tonus, einer Beeinträchtigung der Sensibilität der Extremität und damit zu einer Einschränkung der motorischen Aktivität, die zu einem teilweisen oder vollständigen Verlust der Arbeitsfähigkeit führt.
Mit der Zeit können am Körper Geschwüre auftreten, die nässen und nicht heilen wollen, da die Fähigkeit zur Geweberegeneration nun merklich nachlässt. Und jede offene Wunde kann als Risikofaktor für die Entwicklung eines Infektionsprozesses angesehen werden. Das Eindringen von Infektionen, Staub und Schmutz in die Wunde ist mit einer Blutvergiftung oder der Entwicklung eines eitrig-nekrotischen Prozesses (Gangrän) behaftet. Ein Mensch kann einfach ein Glied verlieren, wenn sein Leben davon abhängt.
In jedem Fall führt das Fortschreiten der posttraumatischen Belastungsstörung, unabhängig von der Form des Syndroms, letztendlich zu einer Behinderung. Wie schnell dies geschieht, hängt von den Maßnahmen ab, die ergriffen werden, um den Krankheitsverlauf zu verlangsamen. Es ist sehr wichtig zu verstehen, dass Veneninsuffizienz nicht nur ein kosmetischer Defekt in Form einer Schwellung der Extremität und geschwollener Venen ist. Dies ist ein ernstes Problem, das die Lebensqualität und die beruflichen Fähigkeiten des Patienten beeinträchtigt, was für Menschen im erwerbsfähigen Alter wichtig ist. Und obwohl der Prozess irreversibel ist, besteht immer die Möglichkeit, ihn zu stoppen und den Beginn der Behinderung zu verzögern.
Diagnose postthrombotisches Syndrom
Das postthrombophlebitische Syndrom ist ein Symptomkomplex, der verschiedenen Entwicklungsstadien einer Veneninsuffizienz entspricht, die verschiedene Ursachen haben kann. Für einen Phlebologen ist es sehr wichtig, diese Ursachen zu ermitteln und zu versuchen, die Schwere der Symptome, die das Leben der Patienten so stark beeinträchtigen, durch eine verordnete Behandlung zu reduzieren.
Das klinische Bild der Erkrankung, d. h. die Symptome, die während der körperlichen Untersuchung, Palpation und Befragung des Patienten aufgedeckt werden, helfen, eine vorläufige Diagnose zu stellen. In vielen Fällen klagen die Patienten jedoch über nichts und können sich nicht an eine Episode einer akuten Thrombose der Gefäße der unteren Extremitäten erinnern. Wenn es sich um eine Verstopfung großer Gefäße handelt, können starke Schmerzen, Schweregefühl und ein Spannungsgefühl im Bein, Gewebeödeme, erhöhte Körpertemperatur und Schüttelfrost auftreten. Eine Thrombose kleiner Venen manifestiert sich jedoch möglicherweise überhaupt nicht, sodass sich eine Person möglicherweise nicht einmal an ein solches Ereignis mit so unangenehmen Folgen erinnert.
Die in diesem Fall vorgeschriebenen Tests (allgemeiner Bluttest und Koagulogramm) können nur die Tatsache einer Entzündung und einer erhöhten Blutgerinnung erfassen, die ein prädisponierender Faktor für die Bildung von Blutgerinnseln ist. Auf dieser Grundlage kann der Arzt eine der folgenden Pathologien annehmen: Thrombophlebitis, Krampfadern, Gefäßthrombose oder deren Komplikation - postthrombophlebitische Erkrankung.
Wenn der Patient zuvor wegen Gefäßerkrankungen Hilfe gesucht hat, kann der Arzt leichter von der Entwicklung eines postoperativen Thrombozytopenie ausgehen. Beim ersten Besuch ist es jedoch nicht so einfach, die Ursachen der unangenehmen Symptome zu verstehen, die bei den oben beschriebenen Pathologien ähnlich sind. Hier hilft die instrumentelle Diagnostik, die hilft, die Durchgängigkeit der Gefäße zu beurteilen, Krampfaderherde zu erkennen und Rückschlüsse auf das Vorhandensein von trophischen Gewebeschäden zu ziehen, die nicht sichtbar sind.
Bisher wurden Venenerkrankungen mithilfe von Tests diagnostiziert. Ein Beispiel hierfür war der Delbe-Perthes-„Marschtest“, bei dem das Bein des Patienten im Oberschenkelbereich mit einem Tourniquet abgebunden und er aufgefordert wurde, 3–5 Minuten zu marschieren. Der Kollaps und die Schwellung der subkutanen Gefäße dienten zur Beurteilung der Durchgängigkeit der tiefen Venen. Dieser Test lieferte jedoch viele fehlerhafte Ergebnisse, sodass seine Relevanz in Frage gestellt wurde.
Pratts Test Nr. 1 dient ebenfalls der Beurteilung des Zustands tiefer Gefäße. Hierzu wird der Schienbeinumfang des Patienten in der Mitte gemessen. Anschließend wird das Bein in liegender Position mit einem elastischen Verband fest verbunden, um eine Kompression der subkutanen Gefäße zu erzeugen. Nachdem der Patient 10 Minuten lang aufgestanden ist und sich aktiv bewegt hat, wird er gebeten, über seine Gefühle zu sprechen und das Volumen des Schienbeins visuell zu beurteilen. Schnelle Ermüdung und Schmerzen im Bereich der Wadenmuskulatur sowie eine Vergrößerung des Schienbeinumfangs, die mit einem Messgerät gemessen wird, deuten auf eine Erkrankung der tiefen Venen hin.
Die Funktion und der Zustand der Perforansvenenklappen konnten mit dem Pratt-Test Nr. 2 unter Verwendung eines Gummiverbandes und einer Aderpresse, dem Sheinis-Test mit drei Aderpressen und einer modifizierten Version dieses Tests von Talman beurteilt werden. Die Troyanov- und Gakkenbrukh-Tests wurden verwendet, um den Zustand der oberflächlichen Venen zu beurteilen.
Diese Untersuchungen liefern dem Arzt ausreichend Informationen, da keine Möglichkeit besteht, instrumentelle Untersuchungen durchzuführen. Zwar sind die meisten medizinischen Einrichtungen heute mit der notwendigen Ausrüstung ausgestattet, und dazu gehören nicht nur Ultraschallgeräte (US). Es muss gesagt werden, dass der Informationsgehalt und die Genauigkeit der Ergebnisse instrumenteller Forschungsmethoden deutlich höher sind als die der aufgeführten diagnostischen Tests.
Heutzutage erfolgt die genaue Diagnostik von Venenerkrankungen mittels Ultraschall-Duplex-Scanning (USDS). Mit dieser Methode lassen sich sowohl Thromben in tiefen Venen als auch Verengungen des Gefäßlumens aufgrund der Ansammlung thrombotischer Massen oder der Proliferation von Bindegewebe während der Thrombusauflösung diagnostizieren. Die auf dem Computermonitor angezeigten Informationen ermöglichen dem Arzt, den Schweregrad der Erkrankung zu beurteilen, d. h., wie stark die thrombotischen Massen den Blutfluss blockieren.
Nicht weniger relevant beim postthrombophlebitischen Syndrom ist eine Methode zur Diagnose von Erkrankungen der Venen der unteren Gefäße wie die Dopplerographie (UZGD). Diese Studie ermöglicht es Ihnen, die Gleichmäßigkeit des Blutflusses zu beurteilen, die Ursache seiner Verletzung zu ermitteln, die Funktionsfähigkeit der Venenklappen und die Kompensationsfähigkeit des Gefäßbettes zu beurteilen. Normalerweise sollte der Arzt glatte Venenwände ohne Fremdeinschlüsse in den Gefäßen sehen, und die Klappen sollten im Takt der Atmung rhythmisch schwingen.
Besonders beliebt ist die Farbdoppler-Kartierung bei der postoperativen Venenthrombose (PTFS). Mit ihrer Hilfe werden Bereiche mit fehlendem Blutfluss aufgrund von Venenverstopfungen durch thrombotische Massen erkannt. An der Stelle der Thrombuslokalisation können mehrere Bypass-Blutflusswege (Kollateralen) nachgewiesen werden. Ein solcher Blutfluss unterhalb der Okklusionszone reagiert nicht auf Atembewegungen. Oberhalb der verstopften Vene empfängt das Gerät kein reflektiertes Signal.
Die funktionelle dynamische Phlebographie (eine Methode zur Beurteilung des Gefäßzustands) mit Kontrastmittel wird bei der postoperativen Venenthrombose deutlich seltener durchgeführt. Mit ihrer Hilfe lassen sich Unregelmäßigkeiten in den Konturen der Venengefäße, ein umgekehrter Blutfluss von tiefen zu oberflächlichen Venen durch erweiterte Perforansvenen und das Vorhandensein von Kollateralen erkennen. Bei bestimmten Übungen kann eine Verlangsamung der Kontrastmittelabfuhr aus den Venengefäßen und ein fehlendes Kontrastmittel im Bereich des Venenokklusionsbereichs beobachtet werden.
Auch diagnostische Verfahren wie die Computer- und Magnetresonanzvenographie ermöglichen die Feststellung von Gefäßverschlüssen. Sie geben jedoch keine Auskunft über den dynamischen Zustand des Venensystems.
Eine zusätzliche diagnostische Methode für Venenerkrankungen ist die Phlebomanometrie, mit der der intravenöse Druck gemessen werden kann. Mittels Radionuklidphlebographie werden Art und Richtung des Blutflusses nicht nur in den unteren Extremitäten, sondern im gesamten Venensystem bestimmt.
Differenzialdiagnose
Die Differentialdiagnostik des postthrombophlebitischen Syndroms ermöglicht die Abgrenzung des PTFS von Erkrankungen mit ähnlichem Symptomkomplex. Es ist sehr wichtig zu verstehen, womit der Arzt es zu tun hat: mit Krampfadern, die durch Vererbung oder den Lebensstil des Patienten verursacht werden, oder mit sekundären Krampfadern, die typisch für eine postthrombotische Erkrankung sind. Das PTFS entwickelt sich als Folge einer Venenthrombose, die in der Anamnese angegeben sein kann. Oder es werden solche Momente wie der „verstreute“ Charakter der Krampfadern, der für die meisten Patienten typisch ist, ein hoher Schweregrad der trophischen Störungen, Beschwerden in den Beinen beim Tragen von elastischen Strümpfen, Strumpfhosen, hohen Socken, beim Anlegen eines elastischen Verbandes – in Fällen, in denen eine Kompression oberflächlicher Venen vorliegt – darauf hingewiesen.
Eine akute Venenthrombose, die in ihren Symptomen ebenfalls der postthrombophlebitischen Thrombose ähnelt, ist durch starke, drückende Schmerzen in den Beinen gekennzeichnet, die den Patienten in einen Zustand der Benommenheit versetzen. Darüber hinaus dauert die akute Phase der Erkrankung nicht länger als 2 Wochen, danach klingen die Symptome ab, ohne dass trophische Veränderungen auftreten. Nach einigen Monaten und Jahren können erneut Beschwerden in den Beinen auftreten, die auf die Entwicklung eines postthrombophlebitischen Syndroms hinweisen können.
Eine Volumenzunahme der unteren Extremitäten kann auch bei angeborenen antriofenösen Fisteln beobachtet werden. In diesem Fall können die Beine jedoch auch länger werden, es treten zahlreiche Krampfadern, übermäßiger Haarwuchs und unförmige dunkle Flecken in unterschiedlicher Reihenfolge auf.
Patienten mit Herz- und Nierenversagen können auch über ausgeprägte Schwellungen der Beine klagen. In diesem Fall handelt es sich jedoch nur um Schwellungen, und es treten keine Schmerzen oder trophischen Veränderungen auf. Darüber hinaus ist bei PTFS am häufigsten ein Bein betroffen, in dem sich der Thrombus gebildet hat, während bei Herz- oder Nierenversagen Schwellungen an beiden Gliedmaßen gleichzeitig auftreten.
Ein weiteres Paar von Gefäßpathologien, die die gleichen Symptome wie PTFS aufweisen, sind die obliterierende Endarteriitis und die Arteriosklerose der Gefäße der unteren Extremitäten. In diesem Fall handelt es sich jedoch nicht um Schäden an venösen Gefäßen, sondern an großen und kleinen peripheren arteriellen Gefäßen, die bei der instrumentellen Diagnostik festgestellt werden können.
Wen kann ich kontaktieren?
Behandlung postthrombotisches Syndrom
Lesen Sie mehr über die Behandlung in diesen Artikeln:
Traditionelle Medizin und Behandlung des postthrombophlebitischen Syndroms mit Hilfe von Medikamenten und Operationen.
Verhütung
Wie wir sehen, ist die Behandlung des postthrombophlebitischen Syndroms eine undankbare Aufgabe. Viele Patienten von Gefäßchirurgen werden wahrscheinlich der Aussage zustimmen, dass es einfacher wäre, die Krankheit zu verhindern, als sich jetzt mit ihren Folgen auseinanderzusetzen. Die Prävention des postthrombophlebitischen Syndroms besteht jedoch darin, Episoden akuter Venenthrombosen zu verhindern, was in der Tat eher den Anforderungen eines gesunden Lebensstils entspricht.
Die wichtigsten Regeln zur Vorbeugung einer Gefäßthrombose und ihrer Komplikationen sind die folgenden:
- Verzicht auf schlechte Gewohnheiten, sei es Alkoholkonsum, Rauchen oder Essstörungen. Alkoholismus und Rauchen haben eine toxische Wirkung auf den Körper, die die Blutqualität und den Zustand der Gefäße beeinträchtigen kann. Übermäßiges Essen führt zu Übergewicht und erhöhter Belastung der unteren Gliedmaßen und all ihrer Strukturen (Gefäße, Knochen, Knorpel, Muskeln usw.).
- Präferenz für eine ausgewogene Ernährung. Die Ernährung eines Menschen sollte eine große Anzahl von Produkten mit einem hohen Gehalt an Vitaminen, Mineralstoffen, Aminosäuren und Bioflavonoiden enthalten – all jenen Substanzen, die am Aufbau lebender Zellen und ihren lebenswichtigen Prozessen beteiligt sind. Die Anzahl fett- und kohlenhydratreicher Gerichte sollte jedoch begrenzt werden, insbesondere wenn eine Person bereits übergewichtig ist oder an Diabetes leidet.
- Im Frühling und Winter, wenn unser Körper nicht genügend Nährstoffe über die Nahrung erhält, müssen wir ihn mit Vitamin- und Mineralstoffkomplexen aus der Apotheke bei der Aufrechterhaltung seiner Funktionen unterstützen.
- Es ist wichtig, auf Ihr Trinkverhalten zu achten. Unzureichende Flüssigkeitsaufnahme führt oft zu einer erhöhten Blutviskosität. Ärzte empfehlen, mindestens 2 Liter Wasser pro Tag zu trinken, einschließlich der Flüssigkeit in Getränken, Vorspeisen und Säften.
Bei Problemen mit dem Magen-Darm-Trakt, die von Durchfall und Erbrechen begleitet werden, ist eine Dehydrationstherapie erforderlich, die eine Blutverdickung und die Bildung von Blutgerinnseln verhindert.
- Hypodynamie ist der beste Freund aller stagnierenden Phänomene, einschließlich Veneninsuffizienz. Ein sitzender Lebensstil und sitzende Arbeit führen zu einer Verlangsamung des Zellstoffwechsels. Daher Übergewicht, Stoffwechselstörungen, Schwächung der Blutgefäße usw.
Neben täglichen körperlichen Übungen sollten Sie Spaziergänge an der frischen Luft, Radfahren, Schwimmen und Yoga in Ihr Leben integrieren.
Bei der Arbeit am Computer oder anderen sitzenden Tätigkeiten ist es wichtig, Pausen einzulegen. Dabei empfiehlt es sich, mit den Fersen auf den Boden zu klopfen, auf den Zehen zu gehen, von der Ferse auf die Zehen abzurollen, die Knie anzuheben usw.
- Bei Blutgerinnungsstörungen ist es wichtig, die vom Arzt verordneten Antikoagulanzien einzunehmen und beginnende Venenerkrankungen zu behandeln, ohne abzuwarten, bis sie sich mit allerlei Komplikationen bemerkbar machen.
Es macht keinen Sinn, das postthrombophlebitische Syndrom als eigenständige Erkrankung zu betrachten, da es nicht allein auftritt, sondern eine Folge einer akuten Gefäßthrombose ist. Eine Thrombose ist jedoch nichts anderes als eine Folge eines ungesunden Lebensstils. Eine Pathologie, deren Auftreten in den meisten Fällen hätte vermieden werden können. In unserem Leben achten wir jedoch meist erst dann auf unsere Gesundheit, wenn Krankheitssymptome auftreten und Prävention irrelevant wird und Behandlungsverfahren weichen.
Prognose
Trotz der Vielzahl bestehender Methoden zur konservativen und chirurgischen Behandlung des postthrombophlebitischen Syndroms und der Anwendung verschiedener nicht-traditioneller Therapiemethoden für diese Pathologie bleibt die Prognose der Erkrankung ungünstig. Selbst wirksame chirurgische Behandlungsmethoden führen nur dann zu guten Ergebnissen, wenn der Patient jung ist und die Erkrankung nicht fortgeschritten ist. Bei der Zerstörung des Venenklappenapparates besteht wenig Hoffnung auf ein positives Ergebnis, da sich Klappenprothesen noch in der Entwicklungsphase befinden.
Das PTFS ist eine fortschreitende Venenerkrankung. Eine langfristige Remission ist heute nur noch möglich, wenn der Zerstörungsprozess der Venengefäße und ihrer Klappen verlangsamt wird. Eine stabile Remission ist in diesem Fall nur möglich, wenn der Patient alle Anweisungen und Empfehlungen des Arztes konsequent und regelmäßig befolgt.
Auch wenn die unangenehmen Symptome des postthrombophlebitischen Syndroms verschwunden sind und der Patient eine spürbare Linderung verspürt, ist es noch zu früh, die Behandlung abzubrechen. Schließlich besteht weiterhin das Risiko einer erneuten Gefäßthrombose, und um einen Rückfall der Krankheit zu verhindern, müssen die Patienten für einen bestimmten Zeitraum Antikoagulanzien einnehmen, die das Blut verdünnen und die Thrombozytenaggregation verhindern.
Die Dauer der Antikoagulationstherapie kann je nach Krankheitsstadium und den Ursachen variieren. Wie lange der Patient die oben genannten Medikamente einnehmen muss und wie oft die Behandlung wiederholt werden muss, bestimmt der behandelnde Arzt, bei dem der Patient lebenslang registriert ist. In der Regel dauert die Behandlung mindestens sechs Monate, und bei wiederkehrenden Thrombosen werden Antikoagulanzien lebenslang verschrieben. Wenn nichts unternommen wird, schreitet die Krankheit fort und die Person wird bald einfach behindert.
Die schlechteste Prognose haben Patienten mit trophischen Geschwüren, da langfristig nicht heilende Wunden bakterielle Infektionen anziehen, die eitrige Prozesse und Gewebenekrosen verursachen. In einigen Fällen entwickelt sich Gangrän, und das Bein muss amputiert werden. Und selbst wenn es nicht dazu kommt, passt sich der chronische Entzündungsprozess im Körper selbst an die Gesundheit und das Wohlbefinden eines Menschen an, was zu Störungen des Immunsystems und der Entwicklung von Allergien führt.


 [
[