
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Atherosklerose der Nierenarterien
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
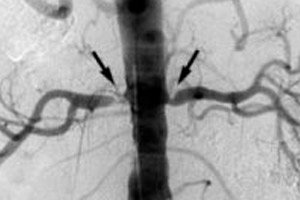
Mittlere und große Arterien des Gehirns, des Herzens und vieler lebenswichtiger Organe sowie der unteren Extremitäten sind anfällig für arteriosklerotische Läsionen. Arteriosklerose der Nierenarterien sowie anderer viszeraler arterieller Gefäße ist mit einer Verdickung ihrer Wände und einer Verengung des Lumens verbunden. Laut ICD-10 lautet der Code dieser Krankheit (in der Klasse der Erkrankungen des Kreislaufsystems) I70.1. [ 1 ]
Epidemiologie
Klinischen Statistiken zufolge macht die Nierenarterienarteriensklerose 90 % aller Fälle von Nierengefäßläsionen aus. Das Alter der meisten Patienten liegt über 60 Jahre.
Die Prävalenz der familiären Hypercholesterinämie wird auf einen Fall pro 250–300 Personen geschätzt.
Eine mit Arteriosklerose verbundene Nierenarterienstenose (mit einer Reduktion des Gefäßlumens um 60 % oder mehr) wird bei 15 % der Patienten festgestellt. [ 2 ]
Ursachen Atherosklerose der Nierenarterien
Die Nierenarterienarteriensklerose ist eine Nierengefäßerkrankung, deren Hauptursachen mit einer Hyperlipidämie (Dyslipoproteinämie oder Hyperlipoproteinämie) und einer Störung des Fettstoffwechsels und der Fetttransportmechanismen zusammenhängen. Dadurch steigt der Cholesterinspiegel im Blut an und es entwickelt sich eine Hypercholesterinämie. [ 3 ]
In der Regel ist das proximale Drittel der Nierenarterie oder deren Mündung betroffen, die Erkrankung kann aber auch die perirenale Aorta betreffen. In fortgeschrittenen Fällen kann eine segmentale und diffuse Arteriosklerose der intrarenalen interlobulären Arterien beobachtet werden.
Darüber hinaus muss berücksichtigt werden, dass 30–50 % der Patienten mit atherosklerotischer Nierenarterienverengung symptomatische Koronar-, Hirn- oder periphere arterielle Läsionen aufweisen.
Lesen Sie auch – Arteriosklerose – Ursachen und Risikofaktoren
Risikofaktoren
Zu den Risikofaktoren für atherosklerotische Läsionen der Nierenarterienwände zählen: zu hohe Cholesterin-, Low-Density-Lipoprotein- (LDL) und Triglyceridwerte im Blut, hoher Blutdruck (arterielle Hypertonie), Rauchen, schlecht eingestellter Diabetes mellitus, metabolisches Syndrom und Fettleibigkeit, Bewegungsmangel und mangelnde Aufnahme gesättigter Fettsäuren sowie ein Alter von über 55–60 Jahren.
Das Risiko einer Nierenarterienarteriensklerose ist bei familiärer Hypercholesterinämie erhöht, die durch Mutationen im LDLR-Gen (kodiert das Low-Density-Lipoprotein-Rezeptor-Adapterprotein 1), im APOB-Gen (kodiert das wichtigste LDL-Protein – Apolipoprotein B) und im PCSK9-Gen (kodiert ein Enzym der Proproteinkonvertasen-Familie, das an der Cholesterinhomöostase beteiligt ist) verursacht wird.
Zu den Risikofaktoren gehört eine Hyperhomocysteinämie – eine Ansammlung der Aminosäure Homocystein (die beim Abbau von Proteinen entsteht) im Körper, insbesondere bei niedrigem Schilddrüsenhormonspiegel und einem Mangel an Folsäure oder Cyanocobalamin (Vitamin B12). [ 4 ]
Pathogenese
Die Pathogenese der fokalen Verdickung oder Verdickung der Arterienwände bei Arteriosklerose wird durch die Bildung atheromatöser oder atherosklerotischer Plaques (Cholesterinablagerungen) auf der inneren Auskleidung der Arterie (Tunica intima) erklärt, die mit Endothel ausgekleidet ist. Dieses reguliert den Tonus, die Hämostase und Entzündungsreaktionen im gesamten Kreislauf. Weitere Informationen finden Sie unter. - Arterien
Die Bildung von Plaques erfolgt schrittweise. Das arterielle Endothel reagiert auf verschiedene mechanische und molekulare Reize mit der Bildung freier Radikale und der Aktivierung entzündungsfördernder Faktoren, was zu Schäden und Funktionsstörungen der Gefäßendothelzellen führt.
Zunächst kommt es zu einer Ablagerung von durch freie Radikale oxidierten LDL-Cholesterinpartikeln an der Innenwand des Gefäßes, was zur Ansammlung von Leukozyten und monozytischen Zellen – Makrophagen – führt.
Darüber hinaus bilden sich unter der Einwirkung zellulärer und interzellulärer Adhäsionsmoleküle, die von Fettablagerungen angezogen werden, Schaumzellen, eine Art Makrophagen in Fettablagerungen, die Low-Density-Lipoproteine durch Endozytose absorbieren (freies Cholesterin gelangt in das endoplasmatische Retikulum der Makrophagen, wird dort verestert und gespeichert). Gleichzeitig sezernieren Schaumzellen, die Fetteinschlüsse atheromatöser Plaques in der Intima von Blutgefäßen bilden, proinflammatorische Zytokine, Chemokine und reaktive Sauerstoffspezies.
Wenn die Ablagerungen zunehmen, können sie verhärten, in das Lumen der Arterie hineinragen und den Blutfluss verringern. [ 5 ]
Symptome Atherosklerose der Nierenarterien
Das Heimtückische an der Arteriosklerose der Nierenarterien ist, dass sie im Anfangsstadium latent, also asymptomatisch verläuft.
Und die Symptome beginnen sich Jahre später als anhaltende arterielle Hypertonie zu manifestieren, die als renovaskuläre, vasorenale oder nephrogene (renale) Hypertonie definiert wird. Das heißt, die Patienten leiden unter Symptomen von Bluthochdruck (die auch nach der Einnahme von Medikamenten zur Senkung des Blutdrucks nicht verschwinden).
Als nächstes kommt es aufgrund einer Verengung der Nierenarterien zu einer Verschlechterung der Nierenfunktion – mit einer Erhöhung der Proteine im Urin – Proteinurie, mit Schwellungen der Knöchel oder Füße aufgrund von Flüssigkeitsansammlungen.
Eine Verschlechterung der Blutversorgung der Nieren führt zu einer Ischämie des Nierengewebes und einer fortschreitenden Schädigung mit dem Auftreten von Symptomen eines chronischen Nierenversagens. [ 6 ]
Komplikationen und Konsequenzen
Die wichtigsten Komplikationen und Folgen atherosklerotischer Läsionen der Nierenarterien sind:
- Lebensbedrohlicher, anhaltender Blutdruckanstieg;
- Atherosklerotische Nierenarterienstenose; [ 7 ]
- Ischämische Nephropathie und funktionelles Nierenversagen verbunden mit vermindertem Nierenblutfluss und unzureichender Blutversorgung des Organs;
- Entwicklung einer atheroembolischen Nierenerkrankung bei Patienten mit schwerer Arteriosklerose – Verstopfung der Arteriolen durch Partikel zerstörter atherosklerotischer Plaques der Nierenarterien, die in den Blutkreislauf gelangt sind;
- Fortschreiten der systemischen Atherosklerose und Entwicklung eines kardialen Destabilisierungssyndroms mit Übergang zu Herz-Kreislauf-Erkrankungen. Einigen Daten zufolge wird bei 12-39 % der Patienten mit atherosklerotischer Stenose der Nierenarterien eine koronare Herzkrankheit diagnostiziert (die innerhalb von fünf Jahren um fast 50 % fortschreitet).
Darüber hinaus bildet sich beim Zerfall einer atherosklerotischen Plaque ein Blutgerinnsel (Thrombus), das den Blutfluss blockiert und zu einer plötzlichen, katastrophalen Thrombose führen kann. Ein sich lösendes Gerinnsel kann zum plötzlichen Tod führen. [ 8 ]
Diagnose Atherosklerose der Nierenarterien
Die Diagnose beginnt mit einer Überprüfung der Krankengeschichte des Patienten, einschließlich der Familienanamnese und einer körperlichen Untersuchung.
Blutuntersuchungen auf LDL, HDL, LDL-CS, Gesamtcholesterin und Triglyceride, Protein und C-reaktives Protein, Kreatinin, Harnstoffstickstoff und Homocystein sowie die Hormone Renin und Aldosteron sind erforderlich. Blut- und Urinuntersuchungen zur Beurteilung der Nierenfunktion sind ebenfalls erforderlich.
Die instrumentelle Diagnostik umfasst: Nierenultraschall, Ultraschall-Doppler- Gefäßniere, Computertomographie-Angiographie (CTA), Magnetresonanz-Angiographie (MRA). [ 9 ]
Differentialdiagnostisch wird eine Nierenarterienthrombose, eine fibromuskuläre Dysplasie (Hyperplasie) der Gefäßwand und eine diabetische Nephropathie abgeklärt.
Lesen Sie auch - Nierenarterienstenose - Diagnose
Wen kann ich kontaktieren?
Behandlung Atherosklerose der Nierenarterien
Die Behandlung der Hypercholesterinämie erfolgt medikamentös, wobei die wichtigsten Medikamente cholesterinsenkende Lipidsenker verschiedener pharmakologischer Gruppen sind. [ 10 ]
Kann zugewiesen werden:
- Arzneimittel aus der Gruppe der Statine (Hemmer des Enzyms HMG-CoA-Reduktase, das den Cholesterinstoffwechsel unterstützt): Simvastatin (Simvacard, Vabadin), Fluvastatin, Lovastatin ( Mevacor ), Rosuvastatin und andere. Diese Mittel sind jedoch bei unkontrolliertem Diabetes und Hypothyreose kontraindiziert.
- Medikamente, die Gallensäuren im Darm binden: Colestiramin (Colestid, Cholestiramin, Colestipol usw.). Ihre Anwendung kann mit Nebenwirkungen wie Sodbrennen, Übelkeit, Erbrechen, Verstopfung oder Durchfall einhergehen. Sie werden nicht verschrieben bei Blutgerinnungsstörungen, gastroösophagealem Reflux und Magengeschwüren, Autoimmunleberzirrhose und Gallensteinen.
- Wirkstoffe, die die Cholesterinsynthese in der Leber hemmen: Fenofibrat (Lipantil), Clofibrat (Atromid-C), Bezafibrat, Atorvastatin (Atoris, Tulip), Gemfibrozil (Lopid). Es ist zu beachten, dass Fibrosäurepräparate Bauch- und Muskelschmerzen, Herzrhythmusstörungen und Cholelithiasis verursachen können.
- Selektive Cholesterinabsorptionshemmer Ezetimib (Ezetrol, Lipobon);
- Niacin - Vitamin PP (Nikotinsäure).
Weitere Informationen in den Artikeln:
- Arteriosklerose - Behandlung
- Behandlung von hohem Cholesterinspiegel
- Pillen gegen hohen Cholesterinspiegel
Darüber hinaus ist die Behandlung von arterieller Hypertonie und Diabetes notwendig, da diese Begleiterkrankungen das Fortschreiten der Nierenarterienarteriensklerose beschleunigen. Achten Sie außerdem auf eine gesunde Ernährung. Details:
Die chirurgische Behandlung mit Ballonangioplastie und perkutaner Stenteinlage des betroffenen Gefäßes wird verwendet, um das Lumen der Nierenarterie im Falle einer Stenose wiederherzustellen. [ 11 ]
Verhütung
Die Vorbeugung der Nierenarteriensklerose besteht darin, den Anstieg des Cholesterin- und LDL-Spiegels im Blut zu verhindern. Dazu ist es notwendig:
- Mit dem Rauchen aufhören;
- Eliminieren Sie Transfette aus Ihrer Ernährung und ergänzen Sie sie durch Obst und Gemüse sowie gesunde Fette (die in Nüssen und Meeresfrüchten enthalten sind).
- Zur Kontrolle des Blutzuckerspiegels;
- Befreien Sie sich von überschüssigem Gewicht und bewegen Sie sich mehr.
Prognose
Bei der Arteriosklerose der Nierenarterien handelt es sich um eine fortschreitende Erkrankung. Eine Stenose dieser Gefäße, die in 80 % der Fälle mit atherosklerotischen Läsionen einhergeht, beeinträchtigt die Prognose hinsichtlich einer verminderten Nierenfunktion und führt häufig zu einem terminalen Stadium.

