
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Vollständiger Herzblock
Facharzt des Artikels
Zuletzt überprüft: 29.06.2025
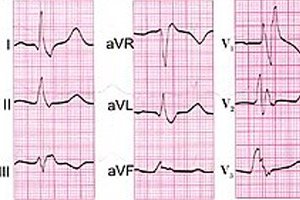
Unter allen Arten von Funktionsstörungen des Reizleitungssystems des Herzens, das den Rhythmus des Herzschlags sicherstellt und den Koronarblutfluss steuert, ist der komplette Herzblock – mit völligem Stopp der Übertragung elektrischer Impulse zwischen den Vorhöfen und den Herzkammern – die schwerwiegendste. [ 1 ]
Epidemiologie
Die Inzidenz eines kompletten AV-Blocks wird auf 0,02–0,04 % der Gesamtbevölkerung geschätzt. Ein AV-Block dritten Grades wird bei 0,6 % der Patienten mit Hypertonie, bei etwa 5–10 % der Patienten mit einem Myokardinfarkt der unteren Herzwand und bei der gleichen Anzahl von Menschen über 70 Jahren mit Herzerkrankungen in der Vorgeschichte beobachtet.
Klinische Erkenntnisse deuten darauf hin, dass in fast der Hälfte aller Fälle einer vollständigen AV-Blockade eine idiopathische Fibrose und Sklerose des Reizleitungssystems die Ursache ist.
Ein angeborener Herzblock dritten Grades tritt bei einem von 15.000 bis 20.000 Kindern auf.
Ursachen kompletter Herzblock
Einen kompletten Herzblock bezeichnen Kardiologen als Vorhof-Ventrikel-Block oder AV-Block dritten Grades.
Hierbei handelt es sich um einen kompletten AV-Block oder einen kompletten transversalen Herzblock, bei dem die vom Sinusknoten (SA-Knoten) erzeugten Aktionspotentiale den AV-Knoten (atrioventrikulär oder atrial-ventrikulär) nicht passieren. Dies ist auf einen Defekt im Reizleitungssystem des Herzens zwischen dem AV-Knoten und dem Guis-Bündel, seinen Ästen (Beinen) und den Purkinje-Fasern zurückzuführen. [ 2 ]
Die Hauptursachen für Herzrhythmus- und Reizleitungsstörungen, die zu einem kompletten Herzblock führen, sind:
- Akute ischämische Herzkrankheit;
- Komplikationen eines Herzinfarkts, die die untere Herzwand betreffen, und einer postinfarktbedingten Kardiosklerose;
- Arteriosklerose der Herzkranzgefäße, die die Strukturen des Leitungssystems mit Blut versorgen;
- Kardiomyopathien, einschließlich diabetischer hypertropher und idiopathischer Dilatation;
- Angeborene Herzkrankheit;
- Idiopathische Degeneration (Fibrose und Verkalkung) des Reizleitungssystems (meistens des proximalen Schenkels des Hiss-Bündels), die als senile Reizleitungsdegeneration oder Leva-Krankheit bezeichnet wird;
- Langzeitanwendung von Antiarrhythmika aller Klassen und Herztonika der Gruppe der Herzglykoside (Digoxin, Celanid, Lanatosite und andere Fingerhutpräparate);
- Elektrolytungleichgewicht – Verletzung des Kalium-Magnesium-Verhältnisses bei Hypermagnesiämie oder Hyperkaliämie.
Bei Kindern kann ein hochgradiger AV-Block bei völlig normalem Herzen oder in Verbindung mit einem begleitenden angeborenen Herzfehler auftreten. Ein angeborener AV-Block (mit hoher neonataler Mortalität) kann die Folge eines Autoimmunprozesses sein, der das sich entwickelnde fetale Herz beeinträchtigt, insbesondere durch die Exposition gegenüber antinukleären Anti-Ro/SSA-Autoantikörpern, die mit vielen Autoimmunerkrankungen assoziiert sind.
Risikofaktoren
Risikofaktoren für einen kompletten Herzblock sind neben strukturellen Herzerkrankungen, koronarer Arteriosklerose und anderen Herz-Kreislauf-Erkrankungen:
- Fortgeschrittenes Alter;
- Arterielle Hypertonie;
- Diabetes;
- Erhöhter Vagusnervtonus;
- Endokarditis, Lyme-Borreliose und rheumatisches Fieber;
- Herzchirurgie und transdermale Koronarinterventionen;
- Systemische Erkrankungen wie Lupus erythematodes, Sarkoidose, Amyloidose.
Darüber hinaus können Risikofaktoren genetisch bedingt sein, wie beim Brugada-Syndrom, das auf einer Mutation im SCN5A-Gen beruht. Dieses Gen kodiert die Alpha-Untereinheiten des integralen Membranproteins von Herzmyozyten, das potentialabhängige Natriumkanäle (NaV1.5) im Herzmuskel bildet. Etwa ein Viertel der Betroffenen hat ein Familienmitglied mit dieser Mutation.
Pathogenese
Fachleute erklären die Pathogenese des kompletten AV-Blocks mit dem Fehlen der elektrischen Verbindung zwischen den Vorhöfen und Ventrikeln durch den Atrioventrikularknoten (AV-Knoten) und deren vollständiger Trennung.
Um den Abschluss des Kontraktionszyklus in den Vorhöfen vor dem Einsetzen der Kontraktion in den Ventrikeln sicherzustellen, muss der vom Sinusknoten (SA-Knoten) empfangene Impuls im AV-Knoten verzögert werden. Bei einem Block dritten Grades kann der AV-Knoten jedoch keine Signale weiterleiten. Eine Störung dieses Signalwegs führt zu einer gestörten Aktivierung der Vorhöfe und Ventrikel über das Gis-Purkinje-System, wodurch deren Koordination (Synchronisation) verloren geht.
In diesem Fall – da der CA-Knoten die Herzfrequenz ohne entsprechende Reizleitung über den AV-Knoten nicht steuern kann – beginnen sich Vorhöfe und Ventrikel unabhängig voneinander zu kontrahieren. Da die Impulse nicht zu den Ventrikeln gelangen, erfolgt deren Kontraktion durch einen Ersatzrhythmus, den sogenannten ektopischen Schlupfrhythmus. Dieser kann durch den AV-Knoten, eines der Gis-Bündel (bei Bildung einer Rückleitungsschleife) oder durch die ventrikulären Kardiomyozyten selbst (ein solcher Rhythmus wird als idioventrikulär bezeichnet) vermittelt werden.
Infolgedessen sinkt die ventrikuläre Kontraktionsfrequenz auf 40-45 Schläge pro Minute, was zu einer Verringerung des Herzzeitvolumens und einer hämodynamischen Instabilität führt. [ 3 ]
Symptome kompletter Herzblock
Bei einer vollständigen AV-Blockade können sich die ersten Anzeichen durch Schwächegefühl, allgemeine Müdigkeit und Schwindel äußern.
Darüber hinaus können folgende klinische Symptome einer vollständigen Blockade der Herzleitung auftreten: Dyspnoe, Druckgefühl oder Schmerzen in der Brust (wenn die Blockade mit einem akuten Herzinfarkt einhergeht), Veränderungen des Herzschlags (in Form von Pausen und Herzflattern), Präsynkope oder plötzlicher Bewusstseinsverlust (Synkope).
Obwohl bei einer vollständigen AV-Dissoziation der Vorhofrhythmus stärker ausgeprägt ist als der Kammerrhythmus und eine supraventrikuläre Tachykardie vorliegt, zeigt die körperliche Untersuchung in der Regel eine Bradykardie. Bei einer Herzfrequenz von < 40 Schlägen pro Minute können bei Patienten Symptome auftreten, die für eine dekompensierte Herzinsuffizienz, respiratorische Insuffizienz und systemische Hypoperfusion charakteristisch sind: Schwitzen, verminderte Hauttemperatur, schnelle, flache Atmung, periphere Ödeme, psychische Veränderungen (bis hin zum Delirium).
Ein kompletter Herzblock kann sich in seiner Lokalisation unterscheiden. Spezialisten unterscheiden zwischen proximalen und distalen Blocktypen. Beim proximalen Typ wird durch den AV-Knoten ein substitutiver Gleitrhythmus vorgegeben, der Ventrikelkomplex (QRS) im Elektrokardiogramm ist nicht erweitert, und die Ventrikel kontrahieren etwa 50 Mal pro Minute.
Der distale Blockadetyp wird definiert, wenn die Quelle des ektopischen Rhythmusrutschens das Hiss-Bündel (atrioventrikuläres Bündel myokardialer Leitzellen im Muskel des interventrikulären Septums) mit Beinen wird. In diesem Fall sinkt die Frequenz der ventrikulären Kontraktionen innerhalb einer Minute auf 30, und der QRS-Komplex im EKG ist erweitert.
Beim AV-Block dritten Grades liegt ein kompletter Rechtsschenkelblock – Rechtsschenkelblock – und ein kompletter Linksschenkelblock – Linksschenkelblock – vor.
Zustände, bei denen sowohl der rechte Schenkel als auch das linke vordere oder linke hintere Bündel blockiert sind, werden als bifaszikuläre Blockaden bezeichnet. Und wenn der rechte Schenkel des Gis-Bündels, das linke vordere Bündel und das linke hintere Bündel blockiert sind, spricht man von einer trifaszikulären (dreistrahligen) Blockade. Dies ist eine komplette Gis-Bündelblockade oder eine komplette trifaszikuläre Querblockade des distalen Typs. [ 4 ]
Komplikationen und Konsequenzen
Welche Gefahr birgt ein kompletter Herzblock? Er ist an sich schon gefährlich, da er einen plötzlichen vollständigen Herzstillstand – eine Asystolie – verursachen kann. [ 5 ]
Ein weiteres Risiko bestehen bei Komplikationen eines kompletten AV-Blocks, darunter:
- Verschlechterung der Blutversorgung aller Systeme und Organe, einschließlich zerebraler Ischämie mit Morgagni-Adams-Stokes-Syndrom;
- Entwicklung einer dilatativen Kardiopathie;
- Kammerflimmern;
- Ventrikuläre Tachykardie;
- Verschlechterung der Herzinsuffizienz und Verschlimmerung der Angina Pectoris;
- Herz-Kreislauf-Kollaps.
- Arrhythmischer kardiogener Schock.
Diagnose kompletter Herzblock
Die Erstdiagnose eines kompletten Herzblocks wird häufig von einem Notarzt oder einem Arzt in der Notaufnahme gestellt.
Nur eine instrumentelle Diagnostik kann die Erstdiagnose bestätigen oder widerlegen: ein 12-Kanal-EKG (Elektrokardiographie) oder ein Holter-Monitoring.
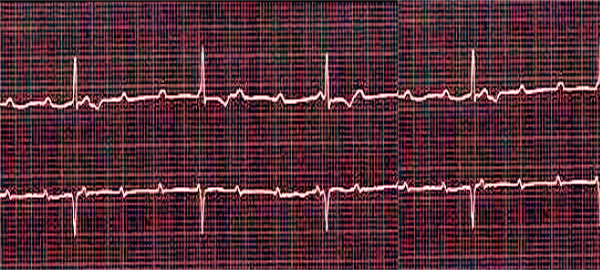
Nach Stabilisierung des Zustands ermöglichen Röntgen- und Ultraschalluntersuchungen des Brustkorbs sowie Blutuntersuchungen (allgemeine und biochemische Untersuchungen, auf Elektrolytspiegel, C-reaktives Protein und Kreatinkinase, Myoglobin und Troponine) die Ermittlung der Grundursache dieses Zustands und die Identifizierung damit verbundener Krankheiten.
Lesen Sie mehr in der Publikation - Herzforschung
Und eine Differentialdiagnose ist notwendig, um zwischen anderen Arten von Reizleitungsstörungen und Pathologien des Herzens mit ähnlicher Symptomatik zu unterscheiden.
Wen kann ich kontaktieren?
Behandlung kompletter Herzblock
Patienten mit AV-Block dritten Grades müssen dringend stationär behandelt werden. Gemäß dem Behandlungsprotokoll wird intravenös verabreichtes Atropin als Erstlinientherapie eingesetzt (bei Vorhandensein eines schmalen QRS-Komplexes, d. h. eines nodalen Slip-Rhythmus). Außerdem werden Beta-Adrenomimetika (Adrenalin, Dopamin, Orciprenalinsulfat, Isoproterenol, Isoprenalinhydrochlorid) eingesetzt, die aufgrund ihrer positiven chronotropen Wirkung die Herzfrequenz erhöhen können.
In Notfallsituationen – bei akuter hämodynamischer Instabilität des Patienten – sollte eine vorübergehende perkutane Herzschrittmachertherapie durchgeführt werden. Wenn diese nicht wirksam ist, kann ein transvenöser Herzschrittmacher erforderlich sein.
Eine vorübergehende perkutane oder transvenöse Stimulation ist erforderlich, wenn eine durch eine AV-Blockade verursachte Verlangsamung der Herzfrequenz (oder Asystolie) korrigiert werden muss und eine dauerhafte Stimulation nicht sofort angezeigt oder nicht verfügbar ist.
Bei Patienten mit symptomatischer kompletter AV-Blockade und einhergehender Bradykardie ist die permanente Elektrokardiostimulation, also eine Schrittmacheroperation, die Therapie der Wahl.
Verhütung
Die Möglichkeit, die Entstehung eines kompletten Herzblocks zu verhindern, besteht darin, die Krankheiten zu behandeln, die ihn verursachen.
Prognose
Kardiologen setzen die Prognose eines kompletten Herzblocks in Beziehung zu den Grunderkrankungen, die den Schweregrad der Rhythmus- und Reizleitungsstörungen verursacht haben, und zur Schwere ihrer klinischen Manifestationen beim Patienten.
Durch die Wiederherstellung der Koronardurchblutung bei akutem Myokardinfarkt kann ein vollständiger transversaler Herzblock möglicherweise reversibel sein, das Risiko eines plötzlichen Herztods bleibt jedoch hoch.
Verwendete Literatur
- „Herzblock: Ursachen, Symptome und Behandlung“ – Charles M. McFadden (2018).
- „Kompletter Herzblock: Behandlung und Fallberichte“ – Isabella Y. Kong, Jason P. Davis (2020).
- „Herzblock: Ein medizinisches Wörterbuch, eine Bibliographie und ein kommentierter Forschungsleitfaden mit Internetreferenzen“ – Icon Health Publications (2004).
- „Kompletter Herzblock und angeborene Herzkrankheit“ – Eli Gang, Kadambari Vijay (2019).

