
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Hypophysäres Mikroadenom: Ursachen, Symptome, Gefahr, Prognose
Facharzt des Artikels
Zuletzt überprüft: 12.07.2025
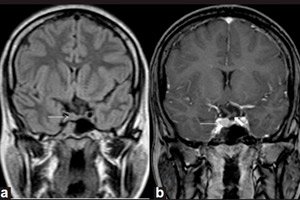
Gutartige Neubildungen, die in den endokrinen Drüsen entstehen, heißen Adenome, und ein Mikroadenom der Hypophyse ist ein kleiner Tumor ihres Vorderlappens, der eine Reihe wichtiger Hormone produziert.
Epidemiologie
Die Häufigkeit von Hypophysentumoren wird auf 10-23 % geschätzt, und Hypophysenadenome, die verschiedene Formen und Größen haben können, sind mit 16 % am häufigsten.[ 1 ]
Bis zu 20–25 % der Menschen können kleine Hypophysentumore, Mikroadenome, haben, ohne es zu wissen, und in etwa der Hälfte der Fälle werden solche Tumore zufällig bei der Bildgebung des Gehirns entdeckt.
Prolaktin-sezernierende Mikroadenome machen 45–75 % dieser Tumoren aus; ACTH-produzierende Formationen machen nicht mehr als 14 % der Fälle aus und die Häufigkeit STH-produzierender Mikroadenome übersteigt nicht 2 %.
Bei Kindern und Jugendlichen wird in 10,7 bis 28 % der Fälle ein Mikroadenom der Hypophyse festgestellt, wobei mindestens die Hälfte davon hormonell inaktiv ist. [ 2 ]
Ursachen Hypophysenmikroadenome
Die genauen Gründe für das Auftreten von Mikroadenomen in der Hypophyse, einer endokrinen Drüse im Gehirn, deren Zellen Folgendes produzieren, sind den Experten nicht bekannt:
- Corticotropin oder ACTH – adrenocorticotropes Hormon, das die Sekretion von Steroidhormonen durch die Nebennierenrinde bewirkt;
- Wachstumshormon STH – somatotropes Hormon;
- Gonadotropine FSH – follikelstimulierendes Hormon und LH – luteinisierendes Hormon, die die Produktion weiblicher Sexualhormone in den Eierstöcken und männlicher Sexualhormone in den Hoden bestimmen;
- laktogenes Hormon Prolaktin (PRL);
- Thyreotropin oder Schilddrüsen-stimulierendes Hormon (TSH), das die Hormonsynthese der Schilddrüse stimuliert.
Man geht davon aus, dass die Entwicklung dieser Neoplasien durch ein Schädel-Hirn-Trauma, eine unzureichende Blutversorgung der Hypophyse, zerebrale Infektionen oder die Einwirkung von Giftstoffen (die Ödeme und intrakraniellen Bluthochdruck verursachen) verursacht werden kann.
Risikofaktoren
Es ist bekannt, dass Hypophysenadenomen und Mikroadenome häufiger auftreten, wenn in der Familie das MEN-1-Syndrom – multiple endokrine Adenomatose Typ 1 – vorkommt, das erblich ist. Es gibt also genetisch bedingte Risikofaktoren, die mit bestimmten DNA-Veränderungen verbunden sind. [ 3 ]
Multiple endokrine Neoplasie Typ 4 (MEN4): MEN 4 weist eine Mutation im Gen des Cyclin-abhängigen Kinase-Inhibitors 1 B (CDKN1B) auf, die durch Hypophysentumoren, Hyperparathyreoidismus sowie neuroendokrine Tumoren der Hoden und des Gebärmutterhalses gekennzeichnet ist.[ 4 ]
Carney-Komplex (CNC): Beim Carney-Komplex liegt eine Keimbahnmutation im Tumorsuppressorgen PRKAR1A vor, die zu primärer pigmentierter nodulärer Nebennierenrindenerkrankung (PPNAD), Hodentumoren, Schilddrüsenknoten, fleckiger Hyperpigmentierung der Haut und Akromegalie führt.[ 5 ]
Die klinische Form der familiären isolierten Hypophysenadenome (FIPA) ist durch genetische Defekte im Aryl-Hydrocarbon-Rezeptor-Interaktionsprotein (AIP)-Gen gekennzeichnet und tritt bei etwa 15 % aller verwandten und 50 % der homogenen Somatotropinfamilien auf.[ 6 ]
Familiäre isolierte Hypophysenadenome (FIPA): Bei etwa 15 % aller FIPA-Fälle wird in der Adoleszenz oder im frühen Erwachsenenalter eine Mutation im Arylhydrocarbon-Rezeptor-Interaktionsprotein (AIP) nachgewiesen. Diese Tumoren sind typischerweise aggressiv und sezernieren meist Wachstumshormone, was zu Akromegalie führt.[ 7 ]
Es ist nicht ausgeschlossen, dass derartige Tumoren auch durch Funktionsstörungen anderer endokriner Drüsen und Gehirnstrukturen entstehen können, insbesondere durch Veränderungen im Gefäßsystem des Hypothalamus, der innerhalb des neuroendokrinen Hypothalamus-Hypophysen-Systems mit seinen Releasing-Hormonen die Funktion der Hypophyse und ihres Hypophysenvorderlappens reguliert.
Pathogenese
Histologisch handelt es sich beim Hypophysenadenom um einen gutartigen Tumor; je nach Größe werden diese Neoplasien in Mikroadenome (bis 10 mm Größe an der breitesten Stelle), Makroadenome (10–40 mm) und Riesenadenome (ab 40 mm) unterteilt.
Bei der Untersuchung der Pathogenese der Tumorbildung in der Hypophyse war es bisher nicht möglich, die Mechanismen der hyperplastischen Umwandlung von Zellen ihres Vorderlappens in einen Tumor zu bestimmen.
Experten gehen davon aus, dass eine der überzeugendsten Versionen ein Zusammenhang mit der Deregulierung des Stoffwechsels des Neurotransmitters und Hormons Dopamin (dem Haupthemmer der Prolaktinsekretion) und/oder einer Funktionsstörung der transmembranären Dopaminrezeptoren von Hypophysenzellen ist, die PRL sezernieren (Lactotrophe).
Die meisten Hypophysen-Mikroadenome treten sporadisch auf, einige treten jedoch im Rahmen genetisch bedingter neuroendokriner Syndrome wie MEN 1, McCune-Albright-Syndrom, Werner-Syndrom und Carney-Syndrom (oder Carney-Komplex) auf. Letzteres ist mit einem erhöhten Risiko für die Entwicklung gutartiger Tumoren in Hormondrüsen (endokrinen Drüsen) verbunden, einschließlich Hypophyse, Nebenniere, Schilddrüse, Eierstöcken und Hoden.
Symptome Hypophysenmikroadenome
Ein Hypophysen-Mikroadenom kann lange Zeit symptomlos sein. Die Symptome variieren je nach Lokalisation und treten meist als Folge einer endokrinen Dysfunktion auf. Dies ist der häufigste Befund bei hormonellem Ungleichgewicht, das mit einer übermäßigen Produktion eines oder mehrerer Hormone einhergeht. In den meisten Fällen handelt es sich um ein Mikroadenom der Hypophyse.
Je nach hormoneller Aktivität werden verschiedene Arten von Hypophysenmikroadenomen unterschieden. Der häufigste Typ ist das nicht funktionierende Adenom, ein hormonell inaktives Hypophysenmikroadenom, das bis zu einer bestimmten Größe keine Symptome verursacht. Ein wachsendes hormonell inaktives Hypophysenmikroadenom kann jedoch benachbarte Gehirnstrukturen oder Hirnnerven komprimieren. Daher können ein Hypophysenmikroadenom und Kopfschmerzen in den Stirn- und Schläfenregionen kombiniert auftreten [ 8 ]; auch Sehstörungen sind möglich. [ 9 ] Forschern zufolge handelt es sich bei nicht funktionierenden (hormonell inaktiven) Hypophysentumoren in 96,5 % der Fälle jedoch um Makroadenome [ 10 ].
Es kann auch ein hormonell aktives Mikroadenom der Hypophyse (ihres Vorderlappens) mit erhöhter Sekretion des Hormons Prolaktin auftreten - Prolaktinom der Hypophyse. Eine erhöhte Produktion von PRL durch laktotrope Zellen der Adenohypophyse wird als Hyperprolaktinämie beim Hypophysen-Mikroadenom definiert.
Wie manifestiert sich ein solches Hypophysen-Mikroadenom bei Frauen? Pathologisch hohe Spiegel dieses Hormons hemmen die Östrogenproduktion, und die ersten Anzeichen äußern sich in Menstruationszyklusstörungen – mit Ausbleiben der Menstruation (Amenorrhoe) und/oder ihrer Ovulationsphase. Infolgedessen entwickelt sich ein anhaltendes Galaktorrhoe-Amenorrhoe-Syndrom und die Fähigkeit zur Empfängnis und Schwangerschaft geht verloren.
Ein prolaktinsezernierendes Hypophysen-Mikroadenom kann bei Männern zu einem hyperprolaktinämischen Hypogonadismus mit verminderter Libido, erektiler Dysfunktion, vergrößerten Brüsten (Gynäkomastie) und verminderter Gesichts- und Körperbehaarung führen.
Ein aktives Mikroödem, das Corticotropin (ACTH) sezerniert, führt zu einem Überschuss an Steroidhormonen (Glukokortikoiden), die von der Nebennierenrinde produziert werden, was zur Itsenko-Cushing-Krankheit hypophysärer Ätiologie führen kann.
Bei Kindern kann sich ein solches Mikroadenom mit Symptomen eines Hyperkortizismus (Cushing-Syndrom) äußern, darunter Kopfschmerzen, allgemeine Schwäche, übermäßige Ablagerung von Fettgewebe am Rumpf, verminderte Knochenmineraldichte und Muskelkraft, streifenförmige Atrophie der Haut (in Form von violetten Striae) usw.
Bei einem aktiven Somatotropin-produzierenden Mikroadenom steigt der STH-Spiegel im Körper an. Im Kindesalter stimuliert seine übermäßige anabole Wirkung das Wachstum fast aller Knochen im Körper und kann zu Gigantismus führen; bei Erwachsenen kann sich eine Akromegalie mit verstärktem Wachstum der Gesichtsknochen (was zu einer Verzerrung des Aussehens führt) und des Knorpels in den Gelenken der Extremitäten (was zu einer Verletzung ihrer Proportionen und einer Verdickung der Finger führt) entwickeln, mit Gelenkschmerzen, übermäßigem Schwitzen und Talgsekretion sowie einer gestörten Glukosetoleranz.
Sehr selten (in 1–1,5 % der Fälle) liegt ein Mikroadenom der Hypophyse vor, die Thyreotropin produziert. Da dieses Hormon eine stimulierende Wirkung auf die Schilddrüse hat, treten bei den Patienten klinische Anzeichen einer Hypophysenhyperthyreose in Form von Sinustachykardie und Vorhofflimmern, erhöhtem Blutdruck, vermindertem Körpergewicht (mit gesteigertem Appetit) sowie erhöhter nervöser Erregbarkeit und Reizbarkeit auf.
Das sogenannte intraselläre Mikroadenom der Hypophyse, Synonym - endoselläres Mikroadenom der Hypophyse, ist wie die gesamte Hypophyse innerhalb der Sella turcica lokalisiert - innerhalb der anatomischen sattelförmigen Vertiefung im Keilbein der Schädelbasis. Gleichzeitig befindet sich die Hypophyse am Boden dieser Vertiefung - in der Hypophysengrube (intraselläre Region). Und der ganze Unterschied besteht darin, dass "innen" im Lateinischen intra und im Griechischen endom ist.
Bei einem Hypophysen-Mikroadenom mit suprasellärem Wachstum hingegen wächst das Neoplasma vom Boden der Hypophysengrube nach oben.
Das zystische Mikroadenom der Hypophyse hat eine geschlossene sackartige Struktur und ist eine asymptomatische Formation.
Ein Mikroadenom der Hypophyse mit Blutung kann die Folge eines Schlaganfalls oder hämorrhagischen Infarkts sein, der mit einer Vergrößerung der Drüse und einer Schädigung der sinusförmigen Kapillaren des Parenchyms ihres Vorderlappens, der Neurohämalsynapsen und/oder der Pfortadergefäße einhergeht.
Mikroadenom der Hypophyse und Schwangerschaft
Wie bereits erwähnt, sind Frauen mit einem prolaktinproduzierenden Hypophysenmikroadenom aufgrund eines Östrogenmangels und einer Unterdrückung der pulsierenden GnRH-Sekretion (Gonadotropin-Releasing-Hormon) in der Regel unfruchtbar. Um schwanger zu werden, muss der Prolaktinspiegel normalisiert werden, andernfalls kommt es nicht zur Empfängnis oder die Schwangerschaft wird gleich zu Beginn abgebrochen.
- Ist eine Geburt mit einem Hypophysen-Mikroadenom möglich?
Bei Frauen mit klinisch funktionierenden Mikroadenomen, die mit Dopaminagonisten (Cabergolin oder Dostinex) behandelt werden, kann sich der Prolaktinspiegel normalisieren und der Menstruationszyklus sowie die Fruchtbarkeit können wiederhergestellt werden.
Ist Stillen mit Hypophysen-Mikroadenom möglich?
In der postpartalen Phase ist das Stillen erlaubt, wenn keine Symptome des Tumors vorliegen. Es ist jedoch notwendig, seine Größe zu überwachen (mittels Magnetresonanztomographie des Gehirns). Und wenn der Tumor wächst, wird das Stillen abgebrochen.
- Mikroadenom der Hypophyse und IVF
Bei einer IVF ist die Behandlung einer Hyperprolaktinämie erforderlich. Mit der Behandlung kann begonnen werden, wenn der normale Prolaktinspiegel seit 12 Monaten stabil ist und keine Anomalien bei den Serumspiegeln anderer Hypophysenhormone vorliegen.
Komplikationen und Konsequenzen
Was ist gefährlich am Hypophysen-Mikroadenom? Obwohl dieser Tumor gutartig ist, kann sein Vorhandensein Komplikationen verursachen und Folgen haben, insbesondere:
- zu einer Funktionsstörung des Hypothalamus-Hypophysen-Nebennieren-Systems mit der Entwicklung der Itsenko-Cushing-Krankheit führen;
- die hormonelle Regulierung des Menstruationszyklus bei Frauen stören und bei Männern zu erektiler Dysfunktion führen;
- bei Kindern Wachstumsverzögerungen und Hypophysen-Zwergwuchs (Hypopituitarismus) verursachen;
- die Entstehung von Osteoporose provozieren.
Wenn ein wachsender Tumor die Sehnervenfasern im Bereich ihrer Kreuzung komprimiert (bei 80 % der Menschen direkt über der Hypophyse), kommt es zu einer Störung der Augenbeweglichkeit (Ophthalmoplegie) und einer allmählichen Verschlechterung des peripheren Sehens. Mikroadenome sind jedoch meist zu klein, um einen solchen Druck auszuüben.
Kann sich ein Hypophysen-Mikroadenom zurückbilden? Es kann sich nicht zurückbilden, aber mit der Zeit kann ein hormonell inaktiver Tumor bei Kindern deutlich kleiner werden. Bei etwa 10 % der Patienten können Mikroadenome jedoch an Größe zunehmen.
Diagnose Hypophysenmikroadenome
Zur Diagnose eines Hypophysen-Mikroadenoms sind eine vollständige Anamnese des Patienten und Laboruntersuchungen erforderlich: Blutuntersuchungen zur Bestimmung des Hormonspiegels (der von der Hypophyse produziert wird), einschließlich eines Radioimmunoassays des Blutserums zur Bestimmung des Prolaktinspiegels.
Wenn der Prolaktinspiegel bei einem Hypophysen-Mikroadenom normal ist, ist dieser Tumor hormonell inaktiv. Liegen jedoch Symptome eines Prolaktinoms vor, kann ein falsch negatives Ergebnis entweder auf einen Labortestfehler zurückzuführen sein oder darauf, dass der Patient ein Makroadenom entwickelt hat, das den Hypophysenstiel komprimiert.
Darüber hinaus können zusätzliche Tests erforderlich sein, beispielsweise zum Spiegel der Schilddrüsenhormone (T3 und T4), Immunglobuline und Interleukin-6 im Blutserum.
Mikroadenomen können nur durch instrumentelle Diagnostik mittels Magnetresonanztomographie (MRT) des Gehirns erkannt werden. Die MRT zur Erkennung von Mikroadenomen gilt als Standard der Visualisierung, wobei die Sensitivität der MRT mit Kontrastverstärkung 90 % beträgt.
Zu den MRT-Anzeichen eines Hypophysen-Mikroadenoms gehören: Volumen der Drüse auf der Seite des Mikroadenoms; eine Vergrößerung der Sella turcica; Ausdünnung und Veränderungen der Kontur ihres Fundus (untere Wand); seitliche Abweichung des Hypophyseninfundibulums; Isointensität des abgerundeten Bereichs im Vergleich zur grauen Substanz auf T1- und T2-gewichteten Bildern; leichte Hyperintensität auf T2-gewichteten Bildern. [ 11 ]
Differenzialdiagnose
Die Differentialdiagnose erfolgt bei Kraniopharyngeom, Granularzelltumor (Choristom) der Hypophyse, Rathke-Beutelzyste, Dermoidbildung, Hypophysenentzündung – Autoimmun- oder lymphozytäre Hypophysitis, Phäochromozytom, Schilddrüsenerkrankungen etc.
Bei Frauen mit anovulatorischem Zyklus muss zwischen Hypophysen-Mikroadenom und polyzystischem Ovarialsyndrom unterschieden werden, da 75–90 % der Fälle eines ausbleibenden Eisprungs eine Folge des polyzystischen Ovarialsyndroms sind.
Wen kann ich kontaktieren?
Behandlung Hypophysenmikroadenome
Bei Adenomen und Mikroadenomen der Hypophyse kann die Behandlung medikamentös und chirurgisch erfolgen. Gleichzeitig wird empfohlen, bei asymptomatischen Tumoren eine Überwachung durchzuführen, d. h. regelmäßig eine MRT durchzuführen, um den Beginn ihrer Vergrößerung nicht zu verpassen.
Die Verschreibung eines bestimmten Medikaments richtet sich nach der Art des Tumors, den der Patient hat.
Die Pharmakotherapie von Tumoren, die PRL sezernieren, erfolgt mit Medikamenten aus der Gruppe der Stimulatoren der Dopamin-D2-Rezeptoren des Hypothalamus (selektive Dopaminagonisten). Am häufigsten werden Bromocriptin (Parlodel, Bromergol), Norprolac und das Mutterkornderivat Cabergolin oder Dostinex bei Hypophysen-Mikroadenomen mit erhöhter Prolaktinsekretion eingesetzt.
Zu den Nebenwirkungen von Dostinex (Cabergolin) können allergische Reaktionen, Kopfschmerzen und Schwindel, Übelkeit, Erbrechen und Bauchschmerzen, Verstopfung, Schwäche- oder Müdigkeitsgefühl sowie Schlafstörungen gehören. Zu den Nebenwirkungen von Bromocriptin zählen (neben allergischen Reaktionen) Brustschmerzen, erhöhter Puls und erhöhte Atmung mit Kurzatmigkeit, Bluthusten, Verschlechterung der Bewegungskoordination usw.
Die Medikamente Octreotid (Sandostatin), Lanreotid (Somatuline) und Pegvisomant, die bei Mikro- und Makroadenomen eingesetzt werden, die Wachstumshormone ausschütten, sind Inhibitoren von STH und Antagonisten seiner Rezeptoren.
Und bei ACTH-sezernierenden Neoplasien der Adenohypophyse mit Itsenko-Cushing-Syndrom werden Metyrapon (Metopiron) oder Mitotan (Lysodren) eingesetzt.
Bei funktionierenden (hormonaktiven) Mikroadenomen sollte eine chirurgische Behandlung in Betracht gezogen werden. Bei erfolgloser konservativer Behandlung und leichter suprasellärer Ausdehnung des Tumors innerhalb der Sella turcica kann eine Hypophysenadenomektomie verordnet werden – eine Operation zur Entfernung des Hypophysenmikroadenoms. Derzeit wird eine transnasale oder transsphenoidale Mikrodissektion durchgeführt, d. h. die Entfernung des Hypophysenmikroadenoms durch die Nase.
Zu den möglichen Komplikationen und Folgen einer Hypophysen-Mikroadenom-Entfernung zählen Nachblutungen und Liquoraustritt (was häufig eine erneute Operation erforderlich macht), außerdem Hirnhautentzündungen, Sehstörungen, Hämatombildung, vorübergehender Diabetes insipidus und ein Wiederauftreten des Mikroadenoms.
Die Homöopathie bei Hypophysen-Mikroadenomen mit Hyperprolaktinämie verwendet Medikamente, deren Wirkung die Symptome teilweise lindern kann. Beispielsweise werden bei unregelmäßiger Menstruation und Amenorrhoe ein Mittel aus Tintenfischtinte (Sepia) und ein Mittel aus der Wiesenküchenschelle (Pulsatilla) verschrieben, bei Galaktorrhoe ein Mittel auf Basis der Wurzel des Alpenveilchens.
Natürlich sollte man nicht hoffen, dass die Behandlung des Hypophysenmikroadenoms durch alternative Heilmethoden wirksamer sein kann. Und das nicht nur, weil sich Kräuterkundige bei dieser Diagnose ausschließlich an den Beschwerden der Patienten orientieren (ohne deren wahre Ätiologie zu kennen), sondern auch wegen der Unzuverlässigkeit vieler „Volksheilmittel“. Beispiele dafür sind schnell gefunden.
Einige Internetquellen empfehlen die Verwendung einer Mischung aus Primel, Ingwerwurzel und Sesamsamen, um den Prolaktinspiegel zu senken. Primel hilft jedoch bei anhaltendem trockenem Husten und löst Schleim, und Ingwerwurzel weist wie Sesamsamen laktogene Eigenschaften auf.
Es gibt auch Empfehlungen zur Einnahme einer Tinktur aus Wanzenkraut. Tatsächlich wird dieses Mittel jedoch innerlich bei Blähungen und äußerlich bei rheumatischen Gelenkschmerzen angewendet. Höchstwahrscheinlich wurde Wanzenkraut mit den Wurzeln der Traubensilberkerze verwechselt (andere Namen dafür sind Traubensilberkerze und Traubensilberkerze), die bei Hitzewallungen in den Wechseljahren eingesetzt werden.
Die Ernährung bei Hypophysenmikroadenom sollte ausgewogen sein – mit reduziertem Zucker- und Salzkonsum. Dies ist keine spezielle Diät, sondern lediglich eine kalorienreduzierte Ernährung.
Bei einem Hypophysen-Mikroadenom ist Alkohol ausgeschlossen.
Welchen Arzt sollte ich bei einem Hypophysen-Mikroadenom aufsuchen? Endokrinologen, Gynäkologen und Neurochirurgen befassen sich mit den Problemen, die bei dieser Tumorart auftreten.
Verhütung
Da die umweltbedingten oder lebensstilbedingten Ursachen für Hypophysentumoren unbekannt sind, gibt es schlicht keine Möglichkeit, die Entwicklung von Hypophysenmikroadenomen zu verhindern.
Prognose
Die meisten Hypophysentumore sind heilbar. Wird ein hormonell aktives Hypophysenmikroadenom rechtzeitig diagnostiziert, sind die Heilungschancen hoch und die Prognose günstig.
Behinderung und Hypophysenmikroadenom: Eine Behinderung kann mit Tumorwachstum und einer Schädigung des Sehnervs sowie anderen Folgen dieser Pathologie verbunden sein, deren Schweregrad individuell ist. Die Anerkennung eines Patienten als behindert hängt von bestehenden Gesundheitsproblemen und dem Ausmaß der Funktionsstörungen ab, die gesetzlich festgelegten Kriterien entsprechen müssen.
Mikroadenom der Hypophyse und Militärdienst: Patienten mit diesem Tumor (auch bei erfolgreicher Entfernung) sollten sich nicht überhitzen, längere Zeit in der Sonne aufhalten und sich körperlich nicht überanstrengen. Sie sind daher für den Militärdienst nicht geeignet.
Wie lange leben Menschen mit einem Hypophysen-Mikroadenom? Dieser Tumor ist kein Krebs, daher gibt es keine Einschränkungen der Lebenserwartung. Obwohl Patienten mit einem aktiven STH-produzierenden Mikroadenom Bluthochdruck und eine Vergrößerung des Herzens entwickeln können, kann dies ihre Lebenserwartung erheblich verkürzen. Ein erhöhtes Sterberisiko bei Patienten über 45 Jahren wird bei Morbus Itsenko-Cushing und Akromegalie beobachtet.

