
Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Studie zur Bewegungskoordination
Facharzt des Artikels
Zuletzt überprüft: 04.07.2025
Störungen der Bewegungskoordination werden mit dem Begriff „Ataxie“ bezeichnet. Ataxie ist ein Mangel an Koordination zwischen verschiedenen Muskelgruppen, der zu einer Verletzung der Genauigkeit, Proportionalität, des Rhythmus, der Geschwindigkeit und Amplitude willkürlicher Bewegungen sowie zu einer Verletzung der Fähigkeit, das Gleichgewicht zu halten, führt. Störungen der Bewegungskoordination können durch Schäden am Kleinhirn und seinen Verbindungen, Störungen der Tiefensensibilität sowie Asymmetrie vestibulärer Einflüsse verursacht werden. Dementsprechend wird zwischen zerebellärer, sensorischer und vestibulärer Ataxie unterschieden.
Zerebelläre Ataxie
Die Kleinhirnhemisphären steuern die ipsilateralen Gliedmaßen und sind hauptsächlich für die Koordination, Flüssigkeit und Präzision der Bewegungen dieser Gliedmaßen verantwortlich, insbesondere der Arme. Der Kleinhirnwurm steuert in größerem Maße den Gang und die Koordination der Rumpfbewegungen. Zerebelläre Ataxie wird in statisch-lokomotorische und dynamische unterteilt. Statisch-lokomotorische Ataxie manifestiert sich hauptsächlich beim Stehen, Gehen und bei Bewegungen des Rumpfes und der proximalen Teile der Gliedmaßen. Sie ist typischer für eine Schädigung des Kleinhirnwurms. Dynamische Ataxie manifestiert sich bei willkürlichen Bewegungen der Gliedmaßen, hauptsächlich ihrer distalen Teile. Sie ist typisch für eine Schädigung der Kleinhirnhemisphären und tritt auf der betroffenen Seite auf. Zerebelläre Ataxie ist besonders zu Beginn und am Ende von Bewegungen auffällig. Die klinischen Manifestationen der zerebellären Ataxie sind wie folgt.
- Terminale (am Ende der Bewegung erkennbare) Dysmetrie (Diskrepanz zwischen dem Grad der Muskelkontraktion und dem für eine präzise Ausführung der Bewegung erforderlichen Grad; die Bewegungen sind meist zu ausladend – Hypermetrie).
- Intentionstremor ( Zittern, das in einem sich bewegenden Körperteil auftritt, wenn es sich einem Ziel nähert).
Sensorische Ataxie entwickelt sich mit Funktionsstörungen der tiefen Muskel-Gelenk-Sensibilitätsbahnen, häufiger mit Pathologien der hinteren Funiculi des Rückenmarks, seltener - mit Läsionen der peripheren Nerven, der hinteren Spinalwurzeln, der medialen Schleife im Hirnstamm oder Thalamus. Der Mangel an Informationen über die Position des Körpers im Raum führt zu einer Verletzung der umgekehrten Afferenzierung und Ataxie.
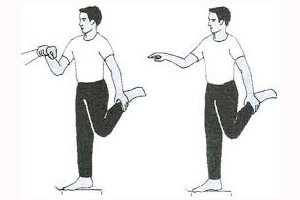
Zur Erkennung einer sensorischen Ataxie werden Dysmetrietests eingesetzt (Finger-Nase- und Fersen-Knie-Tests, Tests zum Nachzeichnen eines gezeichneten Kreises mit dem Finger, „Zeichnen“ einer Acht in die Luft); Adiadochokinese (Pronation und Supination der Hand, Beugung und Streckung der Finger). Auch die Steh- und Gehfunktionen werden überprüft. Alle diese Tests werden mit geschlossenen und offenen Augen durchgeführt. Die sensorische Ataxie nimmt bei eingeschalteter visueller Kontrolle ab und bei geschlossenen Augen zu. Intentionstremor ist nicht charakteristisch für eine sensorische Ataxie.
Bei sensorischer Ataxie können „posturale Fixationsdefekte“ auftreten: Wenn beispielsweise die visuelle Kontrolle ausgeschaltet ist, erlebt ein Patient, der seine Arme in horizontaler Position hält, langsame Bewegungen der Arme in verschiedene Richtungen sowie unwillkürliche Bewegungen der Hände und Finger, die an Athetose erinnern. Es ist einfacher, die Gliedmaßen in extremer Beuge- oder Streckposition zu halten als in durchschnittlichen Positionen.
Eine sensorische Ataxie mit isolierter Schädigung der spinozerebellären Bahnen tritt selten auf und geht nicht mit einer Störung der Tiefensensibilität einher (da diese Bahnen zwar Impulse von den Propriozeptoren der Muskeln, Sehnen und Bänder weiterleiten, aber nicht mit der Weiterleitung von Signalen in Zusammenhang stehen, die in den Gyrus postcentralis projiziert werden und ein Gefühl für die Position und Bewegung der Gliedmaßen erzeugen).
Eine sensorische Ataxie mit Schädigung der tiefen Sinnesbahnen im Hirnstamm und Thalamus wird auf der der Läsion gegenüberliegenden Seite festgestellt (bei Lokalisation der Läsion in den kaudalen Teilen des Hirnstamms, im Bereich der Kreuzung der medialen Schleife, kann die Ataxie bilateral sein).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Stehfunktion
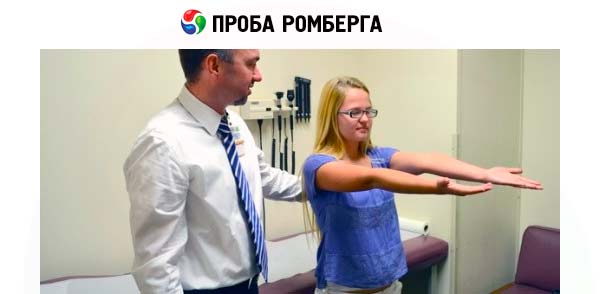
Die Fähigkeit, eine aufrechte Körperhaltung zu halten, hängt von ausreichender Muskelkraft, der Fähigkeit, Informationen über die Körperhaltung (Feedback) zu erhalten, und der Fähigkeit ab, Rumpfabweichungen, die das Gleichgewicht gefährden, sofort und präzise auszugleichen. Der Patient wird gebeten, wie gewohnt zu stehen, d. h. seine natürliche Haltung im Stehen einzunehmen. Der Abstand zwischen den Füßen, den er unwillkürlich gewählt hat, um das Gleichgewicht zu halten, wird gemessen. Der Patient wird gebeten, aufrecht zu stehen, die Füße zusammenzustellen (Fersen und Zehen zusammen) und geradeaus zu schauen. Der Arzt sollte neben dem Patienten stehen und jederzeit bereit sein, ihn zu stützen. Achten Sie darauf, ob der Patient zur einen oder anderen Seite abweicht und ob die Instabilität beim Schließen der Augen zunimmt.
Ein Patient, der nicht in der Lage ist, mit geschlossenen Füßen und offenen Augen zu stehen, leidet wahrscheinlich an einer Kleinhirnerkrankung. Solche Patienten gehen mit weit gespreizten Beinen, sind unsicher beim Gehen und haben Schwierigkeiten, ohne Unterstützung das Gleichgewicht zu halten, nicht nur beim Stehen und Gehen, sondern auch beim Sitzen.
Das Romberg-Symptom ist die Unfähigkeit des Patienten, im Stehen mit eng zusammenstehenden Füßen und geschlossenen Augen das Gleichgewicht zu halten. Dieses Symptom wurde erstmals bei Patienten mit Tabes dorsalis, also mit einer Schädigung der hinteren Strange des Rückenmarks, beschrieben. Instabilität in dieser Position mit geschlossenen Augen ist typisch für eine sensorische Ataxie. Bei Patienten mit Kleinhirnschädigung zeigt sich Instabilität in der Romberg-Pose auch bei offenen Augen.
Gang
Die Ganganalyse ist für die Diagnose von Erkrankungen des Nervensystems sehr wichtig. Es ist zu beachten, dass Gleichgewichtsstörungen beim Gehen durch verschiedene Kompensationstechniken maskiert werden können. Darüber hinaus können Gangstörungen nicht nur durch neurologische, sondern auch durch andere Pathologien (z. B. Gelenkschäden) verursacht werden.
Der Gang lässt sich am besten beurteilen, wenn der Patient nicht bemerkt, dass er beobachtet wird: zum Beispiel beim Betreten einer Arztpraxis. Der Gang eines gesunden Menschen ist schnell, federnd, leicht und energisch, und das Halten des Gleichgewichts beim Gehen erfordert keine besondere Aufmerksamkeit oder Anstrengung. Beim Gehen sind die Arme an den Ellbogen leicht gebeugt (Handflächen zeigen zu den Hüften), und die Bewegungen erfolgen im Takt der Schritte. Weitere Tests umfassen die Überprüfung folgender Gangarten: Gehen in normalem Tempo im Raum; Gehen auf den Fersen und auf den Zehen; Tandemgehen (entlang eines Lineals, Ferse an Zehe). Bei der Durchführung zusätzlicher Tests ist es notwendig, sich auf den gesunden Menschenverstand zu verlassen und dem Patienten nur Aufgaben anzubieten, die er tatsächlich zumindest teilweise ausführen kann.
Der Patient wird gebeten, zügig durch den Raum zu gehen. Dabei wird auf die Gehhaltung geachtet; der Kraftaufwand zum Einleiten und Absetzen des Gehens; die Schrittlänge; der Gehrhythmus; das Vorhandensein normaler Armbewegungen; unwillkürliche Bewegungen. Es wird beurteilt, wie weit der Patient beim Gehen die Beine auseinanderstellt, ob er die Fersen vom Boden hebt und ob er ein Bein nachzieht. Der Patient wird gebeten, sich beim Gehen zu drehen. Dabei wird darauf geachtet, wie leicht ihm das geht; ob er das Gleichgewicht verliert; wie viele Schritte er braucht, um sich um 360° um die eigene Achse zu drehen (normalerweise dauert eine solche Drehung ein bis zwei Schritte). Anschließend wird der Proband gebeten, zuerst auf den Fersen und dann auf den Zehen zu gehen. Es wird beurteilt, ob er die Fersen/Zehen vom Boden hebt. Der Fersengehtest ist besonders wichtig, da die Dorsalflexion des Fußes bei vielen neurologischen Erkrankungen beeinträchtigt ist. Der Patient wird beim Gehen auf einer gedachten geraden Linie beobachtet, sodass die Ferse des Schrittfußes direkt vor den Zehen des anderen Fußes steht (Tandemgehen). Tandemgehen ist ein Test, der empfindlicher auf Gleichgewichtsstörungen reagiert als der Romberg-Test. Führt der Patient diesen Test gut aus, sind andere Tests zur Stabilität der aufrechten Haltung und zur Rumpfataxie wahrscheinlich negativ.
Gangstörungen treten bei verschiedenen neurologischen Erkrankungen sowie bei muskulären und orthopädischen Erkrankungen auf. Die Art der Störungen hängt von der zugrunde liegenden Erkrankung ab.
- Kleinhirngang: Beim Gehen stellt der Patient die Beine weit auseinander; ist im Stehen und Sitzen instabil; hat unterschiedliche Schrittlängen; weicht zur Seite ab (bei einseitiger Kleinhirnschädigung – zur Seite der Läsion). Der Kleinhirngang wird oft als „unsicherer“ oder „betrunkener Gang“ beschrieben und tritt bei Multipler Sklerose, Kleinhirntumor, Kleinhirnblutung oder -infarkt sowie Kleinhirndegeneration auf.
- Der Gang bei sensorischer Ataxie des hinteren Rückenmarks (der „tabetische“ Gang) ist trotz guter Beinkraft durch ausgeprägte Instabilität beim Stehen und Gehen gekennzeichnet. Die Beinbewegungen sind ruckartig und abrupt; beim Gehen fallen die unterschiedlichen Schrittlängen und -höhen auf. Der Patient starrt auf die Straße vor sich (sein Blick ist auf den Boden „gebannt“). Charakteristisch ist der Verlust des Muskel-Gelenk-Gefühls und der Vibrationsempfindlichkeit in den Beinen. In der Romberg-Stellung mit geschlossenen Augen stürzt der Patient. Der tabetische Gang wird neben der Tabes dorsalis auch bei Multipler Sklerose, Kompression der hinteren Rückenmarksstränge (z. B. durch einen Tumor) und Funikulärer Myelose beobachtet.
- Hemiplegischer Gang wird bei Patienten mit spastischer Hemiparese oder Hemiplegie beobachtet. Der Patient „zieht“ sein gestrecktes gelähmtes Bein (es gibt keine Beugung in den Hüft-, Knie- und Sprunggelenken), sein Fuß ist nach innen gedreht und die Außenkante berührt den Boden. Bei jedem Schritt beschreibt das gelähmte Bein einen Halbkreis und bleibt hinter dem gesunden Bein zurück. Der Arm ist gebeugt und an den Körper herangeführt.
- Der spastische Gang bei Paraplegikern ist langsam und weist kleine Schritte auf. Die Zehen berühren den Boden, die Beine lassen sich beim Gehen nur schwer vom Boden abheben, sie „kreuzen“ sich aufgrund des erhöhten Tonus der Adduktorenmuskulatur und lassen sich aufgrund des erhöhten Tonus der Streckmuskulatur in den Kniegelenken schlecht beugen. Es wird bei bilateralen Läsionen der Pyramidensysteme beobachtet (bei Multipler Sklerose, ALS, langfristiger Kompression des Rückenmarks usw.).
- Der Parkinson-Gang ist schlurfend, mit kleinen Schritten, typisch sind Vortriebe (der Patient bewegt sich beim Gehen immer schneller, als müsse er seinen Schwerpunkt einholen, und kann nicht anhalten), Schwierigkeiten beim Einleiten und Beenden des Gehens. Der Körper ist beim Gehen nach vorne geneigt, die Arme sind an den Ellbogen angewinkelt und an den Körper gedrückt und bleiben beim Gehen bewegungslos (Acheirokinesis). Ein leichter Stoß in die Brust eines stehenden Patienten führt zu Rückwärtsbewegungen (Retropulsion). Um sich um die eigene Achse zu drehen, muss der Patient bis zu 20 kleine Schritte machen. Beim Gehen kann ein „Einfrieren“ in der unbequemsten Position beobachtet werden.
- Steppgang (Schwanzgang, Stampfgang) wird beobachtet, wenn die Dorsalflexion des Fußes beeinträchtigt ist. Die Zehe des hängenden Fußes berührt beim Gehen den Boden, wodurch der Patient gezwungen ist, das Bein hochzuheben und beim Gehen nach vorne zu werfen, während er mit dem Vorderfuß auf den Boden schlägt. Die Schritte sind gleich lang. Einseitiger Steppgang wird beobachtet, wenn der Nervus peroneus communis betroffen ist, beidseitig - bei motorischer Polyneuropathie, sowohl angeboren (Charcot-Marie-Tooth-Krankheit) als auch erworben.
- Der Entengang ist durch Beckenschaukeln und Schwanken von einem Bein zum anderen gekennzeichnet. Er tritt bei beidseitiger Schwäche der Beckengürtelmuskulatur, vor allem des Musculus gluteus medius, auf. Bei Schwäche der Hüftabduktoren senkt sich das Becken der Gegenseite während der Standphase auf dem betroffenen Bein. Eine Schwäche beider Musculus gluteus medius führt zu einer beidseitigen Störung der Hüftfixierung des Standbeins, das Becken senkt und hebt sich beim Gehen übermäßig, der Oberkörper „rollt“ von einer Seite zur anderen. Aufgrund der Schwäche anderer proximaler Beinmuskeln haben die Patienten Schwierigkeiten beim Treppensteigen und Aufstehen von einem Stuhl. Das Aufstehen aus der sitzenden Position erfolgt mit Hilfe der Arme, wobei der Patient seine Hände auf Oberschenkel oder Knie stützt und nur so den Oberkörper aufrichten kann. Am häufigsten wird dieser Gangtyp bei progressiven Muskeldystrophien (PMD) und anderen Myopathien sowie bei angeborener Hüftluxation beobachtet.
- Dystonischer Gang wird bei Patienten mit Hyperkinese ( Chorea, Athetose, Muskeldystonie) beobachtet. Infolge unwillkürlicher Bewegungen bewegen sich die Beine langsam und ungeschickt, es treten unwillkürliche Bewegungen in Armen und Rumpf auf. Ein solcher Gang wird als "tanzend", "zuckend" bezeichnet.
- Der Antalgische Gang ist eine Reaktion auf Schmerzen: Der Patient schont das schmerzende Bein, bewegt es sehr vorsichtig und versucht, vor allem das zweite, gesunde Bein zu belasten.
- Der hysterische Gang kann sehr unterschiedlich sein, weist aber nicht die typischen Anzeichen auf, die für bestimmte Krankheiten charakteristisch sind. Der Patient hebt sein Bein möglicherweise überhaupt nicht vom Boden, sondern schleift es, stößt sich vom Boden ab (wie beim Skaten) oder schwankt stark hin und her, vermeidet jedoch Stürze usw.
Unwillkürliche pathologische Bewegungen
Unwillkürliche, heftige Bewegungen, die die Ausführung willkürlicher motorischer Handlungen beeinträchtigen, werden mit dem Begriff „Hyperkinese“ bezeichnet. Wenn ein Patient Hyperkinese hat, ist es notwendig, deren Rhythmus, Stereotypie oder Unberechenbarkeit zu beurteilen, um herauszufinden, in welchen Positionen sie am ausgeprägtesten sind und mit welchen anderen neurologischen Symptomen sie kombiniert werden. Bei der Anamnese von Patienten mit unwillkürlichen Bewegungen ist es notwendig, das Vorhandensein von Hyperkinese bei anderen Familienmitgliedern, den Einfluss von Alkohol auf die Intensität der Hyperkinese (dies ist nur im Zusammenhang mit Tremor wichtig) und zuvor oder zum Zeitpunkt der Untersuchung eingenommene Medikamente zu ermitteln.
- Tremor ist ein rhythmisches oder teilweise rhythmisches Zittern eines Körperteils. Tremor tritt am häufigsten in den Händen (Handgelenken) auf, kann aber auch in jedem anderen Körperteil (Kopf, Lippen, Kinn, Rumpf usw.) auftreten. Auch Stimmbandzittern ist möglich. Tremor entsteht durch die abwechselnde Kontraktion entgegengesetzt wirkender Agonisten- und Antagonistenmuskeln.
Die Tremorarten werden nach Lokalisation, Amplitude und Auftretensbedingungen unterschieden.
- Ein niederfrequenter, langsamer Ruhetremor (der in einem ruhenden Gliedmaß auftritt und bei willkürlichen Bewegungen abnimmt/verschwindet) ist typisch für die Parkinson-Krankheit. Der Tremor tritt meist einseitig auf, wird aber später beidseitig. Die typischsten (wenn auch nicht obligatorischen) Bewegungen sind das „Pillenrollen“, „Münzenzählen“ sowie die Amplitude und Lokalisation von Muskelkontraktionen. Daher werden bei der Charakterisierung klinischer Formen lokalisierte und generalisierte, unilaterale oder bilaterale, synchrone und asynchrone sowie rhythmische und arrhythmische Myoklonien unterschieden. Zu den familiären degenerativen Erkrankungen, in deren klinischem Bild Myoklonus das Hauptsymptom ist, gehören der familiäre Myoklonus Davidenkov, der familiäre lokalisierte Myoklonus Tkatschow, der familiäre Nystagmus-Myoklonus Lenoble-Aubino und der multiple Paramyoklonus Friedreich. Der rhythmische Myoklonus (Myorhythmie) ist eine spezielle lokale Form des Myoklonus, die durch Stereotypie und Rhythmus gekennzeichnet ist. Die Hyperkinese beschränkt sich auf die Beteiligung des weichen Gaumens (velopalatiner Myoklonus, velopalatiner Nystagmus), einzelner Zungen-, Hals- und seltener auch der Extremitätenmuskeln. Symptomatische Formen des Myoklonus treten bei Neuroinfektionen sowie dysmetabolischen und toxischen Enzephalopathien auf.
- Asterixis (manchmal auch „negativer Myoklonus“ genannt) ist eine plötzliche, arrhythmische, „flatternde“ Schwingung der Gliedmaßen im Handgelenk oder, seltener, im Sprunggelenk. Ursache sind Schwankungen des Haltungstonus und eine kurzzeitige Erschlaffung der haltungserhaltenden Muskulatur. Die Erkrankung ist meist beidseitig, tritt aber asynchron auf beiden Seiten auf. Am häufigsten tritt Asterixis bei metabolischer (renaler, hepatischer ) Enzephalopathie auf, kann aber auch bei hepatozerebraler Dystrophie auftreten.
- Tics sind schnelle, repetitive, arrhythmische, aber stereotype Bewegungen einzelner Muskelgruppen, die durch die gleichzeitige Aktivierung von Agonisten- und Antagonistenmuskeln entstehen. Die Bewegungen sind koordiniert und ähneln einer Karikatur einer normalen motorischen Handlung. Jeder Versuch, sie durch Willenskraft zu unterdrücken, führt zu erhöhter Anspannung und Angst (obwohl ein Tic willentlich unterdrückt werden kann). Das Ausführen einer gewünschten motorischen Reaktion verschafft Linderung. Die Nachahmung eines Tics ist möglich. Tics verstärken sich bei emotionalen Reizen (Angst, Furcht) und nehmen mit Konzentration, nach Alkoholkonsum oder bei angenehmer Unterhaltung ab. Tics können in verschiedenen Körperteilen auftreten oder auf einen Teil beschränkt sein. Je nach Struktur der Hyperkinese werden einfache und komplexe Tics unterschieden, je nach Lokalisation – fokal (in den Muskeln von Gesicht, Kopf, Gliedmaßen, Rumpf) und generalisiert. Generalisierte komplexe Tics können äußerlich in ihrer Komplexität einem zielgerichteten motorischen Akt ähneln. Manchmal ähneln die Bewegungen einem Myoklonus oder einer Chorea, aber im Gegensatz zu ihnen erschweren Tics normale Bewegungen des betroffenen Körperteils. Neben motorischen Tics gibt es auch phonetische Tics: einfache – mit elementarer Vokalisierung – und komplexe, wenn der Patient ganze Wörter schreit, manchmal flucht (Koprolalie). Die Häufigkeit der Tic-Lokalisation nimmt vom Kopf zu den Füßen ab. Der am weitesten verbreitete Tic ist das Blinzeln. Der generalisierte Tic oder das Gilles-de-la-Tourette-Syndrom (die Tourette-Krankheit) ist eine autosomal-dominant vererbte Erkrankung. Sie beginnt meist im Alter von 7–10 Jahren. Sie ist gekennzeichnet durch eine Kombination generalisierter motorischer und phonetischer Tics (Schreien, Koprolalie usw.) sowie psychomotorischer (obsessiver stereotyper Umgang), emotionaler (Misstrauen, Ängstlichkeit, Furcht) und Persönlichkeitsveränderungen (Isolation, Schüchternheit, mangelndes Selbstvertrauen).
- Dystonische Hyperkinese ist eine unwillkürliche, anhaltende, heftige Bewegung, die Muskelgruppen jeder Größe betreffen kann. Sie ist langsam, konstant oder tritt periodisch während bestimmter motorischer Handlungen auf; sie verzerrt die normale Position von Gliedmaßen, Kopf und Rumpf in Form bestimmter Posen. In schweren Fällen können fixierte Posen und sekundäre Kontrakturen auftreten. Dystonien können fokal sein oder den ganzen Körper betreffen (Torsionsdystonie). Die häufigsten Formen der fokalen Muskeldystonie sind Blepharospasmus (unwillkürliches Schließen/Blinzeln der Augen); oromandibuläre Dystonie (unwillkürliche Bewegungen und Krämpfe der Gesichts- und Zungenmuskulatur); Schiefhals (tonische, klonische oder tonisch-klonische Kontraktion der Nackenmuskulatur, die zu unwillkürlichen Neigungen und Drehungen des Kopfes führt); Schreibkrampf.
- Athetose ist eine langsame dystone Hyperkinese, deren „schleichende“ Ausbreitung in den distalen Teilen der Gliedmaßen unwillkürliche Bewegungen mit wurmartigem Charakter und in den proximalen Teilen der Gliedmaßen mit schlangenartigem Charakter hervorruft. Die Bewegungen sind unwillkürlich, langsam, treten hauptsächlich in den Fingern und Zehen sowie der Zunge auf und wechseln sich in einer ungeordneten Abfolge ab. Die Bewegungen sind fließend und langsamer als bei choreatischen Bewegungen. Die Stellungen sind nicht festgelegt, sondern gehen allmählich von einer zur anderen über („beweglicher Krampf“). In ausgeprägteren Fällen sind auch die proximalen Muskeln der Gliedmaßen, des Halses und des Gesichts an der Hyperkinese beteiligt. Die Athetose verstärkt sich bei willkürlichen Bewegungen und emotionalem Stress, lässt in bestimmten Stellungen (insbesondere auf dem Bauch) und während des Schlafs nach. Bei Erwachsenen kann eine unilaterale oder bilaterale Athetose bei Erbkrankheiten mit Schädigung des extrapyramidalen Nervensystems auftreten ( Chorea Huntington, hepatozerebrale Dystrophie); bei Gefäßläsionen des Gehirns. Bei Kindern entwickelt sich eine Athetose am häufigsten als Folge einer Hirnschädigung in der Perinatalperiode infolge von intrauterinen Infektionen, Geburtstrauma, Hypoxie, fetaler Asphyxie, Blutung, Intoxikation und hämolytischer Erkrankung.

